Диагностика астмы у детей до 5 лет
Бронхиальная астма у детей. Клиника. Диагностика. Принципы лечения.
Бронхиальная астма - аллергическое заболевание, имеющее в основе хронический воспалительный процесс в дыхательных путях и гиперреактивность бронхов на воздействие различных стимулов.
Заболевание характеризуется периодически возникающими эпизодами бронхиальной обструкции, частично или полностью обратимыми, сопровождающимися приступообразным кашлем, свистящими хрипами и ощущением сдавления в груди.
Распространённость бронхиальной астмы среди детей в разных странах варьирует от 1,5 до 8-10%. Расхождения между данными официальной статистики по обращаемости и результатами эпидемиологических исследований связаны с гиподиагностикой бронхиальной астмы в различных возрастных группах. Болезнь может начаться в любом возрасте. У 50% больных детей симптомы развиваются к 2 годам, у 80% - к школьному возрасту.
Регистрируемое в настоящее время увеличение распространённости бронхиальной астмы во всех возрастных группах объясняется следующими факторами.
Воздействие воздушных поллютантов внутри жилищ, связанное с особенностями современных строительных материалов и рециркуляцией воздуха (азота диоксид, сигаретный дым и др.), и увеличение в нем количества различных аллергенов (клещей домашней пыли, тараканов, грибов, шерсти животных).
Заболеваемость ОРВИ в раннем возрасте.
Выхаживание глубоко недоношенных детей с недостаточной дифференциацией дыхательной системы, приводящей к развитию патологии органов дыхания (например, синдром дыхательных расстройств, бронхолёгочной дисплазии и др.).
Курение в семьях, особенно беременной и кормящей матери, влияющее на развитие лёгких ребёнка.
Этиология и патогенз
Развитие бронхиальной астмы у детей обусловлено генетической предрасположенностью и факторами окружающей среды. Выделяют три основные группы факторов, способствующих развитию заболевания.
Предрасполагающие (отягощенная аллергическими заболеваниями наследственность, атопия, бронхиальная гиперреактивность).
Причинные, или сенсибилизирующие (аллергены, вирусные инфекции, лекарственные средства).
Вызывающие обострение (так называемые триггеры), стимулирующие воспаление в бронхах и/или провоцирующие развитие острого бронхоспазма (аллергены, вирусные и бактериальные инфекции, холодный воздух, табачный дым, эмоциональный стресс, физическая нагрузка, метеорологические факторы и др.).
Сенсибилизацию дыхательных путей вызывают ингаляционные аллергены (бытовые, эпидермальные, грибковые, пыльцевые). Один из источников аллергенов - домашние животные (слюна, выделения, шерсть, роговые чешуйки, опущенный эпителий). Пыльцевую бронхиальную астму вызывают аллергены цветущих деревьев, кустарников, злаковых. У некоторых детей приступы удушья могут быть обусловлены различными лекарственными средствами (например, антибиотиками, особенно пенициллинового ряда, сульфаниламидами, витаминами, ацетилсалициловой кислотой). Несомненна роль сенсибилизации к промышленным аллергенам. Кроме прямого воздействия на органы дыхания техногенное загрязнение атмосферного воздуха может усиливать иммуногенность пыльцы и других аллергенов. Нередко первым фактором, провоцирующим обструктивный синдром, становятся ОРВИ (парагрипп, респираторно-синцитиальная и риновирусная инфекции, грипп и др.). В последние годы отмечают роль хламидийной и микоплазменной инфекций.
У детей бронхиальная астма бывает проявлением атопии и обусловлена наследственной предрасположенностью к излишней продукции IgE. Хронический воспалительный процесс и нарушение регуляции тонуса бронхов развиваются под влиянием различных медиаторов. Их высвобождение из тучных клеток, активированных IgE, приводит к развитию немедленного и отсроченного бронхоспазма. Ключевую роль в сенсибилизации организма играют CD4 + Т-лимфоциты. Под воздействием аллергенных стимулов происходит активация и пролиферация Тh2 -субпопуляции CD4 + Т-лимфоцитов с последующим выделением ими цитокинов (интерлейкин-4, интерлейкин-6, интерлейкин-10, интерлейкин-13), индуцирующих гиперпродукцию общего и специфических IgE. Последние образуются под воздействием различных ингалируемых аллергенов внешней среды. Повторное поступление аллергена приводит к выделению клетками преформированных медиаторов и развитию аллергического ответа, проявляющегося нарушением бронхиальной проходимости и приступом астмы. Бронхиальная обструкция, возникающая во время приступа астмы, - результат кумуляции спазма гладкой мускулатуры мелких и крупных бронхов, отёка стенки бронхов, скопления слизи в просвете дыхательных путей, клеточной инфильтрации подслизистой оболочки и утолщения базальной мембраны. В связи с наличием гиперреактивности бронхов обострения астмы могут возникать под воздействием как аллергических, так и неаллергических факторов.
Клиническая картина астмы у детей
Основные симптомы приступа бронхиальной астмы - одышка, чувство нехватки воздуха, свистящее дыхание, приступообразный кашель с тягучей прозрачной мокротой (мокрота отходит тяжело), экспираторная одышка, вздутие грудной клетки, в наиболее тяжёлых случаях - удушье. У детей раннего возраста эквивалентами приступа бронхиальной астмы могут быть эпизоды кашля ночью или в предутренние часы, от которых ребёнок просыпается, а также затяжной повторный обструктивный синдром с положительным эффектом бронхолитиков. Бронхиальная астма у детей нередко сочетается с аллергическим ринитом (сезонным или круглогодичным) и атопическим дерматитом.
Следует учитывать, что при обследовании больного аускультативных изменений может и не быть. Вне приступа при спокойном дыхании хрипы выслушивают лишь у небольшой части больных.
Тяжёлый приступ сопровождается выраженной одышкой (ребёнок с трудом говорит, не может есть) с ЧДД более 50 в минуту (более 40 в минуту у детей старше 5 лет), ЧСС более 140 в минуту (более 120 в минуту после 5 лет), парадоксальным пульсом, участием вспомогательной мускулатуры в акте дыхания (у грудных детей эквивалент участия вспомогательной мускулатуры - раздувание крыльев носа во время вдоха). Положение ребёнка в момент астматического приступа вынужденное (ортопноэ, нежелание лежать). Отмечают набухание шейных вен. Кожные покровы бледные, возможны цианоз носогубного треугольника и акроцианоз. Аускультативно выявляют свистящие сухие хрипы по всем полям лёгких, у детей раннего возраста нередко бывают разнокалиберные влажные хрипы (так называемая «влажная астма»). Пиковая объёмная скорость выдоха (ПОС) составляет менее 50% возрастной нормы. К признакам, угрожающим жизни, относят цианоз, ослабление дыхания или «немое» лёгкое, ПОС менее 35%.
Тяжесть течения астмы (лёгкая, среднетяжелая, тяжёлая) оценивают исходя из клинических симптомов, частоты приступов удушья, потребности в бронхолитических препаратах и объективной оценки проходимости дыхательных путей.
Клиническая классификация бронхиальной астмы
Диагностика астмы у детей до 5 лет.
Запись от Morphey размещена 21.09.2008 в 00:57
Обновил(-а) Morphey 12.11.2008 в 04:29 (Обновление)
Диагноз астмы у детей, диагноз исключения . и должен быть основан в преимуществе на клинических данных, симптомах, физикальном обследовании .
С тех пор как термин астма применяется у детей с затрудненным дыханием (свистами, хрипами), должны быть исключены все другие причины.
Эпизоды затрудненного дыхания и кашель частые симптомы у детей, даже при отсутствии астмы, и в частности у детей младше 3 лет.
У детей младшего возраста (до 5 лет) изначально говорят об эпизодах затрудненного дыхания . что не равняется астме.
Выделяют три больших группы этих эпизодов.
1. Эпизоды затрудненного дыхания (бронхобструкции) транзиторного характера, появляющиеся и проходящие в первые три года жизни, зачастую связанные с курением родителей.
2. Повторяющиеся эпизоды, с ранним началом, до 3 лет, как правило провоцируемые ОРВИ, но при остутствии аллергий у детей и также без отягощенного семейного анамнеза. Как правило все проходит к совершеннолетию.
3. Эпизоды с поздним началом (после 3 лет), с наличием аллергий (атопический дерматит, и др.), плюс отягощенным семейным анамнезом, с диагностическими критериями (см. далее) астмы.
Следующие симптомы (совокупности симптомов) с большой долей вероятности свидетельствуют об астме:основанная на наличии затрудненного дыхания (свиста) у ребенка младше 3 лет и одного из больших факторов риска ( семейный анамнез астмы или атопического дерматита )
или двух из трех малых факторов риска ( эозинофилии, затруденного дыхания - свистов, в отсутствии ОРВИ, аллергического ринита ),
показала предрасположенность к развитию астмы в более старшем возрасте.
Однако, лечение детей с факторами риска ингаляционными стероидами, не проводится.
Альтернативные причины повторяющегося затрудненного дыхания должны быть исключены:
• Хронический риносинусит
• Гастроэзофагеальный рефлюкс
• Повторные ОРВИ
• Муковисцидоз
• Бронхопульмонарная дисплазия
• Туберкулез
• Врожденная мальформация (причина сужения внутригрудных легочн. путей
• Аспирация инородного тела
• Синдром первичной цилиарной недостаточности
• Врожденная патология сердца.
Диагностировать взрослыми методами до 5 лет невозможно.
Поэтому тактика следующая:
При клиническом диагнозе астма (см. критерии и симптомы выше) у детей назначается пробное лечение ингалируемыми бронходилататорами и гормональными препаратами . например Форадил и Беклазон, положительный эффект лечения и ухудшение состояния при отмене этих препаратов свидетельствет о наличии бронхиальной астмы.
Спирография, пикфлоуметрия у детей до 5 лет не проводится, в силу практической невозможности.
Диагностика бронхиальной астмы у детей
Анамнез и физикальное обследование
Вероятность бронхиальной астмы возрастает, если в анамнезе присутствуют:
Диагноз бронхиальной астмы часто можно предположить, если у пациента присутствуют следующие симптомы:
Появление или усиление симптомов бронхиальной астмы:
При осмотре необходимо обратить внимание на следующие признаки, характерные для бронхиальной астмы:
При перкуссии возможен коробочный перкуторный звук.
Во время аускультации определяют удлинение выдоха или свистящие хрипы, которые могут отсутствовать при обычном дыхании и обнаруживаться только во время форсированного выдоха.
Необходимо учитывать, что в связи с вариабельностью астмы проявления болезни могут отсутствовать, что не исключает бронхиальную астму. У детей в возрасте до 5 лет диагноз бронхиальной астмы основан главным образом, на данных анамнеза и результатах клинического (но не функционального) обследования (большинство педиатрических клиник не располагают такой точной аппаратурой). У детей грудного возраста, имевших три эпизода свистящих хрипов и более, связанных с действием триггеров, при наличии атопического дерматита и/или аллергический ринит, эозинофилии в крови следует подозревать бронхиальную астму, проводить обследование и дифференциальную диагностику.
Лабораторная и инструментальная диагностика бронхиальной астмы
Спирометрия
У детей старше 5 лет необходимо проводить оценку функции внешнего дыхания. Спирометрия позволяет оценить степень обструкции, её обратимость и вариабельность, а также тяжесть течения заболевания. Однако спирометрия позволяет оценивать состояние ребёнка только на момент осмотра. При оценке показателей ОФВ1 и форсированной жизненной ёмкости лёгких (ФЖЁЛ) важно ориентироваться на должные показатели, полученные в ходе популяционных исследований, которые учитывают этнические особенности, пол, возраст, рост.
Таким образом, оценивают следующие показатели:
Пикфлоуметрия
Пикфлоуметрия (определение ПСВ) - важный метод диагностики и последующего контроля лечения бронхиальной астмы. Последние модели пикфлоуметров относительно недороги, портативны, выполнены из пластика и идеально подходят для использования пациентами старше 5 лет в домашних условиях с целью ежедневной оценки течения бронхиальной астмы. При анализе показателей ПСВ у детей используют специальные номограммы, но более информативен ежедневный мониторинг ПСВ в течение 2-3 нед для определения индивидуального наилучшего показателя. ПСВ измеряют утром (обычно наиболее низкий показатель) до ингаляций бронхолитиков, если ребёнок их получает, и вечером перед сном (как правило, наиболее высокий показатель). Заполнение больным дневников самоконтроля с ежедневной регистрацией в нём симптомов, результатов ПСВ играет важную роль в стратегии лечения бронхиальной астмы. Мониторинг ПСВ может быть информативен для определения ранних симптомов обострения заболевания. Дневной разброс показателей ПСВ более 20% рассматривают как диагностический признак бронхиальной астмы, а величина отклонений прямо пропорциональна тяжести заболевания. Результаты пикфлоуметрии свидетельствуют в пользу диагноза бронхиальной астмы, если ПСВ увеличивается по крайней мере на 15% после ингаляции бронхолитика или при пробном назначении глюкокортикосетроидов.
Таким образом, важно оценить:
Выявление гиперреактивности дыхательных путей
У пациентов с симптомами, характерными для бронхиальной астмы, но с нормальными показателями функции лёгких, в постановке диагноза БА может помочь исследование реакции дыхательных путей на физическую нагрузку.
У некоторых детей симптомы бронхиальной астмы провоцирует только физическая нагрузка. В этой группе полезно проведение нагрузочного теста (6-минутный протокол нагрузки бегом). Использование этого метода исследования совместно с определением ОФВ, или ПСВ может быть полезно для постановки точного диагноза бронхиальной астмы.
Для выявления бронхиальной гиперреактивности можно применять тест с метахолином или гистамином. В педиатрии их назначают крайне редко (в основном у подростков), с большой осторожностью, по особым показаниям. При диагностике бронхиальной астмы эти тесты имеют высокую чувствительность, но низкую специфичность.
Специфическую аллергологическую диагностику проводят врачи-аллергологи/иммунологи в специализированных учреждениях (отделениях/кабинетах).
Аллергологическое обследование обязательно для всех больных с бронхиальной астмой, оно включает: сбор аллергологического анамнеза, проведение кожного тестирования. определение уровня общего IgE (и специфических IgE в случаях, когда невозможно проведение кожных проб).
Кожные тесты с аллергенами и определение уровней специфических IgE в сыворотке крови помогают выявить аллергический характер заболевания, установить причинно-значимые аллергены, на основании чего рекомендуют соответствующий контроль факторов окружающей среды (элиминационный режим) и разрабатывают схемы специфической иммунотерапии.
Неинвазивное определение маркёров воспаления дыхательных путей (дополнительные диагностические методы):
Определение степени тяжести обострений бронхиальной астмы и показаний к госпитализации при обострении
Определение тяжести обострений бронхиальной астмы
Признаки, диагностика и профилактика бронхиальной астмы у детей
Бронхиальная астма (БА) – заболевание, поражающее бронхи и легкие. Оно имеет воспалительную природу и хроническое, то есть длительное течение.
Проявления астмы связаны с непостоянным уменьшением просвета дыхательных путей (обратимой бронхиальной обструкцией), которое вызвано спазмом мелких мышц, находящихся в стенках бронхов, отеком стенки бронха и ее пропитыванием иммунными клетками, усиленной выработкой слизи.
Главные признаки бронхиальной астмы в младшем возрасте – эпизоды свистящего дыхания, кашля, одышки и чувства тяжести в груди, которые возникают обычно после контакта с определенными веществами – аллергенами и максимально проявляются ночью или рано утром. Таким образом, периодический ночной приступообразный кашель у ребенка может быть симптомом бронхиальной астмы.
При астме появляется гиперреактивность дыхательных путей. Спазм бронхов возникает в ответ не только на действие аллергенов, но и под влиянием обычных раздражителей, не вызывающих у здоровых детей никаких симптомов. К ним относится нагрузка, морозный воздух и другие неспецифические факторы.
Распространенность
В США астмой страдают от 5 до 12% детей. До начала полового созревания мальчики болеют почти в два раза чаще девочек. Заболеваемость девушек увеличивается и сравнивается с таковой у юношей.
Астма несколько чаще возникает у жителей городов. Заболевание протекает тяжелее у детей из социально неблагополучных семей.
Профилактика бронхиальной астмы у детей
Мероприятия по предотвращению болезни или уменьшению ее проявлений очень важны, поэтому рассмотрим их в самом начале нашей статьи.
Первичная профилактика – предотвращение развития болезни у ребенка. Она включает грудное вскармливание в раннем возрасте и борьбу с воздействием табачного дыма на беременную женщину, а затем на родившегося малыша.

Пассивное курение опасно и для будущей мамы, и для плода
Вторичная профилактика проводится у детей, имеющих аллергические заболевания (дерматит, ринит), случаями астмы в семье и с повышенным уровнем в крови IgE, как общего, так и специфических. Для предотвращения развития БА у таких детей предлагается назначать препарат цетиризин или проводить специфическую иммунотерапию (АСИТ) .
Третичная профилактика нацелена на ограничение контактов с аллергенами, что приводит к улучшению контроля над заболеванием. Подробнее об элиминации аллергенов читайте здесь.
Всем детям, у которых бывают эпизоды свистящего дыхания, в возрасте старше 5 лет нужно как минимум раз в год выполнять следующие исследования:
Это позволит вовремя выявить начало болезни.
Классификация
Различают 4 степени тяжести болезни. которые соответствуют классификации у взрослых. Выделяют интермиттирующую и персистирующую ступени, персистирующая делится на легкую, среднюю и тяжелую. Даже при интермиттирующей ступени у ребенка могут возникать тяжелые обострения, при которых имеются ежедневные приступы, значительно ухудшается самочувствие и показатели спирометрии и пикфлоуметрии. В этом случае начальное постоянное лечение обычно соответствует персистирующей астме средней тяжести.
Нужно понимать, что классификация по степени тяжести применяется только до начала лечения. Под влиянием препаратов течение болезни становится более легким, но это не должно становиться основанием для прекращения терапии. Ведь только под влиянием комплексного лечения самочувствие улучшается, и астму удается контролировать.
Симптомы
Диагностика бронхиальной астмы у детей включает оценку анамнеза, жалоб, внешних признаков, лабораторных и инструментальных исследований.
Вероятность болезни увеличивается при наличии у ребенка или его родителей аллергического ринита, дерматита или других заболеваний аллергической природы.

Приступообразный ночной кашель - один из признаков астмы
Наличие хотя бы одного из этих симптомов заставляет предполагать у ребенка астму.
Для этих признаков при астме характерно усиление в следующих ситуациях или хотя бы одной из них:
Внешние признаки при астме у детей:
Вне обострения никаких симптомов у ребенка может не быть, но это не исключает заболевания. Однако у детей до 5 лет диагноз основан преимущественно на жалобах и данных осмотра. Самый характерный признак приступа астмы у ребенка – повторяющиеся после контакта с аллергеном свистящие хрипы.
Дополнительные методы диагностики
Диагностика заболевания у детей 5 лет и старше включает спирометрию, функциональные пробы, пикфлоуметрию. Подробно об инструментальных методах распознавания болезни можно прочитать здесь .
Спирометрия позволяет выявить снижение просвета бронхов и оценить его обратимость (с помощью бронхолитиков). Функциональная проба с физической нагрузкой (бег в течение 6 минут) помогает выявить гиперреактивность дыхательных путей.
В пользу астмы свидетельствует снижение индекса ОФВ1/ФЖЕЛ менее 80 – 90%, а также увеличение ОФВ1 на 12% и больше после пробы с сальбутамолом.
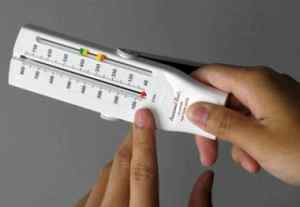
Пикфлоуметр должен быть у каждого пациента с астмой
Пикфлоуметрия – способ диагностики астмы и контроля эффективности терапии, который с успехом используется у детей от 5 лет. Измеряется утренний и вечерний показатель и записывается в дневник. Рассчитываются средние значения за 2 – 3 недели, отмечается лучший для пациента показатель пиковой скорости выдоха (ПСВ). Отличие между утренними и вечерними значениями более чем на 20% говорит в пользу астмы. Кроме того, диагностически значимым считается увеличение ПСВ на 15% и более после ингаляции сальбутамола или пробной терапии глюкокортикоидами.
Кожные тесты и определение иммуноглобулинов помогают выявить аллерген, к которому чувствителен ребенок. Однако сам факт положительных лабораторных тестов еще не подтверждает диагноз. Тем не менее аллергическая бронхиальная астма у детей – нередкое явление.
Дифференциальная диагностика
Итак, мы видим, что диагноз бронхиальной астмы у ребенка поставить довольно сложно. Врач ориентируется в большей степени на клинические признаки и жалобы, в меньшей – на показатели функциональных исследований.
Следует исключать следующие заболевания:
Признаки, снижающие вероятность бронхиальной астмы у ребенка:
Когда необходимо проконсультироваться у специалиста другого профиля:
Похожие статьи:
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением