Как лечить мононуклеоз у детей
Как вылечить инфекционный мононуклеоз у ребенка
Заболевание инфекционный мононуклеоз у детей называют железистой лихорадкой. Это вирусная болезнь, которая характеризуется длительным повышением температуры, ангиной. увеличением различных групп лимфоузлов, специфическими изменениями в периферической крови.
Данное заболевание актуально для всех возрастных групп, но в большей степени для маленьких детей.
Причины болезни
Чтобы правильно понимать, что такое инфекционный мононуклеоз, и почему это заболевание требует определенного внимания, необходимо знать некоторые особенности самого вируса.
Вирус Эпштейна-Барр – это непосредственная причина, то есть инфекционный возбудитель этой болезни. Этот представитель семейства герпесвирусов склонен к длительной циркуляции в организме человека, а также обладает канцерогенным эффектом, что может привести к необратимым последствиям. Может вызывать развитие не только инфекционного мононуклеоза, но и формирование назофарингеальной карциномы и лимфомы Беркитта.
Особенностями этого вируса являются:
Возбудитель содержится во всех биологических жидкостях ребенка. Наибольшую опасность представляет слюна, отсюда одно из характерных названий мононуклеоза – болезнь поцелуев.
Передача вируса ребенку возможна следующими путями:
Патогенное действие этого вируса заключается в поражении В-лимфоцитов у ребенка и некоторых других участков лимфоидной ткани. Имеет место развитие иммуносупрессии (угнетения иммунитета), поэтому возможна ассоциация с вторичной бактериальной флорой.
В тяжелых случаях инфекционного мононуклеоза возможно поражение ЦНС, поджелудочной железы, сердечной мышцы, легочной ткани в результате лимфоидной инфильтрации и трансформации и непосредственного прямого действия вируса.
Симптомы болезни
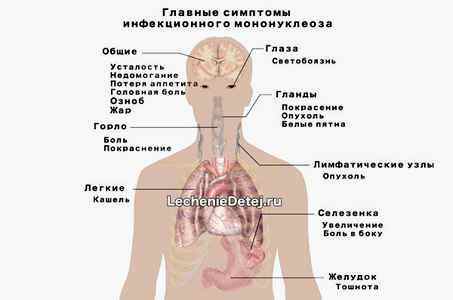
Для инфекционного мононуклеоза характерно наличие определенных симптомов, которые имеют место практически у всех детей вне зависимости от формы болезни. К ним относятся:
Сходные симптомы могут наблюдаться при других инфекционных (аденовирусная инфекция ) и неинфекционных (болезнь Ходжкина ) заболеваниях. Именно сочетание этих признаков и некоторые особенности помогают установить верный диагноз.
Читайте также: Фолликулярная ангина у детей, как вылечить и избежать осложнений
Клинические признаки мононуклеоза у маленького человека в любом возрасте имеют следующие особенности:
Формы болезни
Мононуклеоз у ребенка в любом возрасте подразделяется на несколько вариантов клинических форм. В основе этого деления лежит наличие или отсутствие характерных признаков, а также степень тяжести течения заболевания.
Выделяют следующие формы инфекционного мононуклеоза:Отдельного внимания заслуживает редкая форма мононуклеоза, которая развивается у малышей раннего возраста. Для таких маленьких пациентов типично:
Такие клинические особенности значительно затрудняют процесс диагностики болезни.
Осложнения и исходы болезни
Необратимые последствия мононуклеоза не описаны. У большинства детей отмечается благополучное выздоровление в течение нескольких (2-4) недель. Отличительной особенностью мононуклеоза является длительная астения (слабость и упадок сил), а также изменения периферической крови.
Осложнения более характерны для детей раннего (ясельного и дошкольного) возраста при тяжелом течении болезни. Они обусловлены присоединением различной микробной флоры. Среди них наиболее распространены:
Читайте также: Дифтерия у детей: памятка по лечению для родителей
Крайне редко отмечаются смертельные исходы в результате разрыва селезенки или тяжелого энцефалита.
Диагностика и обследования при этой болезни

Лечением этого заболевания занимается врач-инфекционист. В случае легкого течения болезни возможно лечение ребенка в домашних условиях. Среднетяжелые и тяжелые формы требуют постоянного медицинского внимания в стационарных условиях.
Диагностика мононуклеоза включает применение неспецифических (общеклинических) и специфических исследований.
Среди общеклинических исследований наибольшее значение имеет тщательное изучение качественного и количественного состава периферической крови ребенка в любом возраста. Наиболее характерны:
Среди специфических методов исследования наиболее информативны:
Заключение об окончательном диагнозе инфекционного мононуклеоза, степени его тяжести составляется доктором на основе клинического обследования больного и результатов лабораторного обследования. Только доктор проводит дифференциальную диагностику: поиск сходных и отличительных признаков мононуклеоза и других болезней (лейкоз. лимфогранулематоз, бактериальная ангина).
Лечение болезни

Как вылечить инфекционный мононуклеоз у конкретного ребенка, какие именно препараты назначить – решает лечащий доктор. Процесс самостоятельного лечения может ухудшить прогноз болезни, удлинить процесс выздоровления, спровоцировать осложнения.
Лечение мононуклеоза у ребенка в любом возрасте включает следующие направления:
Реабилитация и профилактика
Специальная реабилитация после лечения мононуклеоза не требуется. Когда состояние ребенка улучшается, могут использоваться поливитаминные комплексы и усиленное питание для более быстрого возвращения к привычному образу жизни.
Профилактика инфекционного мононуклеоза основана на соблюдении гигиенических навыков у ребенка. Вакцина против вируса пока не разработана.
Доктор обращает внимание
Инфекционный мононуклеоз как у малыша, так и у подростка – это эпизод жизни, при надлежащем лечении исчезающий бесследно.
Лечение инфекционного мононуклеоза у детей
Инфекционный мононуклеоз у детей встречается довольно часто. Болезнь имеет несколько названий: болезнь Филатова, доброкачественный лимфобластоз, вирус Эпштейна-Барр и даже – поцелуйная болезнь. Это острое вирусное заболевание, вызванное вирусом герпеса человека четвертого типа.

Поражаются в первую очередь все лимфатические узлы, печень, селезенка, зев, происходят изменения в составе крови. Сопутствующим проявлением является лихорадка, температура может повыситься до 39 градусов. Симптомы болезни похожи на симптомы ОРВИ, ангины, гриппа.
Пути передачи вируса и симптомы
Источниками заражения детей мононуклеозом могут быть как больные, так и носители вируса. Передается мононуклеоз воздушно-капельным путем через слюну, при поцелуях (отсюда и одно из названий), при пользовании общей посудой и т.д. Нередко вспышки заболевания наблюдаются в местах плотного пребывания людей: в школах, детских садах, лагерях.
Также возможна передача инфекции через кровь (при переливании) и очень редко инфекция передается контактно-бытовым путем.
В группе повышенного риска находятся подростки в возрасте от 14 до 18 лет. Примерно годам к 30 у человека вырабатываются антитела к инфекции. Если у детей был мононуклеоз, то у них вырабатывается пожизненный стойкий иммунитет к заболеванию, но вирус в организме остается навсегда. Во внешней среде вирус долго существовать не может и погибает под воздействием высокой температуры или при дезинфекции.
Но, что интересно, этот же вирус может вызвать такие страшные заболевания, как лимфома Беркитта и носоглоточная карцинома, смертность от которых очень высока. Поэтому становится ясно, что мононуклеоз лечить необходимо, хотя у детей он может иметь очень стертую и бессимптомную форму. У детей младше пяти лет, болезнь может протекать и совсем без симптомов.
Инкубационный период после заражения составляет две – три недели, иногда может продлиться до двух месяцев. Для обычной картины мононуклеоза у детей характерны следующие симптомы:
У четверти заболевших на пятый-шестой день появляется мелкая розовая сыпь, которая через три-четыре дня сама исчезает. Сыпь может также появиться после принятия лекарств ампицилиновой группы.
Клиническая картина заболевания
Острый период болезни продолжается две – три недели. Разгар заболевания приходится на первую неделю. Сначала появляется головная боль и боль в горле, высокая температура сочетается с сильным потоотделением, наблюдается ломота во всем теле. Далее развивается ангина, на миндалинах появляется налет, похожий на дифтерийный.
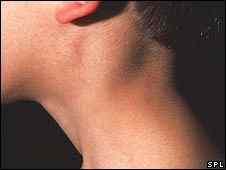
Затылочные, заднешейные, подчелюстные лимфатические узлы воспаляются, причем симметрично с обеих сторон, это дает основание заподозрить именно мононуклеоз. Они становятся плотными и немного болезненными. Одновременно с этими симптомами происходит увеличение печени и селезенки. Моча становится темного цвета, снижается аппетит, появляется тошнота, возможны диспепсические проявления.
Через две – три недели ребенок начинает выздоравливать. Сначала нормализуется температура, затем проходит ангина, приходит в норму печень. В последнюю очередь у детей уменьшаются лимфатические узлы. Весь этот период может занять несколько недель.
В общей сложности инфекционный мононуклеоз у детей протекает длительно, периоды обострений сменяются периодами ремиссий, из-за чего общее время болезни у детей может составлять полтора года, пока полностью не обезвредится инфекция.
Диагностика мононуклеоза
Из-за симптомов, которые весьма похожи на симптомы других заболеваний, диагноз инфекционный мононуклеоз ставится на основании лабораторных исследований.
Развернутый анализ крови
При мононуклеозе появляются специфические клетки, которые называют атипичные мононуклеары. В крови их присутствует более 10 процентов. Увеличивается количество лимфоцитов, моноцитов и лейкоцитов. Инфекция присутствует в крови. Также исследуется кровь на антитела к вирусу Эпштейна – Барр.
Мазок с небных миндалин
Делается посев на стрептококки и дифтерийную палочку, так как симптомы дифтерии и мононуклеоза схожи. Если не обнаружены данные бактерии, то вероятность того, что у ребенка инфекционный мононуклеоз, возрастает.
Лечение
Специфического лечения инфекционный мононуклеоз у детей не требует, проводится симптоматическое лечение. Для снижение высокой температуры применяют детские жаропонижающие препараты такие, как парацетамол, ибупрофен. Хороший результат дает мефинаминовая кислота за счет того, что стимулируется выработка интерферона. Надо воздержаться от снижения температуры у детей аспирином, так как может развиться синдром Рея.
Горло обрабатывается так же, как при ангине. Можно применять тантумверде, различные аэрозоли, полоскание настоями трав, фурацилином и т.д. Пристальное внимание нужно уделить и полости рта, чистить зубы, полоскать рот нужно после каждого приема пищи. При выраженных признаках ринита применяют сосудосуживающие капельки. Но не следует ими увлекаться более пяти дней. Устраняются симптомы заболевания, это и является поддерживающим лечением, которым устраняется инфекция.
Главное в лечении инфекции мононуклеоза у детей – соблюдать постельный режим, особенно в течение двух первых недель. Показано обильное питье и щадящая молочно-растительная диета. Антибиотики применять в лечении не рекомендуется, потому что они снижают иммунитет, который и так ослаблен вирусом, назначаются они доктором только при бактериальных осложнениях. Более разумным подходом будет применение противогерпетических препаратов, таких как ацикловир и подобные. В особо тяжелых редких случаях могут быть назначены гормональные препараты противовоспалительного действия.
Возможные осложнения
Ребенка нужно держать под пристальным наблюдением в течении всего периода заболевания, так как возможны различные осложнения. Если появились такие симптомы, как одышка, боли в груди, посинел носогубный треугольник – это может быть симптомом развивающейся пневмонии, которую провоцирует инфекция. Если появились неясные боли в левой половине брюшины, напряжены мышцы живота – возможен разрыв селезенки. В таких случаях промедление опасно, нужно как можно быстрее вызвать неотложную помощь.
Последствия
После выздоровления и исчезновения всех симптомов болезни ребенок все равно остается ослабленным, инфекция еще жива, поэтому ему необходим период реабилитации, чтобы полностью восстановить ослабленную болезнью иммунную систему. В зависимости от степени тяжести перенесенной болезни, детям дают отвод от прививок на срок от полугода до года.
Ребенку нежелательно находиться на солнце, нельзя перегреваться и переохлаждаться, менять климат. Категорически запрещены физические нагрузки. Школьники освобождаются от уроков физкультуры не менее, чем на полгода. Это связано с тем, что селезенка очень медленно восстанавливается в своих размерах и любая физическая нагрузка может ее травмировать и даже привести к ее разрыву.
Еще в течении нескольких месяцев ребенок будет капризничать, плохо кушать, быстро уставать, это инфекция проявляет себя. Отнеситесь к нему с пониманием, не ругайте, а помогите восстановиться.
Инфекционный мононуклеоз противоречивое заболевание. С одной стороны, оно не требует какого-то специального лечения, и переболевший человек второй раз уже не заразится. Но вирус Эпштейна-Барр имеет онкогенную природу, и это не может не тревожить тех родителей, дети которых перенесли инфекционный мононуклеоз.
Поэтому нужно наблюдать картину крови. Если атипичные мононуклеары в крови у детей долго не исчезают, и состав крови остается нарушенным, то значит инфекция жива, и ребенок должен обязательно состоять на учете у врача-гематолога и проходить регулярное обследование.
И конечно, элементарные истины, о которых все знают, но редко кто выполняет: здоровый образ жизни, который включает в себя закаливание организма, здоровое питание, диеты исключающее так любимую детьми кока-колу, чипсы и т.д. умеренные занятия спортом, свежий воздух.
Тогда у вируса не останется ни малейшего шанса, инфекция будет подавлена, а ваш ребенок - всегда здоров.
40 Пожалуйста оцените статью
Сейчас на статью оставлено число отзывов: 40 . средняя оценка: 4,53 из 5
Как лечить мононуклеоз у детей
Инфекционный мононуклеоз. Рассмотрим болезнь и то, как лечить мононуклеоз у детей.
Мононуклеоз инфекционный – острое инфекционное заболевание, характеризующееся своеобразными изменениями клеточного состава крови. Заболевание известно также под названиями «железистая лихорадка», «моноцитарная ангина», «доброкачественный лимфобластоз».
Возбудитель: вирус Эпштейна – Барра из. семейства вирусов герпеса, относительно устойчив во внешней среде (заболевание могут вызвать другие типы вирусов герпеса, цитомегаловирус).
Источник инфекции: больные и носители вируса.
Пути передачи инфекции: преимущественно воздушно-капельный, возможен водно-пищевой, контактно-бытовой, при переливании крови, трансплантации органов.
Восприимчивость к заболеванию высокая. Чаще дети болеют в стертой или бессимптомной формах, очень часто не диагностируются. Болеют дети старше одного года и лица молодого возраста при семейном контакте. Иммунитет стойкий.
Период, в течение которого больной может заражать окружающих, не определен. Больной выделяет вирус с выдыхаемым воздухом в течение нескольких месяцев.
Вирус проникает в организм через слизистую оболочку носоглотки. Он обладает тропизмом к лимфоидной системе, фиксируется в В-лимфоцитах. Попадая в лимфатические узлы, печень и селезенку лимфогенным и гематогенным путем, вирус вызывает гиперпластические процессы в этих органах (полиаденит, гепатолиенальный синдром). Поступая в кровь, тканевые мононуклеары обусловливают своеобразную гематологическую картину. Может наблюдаться наслоение бактериальной инфекции (стафилококк, стрептококк).
По форме: типичная и атипичная (отсутствие одного или нескольких симптомов, желтушная форма).
По тяжести: легкая, среднетяжелая, тяжелая.
По длительности течения: острое, затяжное, хроническое.
По характеру течения: гладкое или с осложнениями – специфическими (гепатит, энцефалит, разрыв селезенки, парез лицевого нерва) и неспецифическими (наслоение бактериальной инфекции).
Течение болезни очень вариабельно: от стертых форм до тяжелого течения с менингоэнцефалитом, гепатитом, агранулоцитозом, тромбоцитопенией, гемолитической анемией, орхитом, миокардитом, разрывом селезенки. Длительность инкубационного периода от 5 дней до 2 месяцев (обычно 2 – 3 недели), начальный период до 5 дней, разгар болезни до 7 дней, период обратного развития до 7 дней, период реконвалесценции индивидуален.
Заболевание начинается с синдрома общей интоксикации (слабость, недомогание, повышение температуры тела от субфебрильных цифр до высоких), и катарального синдрома со стороны верхних дыхательных путей (боли в горле, заложенность носа, одутловатость верхней половины лица и век). Часто наблюдается начало заболевания с повышения температуры тела до 38 – 40 °С, которое сопровождается увеличением шейных лимфатических узлов, налетами на миндалинах, затруднением носового дыхания. У больных пальпируются увеличенные печень и селезенка (гепатолиенальный синдром), в крови появляются атипичные мононуклеары. Увеличение размеров других групп лимфатических узлов варьирует от 10 до 30 мм. Полиадения – один из специфических признаков заболевания. Экзантема может появляться на 3-й и 5-й день болезни.
В гемограмме отмечается лейкоцитоз, атипичные мононуклеары (более 10%).
Как лечить мононуклеоз у детей. Режим постельный в течение всего лихорадочного периода. Ограничение физической нагрузки. Диета щадящая, обильное теплое питье. Исключение острых, жареных, экстрактивных блюд.
Антибактериальная терапия назначается при бактериальных осложнениях. При массивном увеличении лимфатических узлов, селезенки, миокардите, гемолитической анемии проводят недельный курс терапии глюкокортикоидами. Симптоматическая терапия. Гигиена полости рта.
Госпитализация необходима при тяжелых и среднетяжелых формах с осложнениями.
> «Лимфомиозот», «Ангин-Хеель», «Хепель», «Энгистол». Дополнительная терапия:
> «Гепар композитум», «Траумель С», «Коэнзим композитум».
Противоэпидемические мероприятия. Изоляция больного на 3 – 4 недели. Карантин для контактных не осуществляется. Проводится влажная уборка. Для больного выделяются отдельная посуда и предметы ухода. Дезинфекция не проводится.
Критерии выздоровления. Стойкая нормализация температуры, ликвидация воспалительного процесса носоглотки, уменьшение лимфатических узлов, печени и селезенки, нормализация трансаминаз появляется через 3 – 4 недели от начала заболевания.
Диспансерное наблюдение. В течение не менее 6 месяцев. Повторные анализы крови, анализы на ВИЧ-инфекцию. Медицинский отвод от прививок на 1 год. Освобождение от занятий спортом на 6 месяцев. Не рекомендуется длительное пребывание на солнце.
Вакцинация не разработана.
Материалы на эту же тему:
Мононуклеоз у детей: как лечить
Когда бежать к врачу
Инкубационный период мононуклеоза чаще всего составляет 5-15 суток (впрочем, он может длиться от 2 до 90 суток) и нередко проходит бессимптомно. Продолжительность болезни обычно не превышает трех недель, но может затянуться и до двух месяцев.
Первая неделя самая тяжелая. Сначала появляется головная боль и боль в горле, повышается температура, наблюдается ломота во всем теле. Постепенно появляются признаки, характерные для ангины и дифтерии – на миндалинах появляется налет. Воспаляются шейные лимфатические узлы, причем с обеих сторон. Если вы подозреваете у ребенка мононуклеоз, необходимо внимательно изучить список симптомов и обратиться к врачу. Диагноз может подтвердить только доктор и только после анализа крови.
Лечение мононуклеоза у детей
Специфического лечения мононуклеоза нет. Лечение большей частью направлено на избавление от симптомов, улучшение общего состояния и на укрепление организма. Если у ребенка легкая или среднетяжелая форма инфекционного мононуклеоза, то его можно лечить дома. В остром периоде заболевания обязателен постельный режим. Это необходимо в том числе для того, чтобы избежать травмирования увеличенной селезенки.
Если недуг сопровождает высокая температура, назначают жаропонижающие средства. например, парацетамол, ибупрофен. Их должен назначить врач, потому что некоторые доктора полагают, что некоторые лекарства, например, аспирин, излишне воздействуют на и так нагруженную печень.
Горло лечат так же, как при ангине. Эффективны полоскания настоями ромашки, календулы, фурацилина. Можно применять и раствор соды или соли. Помогают облегчить самочувствие аэрозоли, купирующие боль.
При заложенности эффективны промывания носа физраствором .
Обратите внимание на рацион, он должен быть легким. Сделайте акцент на молочные продукты, овощи и фрукты. Они помогут повысить сопротивляемость организма инфекции. Не забывайте про обильное питье – чай с лимоном, некислый компот или морс. Следует исключить жирные и жареные блюда.
От использования антибиотиков лучше отказаться. Дело в том, что они ослабляют иммунитет, который и так пострадал от вируса. Исключения – бактериальные осложнения. Если они были выявлены, без антибиотиков не обойтись. При тяжелом течении болезни врач может назначить гормональные препараты противовоспалительного действия.
Некоторые виды антибиотиков, которые назначают при бактериальных инфекциях, сопровождающих мононуклеоз, могут вызывать образование сыпи. Это не является осложнением.
Чем опасен мононуклеоз у детей
На протяжении курса лечения необходимо внимательно следить за состояние ребенка. В некоторых случаях могут потребоваться госпитализация и даже срочное хирургическое вмешательство. Например, при появлении болей в животе. Они могут свидетельствовать об увеличении селезенки и ее возможном разрыве. Как правило, боль в этом случае сконцентрирована в левой части брюшной полости.
Одышка, тяжесть в груди могут быть признаками начинающейся пневмонии. В этом случае тоже потребуется госпитализация и новая схема лечения.
Необходимо, чтобы на протяжении всего лечения врач следил за состоянием печени. Этот орган в период заболевания заметно увеличивается. Максимального размера печень достигает на 7-10 день, после чего этого начинается обратный процесс. При правильном и своевременном лечении печень не поражается.
Если ребенок заболел мононуклеозом, родителям необходимо принять меры, чтобы другие члены семьи не подхватили инфекцию. Сделать это непросто. Проблема в том, что после того как человек переболел, в его организме остается вирус. Иногда он становится активным, и в этот период может передаваться другим людям.
Чтобы защититься от инфекции, надо исключить слишком тесный контакт с недавним пациентом. Важно соблюдать элементарные правила гигиены – у каждого члена семьи должно быть свое полотенце, для питания недавнего больного лучше продолжать использовать личный комплект посуды.
Если ваш ребенок контактировал с больным мононуклеозом, необходимо внимательно следить за его состоянием в течение двух-трех месяцев. Важно усилить меры по укреплению иммунитета, увеличить в рационе долю свежих овощей и фруктов, чаще бывать на воздухе.
Повторное заболевание инфекционным мононуклеозом невозможно. После болезни организм вырабатывает иммунитет к вирусу.
Понравилась статья? ставь лайк
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением