Стандарты лечения детей при орви
Препараты для лечения ОРВИ у ребенка
Важно! Врачи ошарашены! Александр Мясников: простуда, насморк, грипп и ОРВИ лечатся легко! Нужно всего лишь перед сном. Читать далее >>
Принципами терапии любого заболевания является этиологическое, патогенетическое, симптоматическое лечение. ОРВИ - заболевание вирусной природы, воздействующее на дыхательный тракт и сопровождающееся, вследствие этого, катаральными явлениями и интоксикацией. Следовательно, лечение ОРВИ у детей должно включать в себя борьбу с вирусами, вызывающими кашель, насморк, болевые ощущения в горле.
Противовирусные препараты, применяемы при лечении ОРВИ, делят на несколько групп:
- Гомеопатические средства (вибуркол, афлубин, оциллококцинум)
- Химиопрепараты (ремантадин, арбидол, тамифлю)
- Интерфероны (свечи виферон, капли в нос гриппферон)
- Препараты, способствующие выработке интерферонов (амиксин, циклоферон)
- Иммунномодуляторы (иммунал, бронхомунал, рибомунил).
Из всех перечисленных препаратов только тамифлю действует на все типы вируса гриппа, в том числе и птичьего, обладая, по мнению многих авторов, весьма выраженной активностью. Однако, учитывая возможные побочные эффекты этого препарата, он применяется только в условиях стационарного лечения. Что же касается других представителей этой группы, то несмотря на то, что ремантадин может использоваться у детей уже после года и даже наличия его лекарственной формы в виде 0,2% раствора в сиропе, применение его ограничено только узким спектром действия на грипп А и отсутствием эффекта при других типах гриппа или других вирусных инфекциях. Арбидол может применяться как метод лечения при гриппе А и В, начиная с 12 лет.
Широкое распространение в качестве противовирусной терапии у детей получили интерфероны, поскольку именно с ними связано защитное противовирусное действие организма.
При этом гриппферон в качестве каплей в нос может быть применен уже с первых дней жизни. Амиксин назначают детям с семилетнего возраста. Препараты этой группы обладают широким спектром действия, считаясь эффективными при любой вирусной инфекции.
Что касается гомеопатических средств, то нет достоверных доказательств эффективности этих средств. В тех случаях, когда речь идет о тяжелом течении ОРВИ, необходимо прибегать к более изученным средствам, обращаясь к гомеопатии на этапе профилактики.
Подходы к лечению
 Что касается иммуномодуляторов, показанных при профилактике любых форм вирусных заболеваниях, то, по мнению педиатра Комаровского Е.О. использование их в лечебных целях неэффективно. Применение может быть ограничено только профилактическими мероприятиями. Как считает популярный педиатр Е. Комаровский, лечение ОРВИ у ребенка должно состоять из обеспечения таких условий, при которых вирус максимально быстро погибает в организме. Они включают в себя:
Что касается иммуномодуляторов, показанных при профилактике любых форм вирусных заболеваниях, то, по мнению педиатра Комаровского Е.О. использование их в лечебных целях неэффективно. Применение может быть ограничено только профилактическими мероприятиями. Как считает популярный педиатр Е. Комаровский, лечение ОРВИ у ребенка должно состоять из обеспечения таких условий, при которых вирус максимально быстро погибает в организме. Они включают в себя:
- Соблюдение температурного режима на уровне 17-19 градусов, проводя при этом обязательное увлажнение помещения. Именно влажный прохладный воздух не дает пересыхать слизистым и, тем самым, обеспечивает местный иммунитет
- Дополнительное увлажнение слизистых носа и горла растворами поваренной соли (одна чайная ложка на литр кипяченой воды), а также аптечными средствами аналогичного действия, такими как Аквамарис, Эктерицид
- Обильное питье, используя для этого компоты, отвары, чай, минеральную воду комнатной температуры
- В тех случаях, когда температурные показатели превысили 38 градусов, возможно использование жаропонижающих средств. Препаратами лечения ОРВИ у детей в этом случае являются парацетамол или ибупрофен
- Противопоказано использование при ОРВИ у детей аспирина, поскольку велика вероятность развития тяжелых побочных эффектов
- Лечение антибиотиками вирусных инфекций не проводят. Они могут применяться только при присоединении вторичной бактериальной инфекции.
Лечение должно осуществляться под непосредственным контролем врача. Особенно это касается тех случаев, когда
Симптоматическая терапия
 Для того, чтобы успешно лечить ОРВИ у детей, следует воздействовать как на причину, так и на симптомы заболевания.
Для того, чтобы успешно лечить ОРВИ у детей, следует воздействовать как на причину, так и на симптомы заболевания.
Гипертермия, кашель и насморк характеризуют борьбу организма с вирусом.
Например, повышение температуры тела является защитным механизмом, усиливающим выработку интерферона, который, в свою очередь, способен нейтрализовать вирусы. Следовательно, стандарт лечения ОРВИ у детей предусматривает применение жаропонижающих средств, только в случаях, если
Наличие даже сильного кашля и насморка также не должно вызывать особых беспокойств у родителей, поскольку эти симптомы развиваются в ответ на попытки вируса попасть в организм.
Если же данные симптомы значительно беспокоят пациента, используют капли в нос, такие как називин, ринофлуимуцил, улучшающие носовое дыхание и способствующие образованию защитной слизи. При продуктивном кашле применяют эреспал, амброксол, бромгексин. Используемые при сухом надсадном кашле препараты с противокашлевым действием синекод, либексин, должны применяться по назначению и под контролем врача.
Лечение ОРВИ у детей заключается в том, чтобы создать оптимальные условия для борьбы организма с вирусом и не допустить развитие осложнений.
Автор: Наталья Гаевая
Русский лекарь
Каталог статей
Современные методы лечения ОРВИ, ОРЗ, ринита, назофарингита
Современные методы лечения ОРВИ, ОРЗ, ринита, назофарингита
Стандарты лечения ОРВИ, ОРЗ, ринита, назофарингита
Протоколы лечения ОРВИ, ОРЗ, ринита, назофарингита
ОРВИ, ОРЗ, ринит, назофарингит
Профиль: терапевтический
Этап: поликлинический (амбулаторный).
Цель этапа: уменьшить выраженность симптомов предотвратить развитие гнойных и негнойных осложнений при бактериальной инфекции, сведя к минимуму частоту развития побочных эффектов лечения.
Длительность лечения:
ОРВИ - в среднем 6 - 8 дней.
ОРЗ - 3 - 5 дней.
Ринит - 5 - 7 дней.
Назофарингит - 5 - 7 дней (в зависимости от формы, тяжести и осложнений).
Коды МКБ:
J10 Грипп, вызванный идентифицированным вирусом гриппа
J11 Грипп, вирус не идентифицирован
J06 Острые инфекции верхних дыхательных путей множественной и неуточненной локализации
J00 Острый назофарингит (насморк)
J06.8 Другие острые инфекции верхних дыхательных путей множественной локализации J04 Острый ларингит и трахеит.
Определение:
ОРВИ - инфекционные заболевания верхних дыхательных путей вызванные вирусами характеризуются воспалением слизистой оболочки, которое может распространяться от полости носа до нижних отделов дыхательной системы, за исключением альвеол. Помимо общего недомогания, возникают и местные симптомы, характерный для различных синдромов: боль в горле (фарингит), насморк (типичная простуда), заложенность носа, чувство давления и боль в области лица (синусит), кашель (бронхит). К возбудителям этих заболеваний относятся вирусы более 200 видов (включая 100 разновидностей риновирусов) и бактерии нескольких видов.
ОРЗ - острое респираторное заболевание.
Ринит - воспаление слизистой оболочки носа.
Острый ринит - острое катаральное воспаление слизистой оболочки носа, сопровождающееся чиханием, слезотечением и обильной секрецией водянистой слизи, обычно вызываемое вирусом.
Аллергический ринит - ринит, связанный с сенной лихорадкой (поллинозом). Атрофический ринит - хронический ринит с истончением слизистой оболочки носа, часто сопровождается образованием корок и дурно пахнущими выделениями.
Казеозный ринит - хронический ринит, характеризующийся заполнением полостей носа дурно пахнущей, похожей на сыр, субстанцией.
Эозинофильный неаллергический ринит - гиперплазия слизистой оболочки носа с повышенным содержанием эозинофилов, не связанная контактом со специфическим аллергеном.
Гипертрофический ринит - хронический ринит с гипертрофией слизистой оболочки. Пленчатый ринит - хроническое воспаление слизистой оболочки носа, сопровождаемое образованием фибринозных корок.
Гнойный ринит - хронический ринит с обильным гнойным отделяемым.
Вазомоторный ринит - набухание слизистой оболочки носа без инфицирования или аллергии.
Назофарингит - воспаление слизистой оболочки области хоан и верхнего отдела глотки. Неприятные ощущения в носоглотке (жжение, покалывание, сухость ), головная в затылке, затрудненное носовое дыхание, гнусавость, скопление слизистого отделяемого, которое иногда приобретает кровянистый вид и трудно отходит из носоглотки.
У взрослых назофарингит протекает без повышения температуры тела.
Делится на острый, хронический и неспецифический назофарингиты (при дифтерии, менингите).
Необходимы исследования на дифтерийную палочку и стафилококки (мазок из зева и носа).
ОРВИ
1. По этиологии чаще других возбудителей аденовирусы, респираторно - синцитиальные
вирусы, риновирусы, коронавирусы, вирус гриппа, парагриппа.
2. По особенностям поражений органов и осложнений (отит, ларингит, пневмония, менингит и т.д.).
3. По тяжести состояния больного.
ОРЗ делятся на две группы: вирусную и бактериально-смешанной этиологии.
1 группа - ОРВИ.
2 группа - Бактериальные и вторичные вирусно-бактериальные воспаления верхних дыхательных путей.
Факторы риска:
Переохлаждение, курение, контакт с больными, наличие острозаболевших в ближайшем окружении(на работе, дома) эпидемия гриппа и других вирусов, преимущественно осеннее- зимняя сезонность, неблагоприятные жилищные условия (скученность, антисанитария и т.д.) воздействие неблагоприятных метеофакторов, пыли, газов, пыльцы различных растений, застойная гиперемия слизистой оболочки полости носа при алкоголизме, хронические заболевания сердца, сосудов, почек.
Для ОРЗ:
1.наличие очагов хронической инфекции (тонзиллит, ринофарингит, бронхит).
2. простудные факторы (охлаждения, сквозняки, промокшая обувь, одежда).
Для вазомоторного ринита: измененная реактивность организма, функциональные сдвиги в эндокринной, ЦНС и вегетативной нервной системе.
Критерии диагностики:
Признаки острого инфекционного поражения преимущественно верхних и, в меньшей степени, нижних дыхательных путей при отсутствии синдрома уплотнения легочной паренхимы и лейкоцитоза в периферической крови.
Грипп:
- характерный эпиданамнез
-острое внезапное начало
-преобладание признаков генерализованного инфекционного процесса( высокая лихорадка, выраженная интоксикация) при относительно меньшей выраженности катарального синдрома
- жалобы на выраженные головные боли, особенно в лобно-височной области, надбровных дугах, ретроорбитальные боли, интенсивные мышечные боли в спине, конечностях, потливость
-в катаральном синдроме преимущественные признаки ринита, трахеита(заложенность носа, покашливание), «вирусный зев»
-быстрая эволюция катарального синдрома от вирусной фазы( блокада носового дыхания, сухой кашель, гиперемия и мелкая зернистость слизистой оболочки зева) к вируснобактериальной.
Парагрипп:
- установление групповой заболеваемости, эпидемического очага
- инкубация чаще составляет 2-4 дня
- сезонность- конец зимы, начало весны
- начало болезни может быть постепенным
- течение вялое, у взрослых нетяжелое с относительно большей обшей продолжительностью болезни
- температурная реакция чаще не превышает 38°С
- проявления интоксикации выражены слабо
- катаральный синдром возникает рано. Характерны охриплость голоса, упорный сухой кашель.
Респираторная инфекция:
- установление групповой заболеваемости в коллективах, семейных очагах
- инкубация 2-4 дня
- сезонность преимущественно зимне-весенняя
- начало болезни острое
- ведущий симптомокомплекс - интенсивный ринит
-иногда развиваются признаки ларинготрахеита (осиплость голоса, непродуктивный кашель)
- температурная реакция не постоянная, интоксикация выражена умеренно
-течение чаще острое, продолжительность болезни составляет 1-3 дня.
Аденовирусная инфекция:
- установление групповой заболеваемости, эпидемического очага
- инкубация 5-8 дней
- преимущественный сезон - летнее - осенний период
- возможность заражения не только воздушно - капельным, но и фекально-оральным путем
- начало болезни острое
- характерно сочетание экссудативного воспаления слизистых оболочек ротоглотки, трахеи
- основной симптомокомплекс - фарингоконъюктивальная лихорадка
- проявления интоксикации чаще умеренные,
- характерна яркая гиперемия зева с развитием острого тонзиллита
- возможность диареи (у маленьких детей), увеличение селезенки, реже печени
- течение чаще нетяжелое, может затягиваться до 7-10 дней.
Респираторно - синцитиальная инфекция:
- относят к высококонтангиозным ОРВИ установление групповой заболеваемости, эпидемического очага
- продолжительность инкубации 3-6 дней
- сезонность холодное время года
- у взрослых протекает легко, с постепенным началом, слабовыраженными проявлениями интоксикации, субфебрильной температурой, нерезковыраженными признаками трахеобронхита
- характерен упорный кашель, сначала сухой, затем продуктивный, часто приступообразный
- выраженные проявления дыхательной недостаточности
- часто осложняется вирусно-бактериальной пневмонией.
Риновирусная инфекция:
- установление групповой заболеваемости
- инкубация 1-3 дня
- сезонность - осенне-зимняя
- начало острое, внезапное
- течение легкое
- температурная реакция
- ведущее проявление- ринит с обильным серозным, в дальнейшем слизистым отделяемым.
Характерны: боль в горле, насморк, заложенность носа, чувство давления и боль в области лица, кашель.
В случае острого вирусного ринита отмечаются: недомогание, утомляемость чихание незначительное повышение температуры и реже, - головная боль, охриплость.
В течение первых суток отмечаются слизистые выделения из носа, затем - гнойные.
Перечень основных диагностических мероприятий:
1. Сбор анамнеза (характерный эпиданамнез, контакт с больным и др.)
2. Объективное обследование (данные осмотра).
Тактика лечения:
Лечение больных с легким и средней тяжести течением болезни проводят в домашних условиях. Больных изолируют на дому. Ухаживающие лица должны пользоваться марлевыми масками.
Немедикаментозные средства лечения заключаются в использовании различных тепловых процедур: паровые ингаляции, горячие ножные и общие ванны, прогревания в бане и сауне, теплые укутывания и обильное горячие питье - чай, горячее молоко с содой и
медом, теплые фруктовые соки.
Медикаментозное лечение наиболее эффективны как профилактическое средство, противовирусные препараты в период лихорадки назначают ремантадин 0,3 г в 1-ые сут. 0.2 г во 2-ые и 0,1 г в последующие дни, интерферон-альфа 2 а, бета 1, альфа 2 в виде порошков для ингаляции и закапывания в носовые ходы, оксолиновая мазь 0,25% в носовые ходы и веки 3-4 раза в день, при наличии температуры: назначают наиболее безопасный парацетамол 500 мг 2-3 раза в день до 4-х дней, ацетилсалициловая кислота - 500мг 2-3 раза в день до 3-х дней.
Обильное теплое питье.
Лечение антибиотиками взрослых с неспецифической инфекцией верхних дыхательных путей не ускоряет выздоровление и не рекомендуется.
При остром вирусном рините показан покой.
Назначается парацетамол, 0,5-1 г внутрь каждые 4-6 ч, но не более 4 сут, или аспирин, 0.325-1 г внутрь каждые 4-6 ч, но не более 4 г/сут.
При упорном сухом кашле назначают микстуру от кашля амброксол по 0,03г 3раза в день, сироп 15 мг/5 мл, 30мг/5мл. В первые 2-3 дня по 10 мл 3 раза в день, затем по 5 мл 3 раза в день.
При боли в горле - полоскание разбавленным лимонным соком, антисептическими растворами. отварами трав в теплом виде.
Назначают аскорбиновую кислоту, 2 г/сут внутрь в порошках или таблетках.
При атрофическом рините рекомендуется частое промывание полости носа физиологическим раствором, капли с витамином А для закапывания в полость носа 3 раза в день в тяжелых случаях ретинола ацетата 1-2 драже в 2 сутки, витамин А назначают внутрь курсами по 1 месяцу 2-3 раза в год, следует учитывать возможность антибактериальной терапии на основе бактериологического обследования.
Перечень основных медикаментов:
Противовирусные препараты
1. Римантадин 0,3-0,2 -0,1 г табл
2. Оксолиновая мазь, 0,25%.
Ненаркотические анальгетики и нестероидные противовоспалительные препараты
3. Парацетамол 200 мг, 500 мг, табл.
4. Ацетилсалициловая кислота 100 мг, 250 мг, 325 мг, 500 мг, табл.
Муколитические препараты
5. Амброксол 30 мг, табл.
Витамины
6. Аскорбиновая кислота 50 мг, 100 мг, 500 мг, табл.
7. Ретинола ацетат 114 мг, драже.
При осложнениях (пневмония):
1. Амоксициллин 500 мг, табл, пероральная суспензия 250 мг/5 мл
2. Амоксициллин - клавулановая кислота 625 мг, табл.
Критерии перевода на следующий этап лечения:
Перевод на стационарный этап лечения при гипертоксической форме ОРВИ, наличии осложнений, неэффективности проводимого лечения, отягощенном преморбидном фоне, сопутствующих хронических заболеваниях.
Стандарты диагностики и лечения инфекционных болезнейу детей на этапах оказания медицинской помощи в зависимости от форм тяжести болезни острые респираторные заболевания (орз)
РАЗДЕЛ 1. СТАНДАРТЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙУ ДЕТЕЙ НА ЭТАПАХ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ В ЗАВИСИМОСТИ ОТ ФОРМ ТЯЖЕСТИ БОЛЕЗНИ
1.1. Острые респираторные заболевания (ОРЗ)
Код МКБ-10:
J 10 – грипп, вызванный идентифицированным вирусом гриппа
J 0.8 – грипп, вирус не идентифицирован
Определение. ОРЗ – этиологически разнородная группа инфекционных болезней дыхательных путей, имеющих сходные механизмы развития, эпидемические и клинические характеристики.
Диагноз ОРЗ основывается на данных эпидемиологического анамнеза и клинических симптомах (табл. 1).
Диагностика острых инфекций дыхательных путей
Эпидемиологические и клинические признаки
Эпидемический подъем заболеваемости.
Интоксикация: гипертермия, озноб, головокружение, головные и мышечные боли.
На 2-й, 3-й день от начало болезни – невыраженные катаральные явления.
Преимущественно поражается трахея.
Возможны синдромы: крупа, бронхообструктивный, менингоэнцефалический, и др. а также отек легких сегментарный или геморрагический.
Гиперплазия лимфоидных образований ротоглотки, шейный лимфаденит.
Синдромы: катаральный выражен (насморк, кашель продуктивный), гепато-лиенальный, кишечный.
Фарингит, тонзиллит, конъюнктивит (катарально-фолликулярный, пленчатый).
Интоксикация не выражена.
Подъем температуры тела. Яркие катаральные явления.
Характерен синдром крупа: грубый, «лающий» кашель, стенотическое дыхание, изменение тембра голоса.
Интоксикация и катаральный синдром выражены умеренно. Кашель упорный приступообразный. Характерно поражение нижних дыхательных путей (бронхообструктивный синдром, бронхиолит).
Групповой характер заболевания.
Легкое недомогание, покашливание.
Температура тела нормальная или в пределах 38ºС не более 3-х дней.
Симптомы инфекционного токсикоза слабо выражены. Умеренные катаральные явления. Длительность болезни 4-6 дней.
Температура тела субфебрильная или в пределах 38ºС.
Инфекционный токсикоз умеренно выражен.
Яркие катаральные симптомы.
При отсутствии осложнений выздоровление через 6-10 дней.
Температура тела выше 38º С.
Наличие одного или нескольких синдромов: гипертермический, нейротоксикоз, стеноз гортани, бронхообструктивный, геморрагический, острая дыхательная (ОДН) и/ или сердечная (ОСН) недостаточность и др.*.
* – описание синдромов, определяющих тяжесть ОРВИ см. в разделе 2 – «Стандарты лечения основных клинических синдромов при инфекционных болезнях у детей на этапах оказания медицинской помощи».
Обязательной госпитализации подлежат больные с ОРЗ
Первых месяцев жизни с выраженным отягощенным преморбидным фоном (гипотрофия, перинатальные поражения центральной нервной системы, пороки развития, рецидивирующий отит, частые острые респираторные заболевания, иммунодефицитное состояние)
С тяжелыми формами ОРВИ (гипертермический, бронхообструктивный, нейротоксический, абдоминальный, ДВС-синдромы, синдром крупа – стенозом гортани II, III, IV степени, Рея, ОДН, ОСН)
С бронхиолитом, осложненным пневмонией
С тяжелыми внелегочными осложнениями (гнойный отит, мастоидит, менингит, пиелонефрит и т.д.)
При отсутствии эффекта от проводимой терапии в домашних условиях
Из неблагоприятных социально-бытовых условий (независимо от тяжести болезни) при невозможности обеспечить надлежащий уход на дому и постоянное врачебное наблюдение
Из закрытых детских учреждений.
При ОРВИ без выраженных признаков бактериальной инфекции назначение антибактериальной терапии не показано (табл. 3).
Таблица 3
Синдромы и симптомы ОРЗ, при которых рекомендуется
воздержаться от применения антибиотиков
Протоколы Минздрава России от 25 декабря 2012 г.
Протоколы диагностики и лечения острых респираторных заболеваний (ОРЗ) у детей. ОРВИ и грипп.
Оценка тяжести
Основной проблемой, которую решает врач у температурящего ребенка с ОРЗ – вероятность у него бактериальной инфекции, тогда как борьба с лихорадкой, если она и оправдана – задача второстепенная. У 70-80% детей с ОРЗ симптоматика позволяет у постели больного поставить хотя бы предположительный диагноз. Тем не менее, с учетом сходства клинических проявлений многих вирусных и бактериальных инфекций, у части больных окончательное суждение о необходимости назначения антибиотиков приходится выносить с учетом ряда лабораторных параметров.
Для диагностики бактериальной инфекции, особенно тяжелой, оценка внешнего вида и поведения ребенка значительно важнее, чем показания термометра. Признаки, которые позволяющие оценить тяжесть интоксикации, обычной при бактериальной инфекции, включают:
Лейкоцитоз.
Интерпретация этого показателя должна быть связана с возрастом ребенка (Табл.1).
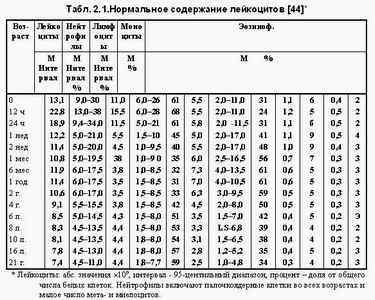
Мнение о том, что при числе лейкоцитов выше 10х10 9 /л можно с уверенностью ставить диагноз бактериальной инфекции, ошибочно. При многих вирусных инфекциях (особенно вызванных ДНК-вирусами, например, аденовирусами) число лейкоцитов крови нередко превышает 10х10 9 /л и даже 15х10 9 /л. Поэтому лишь следует считать характерными для бактериальных инфекций цифры выше 15х10 9 /л, а также абсолютное (а не относительное) числе нейтрофилов выше10х10 9 /л и палочкоядерных нейтрофилов выше 1,5х10 9 /л.
С-реактивный белок (СРБ). Уровень этого маркера у ¼ больных с ОРВИ, бронхитом, крупом находится в пределах 15-30 мг/л, так что значимым для диагноза бактериальной инфекции повышением следует считать цифры >30 мг/л.
Прокальцитонин (ПКТ). Инструкции рассматривают как предиктор бактериальной инфекции уровни ПКТ >0,5 нг/мл. Опыт показывает, что эту границу следует повысить до 2 нг/мл, поскольку значения 0,5-2 нг/мл встречаются у 20% детей с ОРВИ.
Указанные уровни нельзя считать абсолютным критерием вирусной или бактериальной инфекции. Они нередко превышаются при вирусной инфекции, и не достигаются при бактериальной. Так при гнойном отите и типичной пневмонии у 40% больных лейкоцитоз не превышает 15х10 9 /л, а при катаральном отите и атипичной пневмонии – у 90%. При ИМП лейкоцитоза нет у ½ больных, нормальные уровни СРБ – у 40%, а ПКТ у 86%.
Вероятность бактериальной инфекции высока, если:
Лейкоцитоз > 15 тысяч/мкл
Нейтрофилез > 10 тысяч/мкл
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением