Хроническая почечная недостаточность у детей клиника
Клиника хронической почечной недостаточности (ХПН) у детей - признаки уремии
Уменьшение числа функционирующих нефронов вызывает компенсаторную гипертрофию оставшихся нефронов и увеличение СКФ в них, поэтому в начале заболевания уровень креатинина в сыворотке остается в норме. Однако нарастающий нефросклероз рано или поздно приводит к терминальной почечной недостаточности, проявляющейся нарастанием уровня креатинина. Уровень СКФ, при котором начинаются необратимые изменения, точно не известен.
По данным некоторых исследований . если СКФ составляет более 50% от нормы, то в течение жизни терминальная почечная недостаточность может и не наступить.
Недавнее исследование взрослых больных, у которых СКФ составляла 10—55 мл/мин, показало, что в среднем скорость снижения СКФ равна 4 мл/мин в год независимо от исходного уровня, хотя может значительно различаться у разных больных.
Уровень креатинина в сыворотке не всегда точно отражает степень ХПН:
1) он остается нормальным до тех пор, пока СКФ не снизится до 50% от нормы
2) далее он нарастает очень быстро — снижение СКФ в два раза вызывает двукратное увеличение уровня креатинина
3) при снижении СКФ возрастает секреция креатинина почечными канальцами и его сывороточная концентрация перестает отражать истинную СКФ.
Функция канальцев нарушается лишь на поздних стадиях ХПН. Благодаря гипертрофии канальцев реабсорбция многих веществ, в частности фосфата, почти не нарушена. Уровень натрия в сыворотке остается нормальным вплоть до развития терминальной почечной недостаточности.
Проявления хронической почечной недостаточности (ХПН)
Снижение СКФ приводит к нарастанию сывороточной концентрации креатинина и АМК. Хотя о развитии уремии судят по нарастанию именно этих показателей, но уремическими токсинами являются другие вещества: гуанидин и его производные, продукты белкового обмена, гомоцистеин и так называемые средние молекулы с молекулярной массой 500—3000.
Уремия проявляется поражением нервной, эндокринной, пищеварительной, сердечно-сосудистой, дыхательной и кроветворной систем, атакже кожи. Нередко признаки поражения этих систем появляются уже на ранних стадиях ХПН.
ХПН у детей сопряжена с рядом особенностей, к которым относятся необходимость в кормлении через гастростому или назогастральный зонд из-за сниженного аппетита, задержка психического и физического развития, неврологические расстройства, психологические и социальные сложности, возникающие в семье, сравнительно низкая выживаемость.
Некоторые из этих проблем особо важны для грудных детей. В то же время другие проявления ХПН, такие как почечная остеодистрофия, анемия и нарушения водно-электролитного и кислотно-щелочного равновесия, протекают у детей так же, как и у взрослых.
Признаки уремии
1. Неврологические проявления уремии.
Усталость
Слабость
Снижение внимания
Снижение памяти
Астериксис
Эпилептические припадки
Полинейропатия
Синдром беспокойных ног
Мышечные спазмы
2. Эндокринные проявления уремии.
Задержка роста
Вторичный гиперпаратиреоз
Гиперлипопротеидемия
Дисфункция яичников
Дисфункция яичек
Дисфункция щитовидной железы
3. Гастроэнтерологические проявления уремии.
Тошнота и рвота
Снижение аппетита
Панкреатит
4. Кожные проявления уремии.
Зуд
Кальцификаты
Нарушения пигментации
5. Гематологические проявления уремии.
Анемия
Нарушения функции нейтрофилов
Тромбоцитопатии
6. Сердечно-сосудистые проявления уремии.
Ранний атеросклероз
Перикардит
7. Легочные проявления уремии.
Некардиогенный отек легких («уремическое легкое»)
Плеврит
/ Лекции педиатрия / Лекция ОПН, ХПН
- это неспецифический синдром, который развивается при острой утрате почкой своих гомеостатических функций характеризуется нарушением водно-электролитного, азотистого, осмотического обменов и кислотно-основного состояния.
ОПН подразделяют на 3 этиологические группы:
1. Преренальная ОПН (шоковая) – острое нарушение почечной гемодинамики: А) централизация кровообращения (травматический, ожоговый, гиповолемический шоки, нейротоксикоз, о.гипоксия)
Б) артериальная гипотония (анафилактический шок, острая недостаточность надпочечников)
2. Ренальная ОПН (поражение почек):
А) Внутрисосудистая блокада почечного кровотока м.б. при остром тромботическом синдроме развившемся в результате септического и гемотрансфузионного шока, отравления ядами некоторых змей, грибов, ДВС, ГУС и при локализованном внутрисосудистом свертывании в почках в результате гломерулонефрита.
Б) Тубулоинтерстициальное поражение почек при нефритах, отравлениях нефротическими ядами – соли тяжелых металлов (ртуть), органическими растворителями, пестицидами и пр. передозировке антибиотиков, лейкозе, лимфогрануломатозе.
3. Постренальная ОПН - механическое нарушение оттока мочи (мочекаменная болезнь, опухоли и пр.), у детей встречается редко.
Этиологический фактор приводит к снижению скорости клубочковой фильтрации. Развивается олигурия, затем спазм сосудов почек, нарушение их проницаемости, отек паренхимы почки, канальцевая обструкция (слущенные некротизированные клетки, цилиндры), повреждение эпителия канальцев и обратное всасывание фильтрата и Анурия.
Тубулонекроз – некроз эпителия канальцев при сохранении базальной мембраны
Тубулорексис – очаговый некроз эпителия канальцев и разрушение базальной мембраны.
При прекращении действия этиологического фактора м.б. обратное развитие процесса и восстановление функции почек, которая зависит о того, сколько осталось действующих нефронов.
Нарушение функции почек:
- снижение диуреза – олигурия, бывает Абсолютная (менее 10-15 мл/кг/сут) или Относительная (менее 40 % полученной жидкости)
- изменение относительной плотности мочи :
гиперстенурия – при поражении нефронов
гипостенурия и изостенурия - при поражении канальцев
гипостенурия при полиурии и обструктивной уропатии
гематурия, протеинурия – при внутрикапиллярном поражении клубочков, тромбогеморрагическом синдроме
протеинурия – при нефротоксической ОПН
цилиндры зернистые и гиалиновые – при гипоксии почечной ткани
- азотемия – повышение содержания в крови креатинина, мочевины, остаточного азота. Наиболее объективный показатель – креатинин, его уровень не зависит от поступления белка с пищей и катаболических процессов в организме.
- дисэлектролитемия – повышается уровень К, Магния, Р и снижается натрия, Са, и хлора.
3. Периферическая кровь :
4. Нарушение гемокоагуляции с развитием ДВС – синдрома
Выделяют 4 стадии ОПН:
Начальная (предренальная) стадия
Клиника определяется основным заболеванием. Общий специфический симптом – Олигурия. По остроте развития олигурии выделяют 3 варианта:
острейшее развитие, при шоковой этиологии ОПН - в течение 2-4 часов при тромбогеморрагическом синдроме и 12-24 часа при септическом шоке или гиповолемическом шоке.
продромальный синдром в виде респираторной или кишечной инфекции, олигурия незначительная, диагноз ставят уже во 2-ой стадии при симптомах гипергидратации, азотемии характерно для детей раннего возраста.
постепенное развитие олигурии на фоне основного заболевания. Характерно для тубулоинтерстициальных поражений почек.
Синдром гипергидратации – нарастание массы тела, периферические отеки. При декомпенсации – полостные и висцеральные отеки, отек мозга, отек легких.
Синдром уремической интоксикации:
А) проявления азотемической интоксикации: астеноневротический сондром, миокардиодистрофия, расстройство сна, беспокойство.
Б) проявления азотемии через выведения азотистых шлаков другими органами: - боли в животе, рвота, диарея (гастроэнтериты), и очень редко м.б. запах аммиака изо рта и кожный зуд
В) проявления декомпенсированного метаболического ацидоза в виде токсического нарушения дыхания
Г) действие специфических уремических токсинов – олигопептидов приводит к дыхательной недостаточности шунто-диффузного характера.
При декомпенсации функции почек развивается в первую очередь – декомпенсация системной гемодинамики, шоковое легкое, затем артериальная гипотония и уремическая кома.
Клиника будет зависеть от преобладания электролитных нарушений перечисленных вначале лекции, но особое внимание необходимо обращать на Гиперкалийемию – которая будет проявляться возбуждением ЦНС, гипертонусом мышц, оживлением рефлексов, повышением АД, аритмией.
Самые ранние признаки появляются на ЭКГ в виде заостренного и повышенного зубца Т, удлинения интервала Р-R и исчезновения зубца Р. И как следствие - остановка сердца в фазе диастолы. Максимальная смертность в этой стадии .
Характеризуется постепенным восстановлением водо-выделительной функции почек.
Снижение массы тела, вялость, апатия, гипотония мышц, гипорефлексия, дегидратация, м.б. парезы и параличи.
Диурез до 10 л/сут, гипостенурия. Протеин-. лейкоцит-, эритроцитурия. Снижение всех электролитов, кроме натрия. М.Б. сохранение азотемии за счет преобладания процессов катаболизма.
Стадия критическая – летальность до 35 %, в основном за счет присоединения инфекций (грибковых), т.к. снижен иммунитет.
Длительность стадии 2-15 недель.
Стадия восстановления диуреза
Астенический синдром, гипостенурия, никтурия.
Длительность 6-24 мес. у 30 % более 2-х лет.
Принципы лечения ОПН
Всегда лечение основного заболевания на первом месте.
1.Коррекция гемодинамических и водноэлектролитных сдвигов
2. Специфическая терапия – диуретики
Обязательное условие – систолическое АД выше 60 мм.рт.ст.
Препарат выбора фуросемид (лазикс) из группы петлевых диуретиков.
Если систолическое АД ниже 60 мм.рт.ст, то для его нормализации вначале назначают или инфузию коллоидов волемического действия (свежезамороженная плазма, реополиглюкин, препарат крахмала - рефортан) или допамин.
1. Режим постельный, ПИТ
2. Диета с ограничением воды, соли, белка, увеличение углеводов.
Терапия будет направлена на:
Ликвидацию расстройств гомеостаза
А) Контроль баланса жидкости = диурез за предыдущие сутки + экстаренальные потери (перспирация 1,5 мл/кг/час – новорожд. 1 мл/кг/час – до 5 лет, 0,5 мл/кг/час – старше 5 лет, взрослые – 300-500 мл/cут) + патологические потери (диарея, гипертермия 10-20 мл/кг/сут, если есть!)
Необходимо производить взвешивание больного 2 раза в сутки, разброс д.б. 0,5 – 1 % массы.
Б) Коррекция электролитных нарушений в зависимости от их вида. Гиперкалийемия – исключить продукты, лекарства, препараты крови. При уровне К > 6 ммоль/л назначить антагонисты К – Са глюконат вв. и метаболизирующие калий препараты – натрий гидрокарбонат или глюкоза 20 %.
В) Коррекция метаболического ацидоза – стабилизация гемодинамики + кислород.
При декомпенсированном метаболическом ацидозе вводят натрий гидрокарбонат 4%, 3- 5 мл/кг, дробно за 4 – 6 приемов.
Г) Необходим учет фармакокинетики назначаемых препаратов, которые выводятся через почки.
Абсолютно противопоказаны: сульфаниламиды, нитрофураны, тетрациклины, цитостатики. С осторожностью назначают сердечные гликозиды (лучше дигоксин, т.к. выводится через ЖКТ), гепарин, НПВП.
Экстракорпоральная детоксикация – гемодиализ
- прирост креатинина > 0,18 ммоль/л /сут
- гиперкалийемия более 7 ммоль/л
- не ограничивать соль и воду
- диета с обогащением калием, препараты
- расширение диеты с учетом калоража
- постепенное снижение интенсивности терапии анурической стадии
- профилактика, диагностика и лечение инфекций
- посещать детские учреждения
- профпрививки и гаммаглобулины
Необходимо ограничение любых лекарств.
Лаб.исследования е/мес – 1 квартал
е/квартально – 1 год
Смертность от ОПН 20-40 %.
- неспецифический синдром, который развивается в результате прогрессирующей гибели нефронов и стромы с неуклонным снижением способности почек выполнять гомеостатические функции.
Известно более 50 наследственных, врожденных и приобретенных заболеваний, которые могут закончиться ХПН. Основное значение – 80 % - имеет врожденная и наследственная патология: пороки развития, дисплазии, поликистоз и др.
Из приобретенных – ХГН, отравления (вит. Д) и др.
Патогенез и клиника
При ХПН выделяют следующие синдромы:
Азотемия (уремия) – задержка азотистых метаболитов в крови из-за снижения фильтрации, усиленного катаболизма, накопления олигопептидов.
Клинически – астения, анорексия, гастроэнтероколиты, кожный зуд, перикардит, психоневротические расстройства, запах аммиака изо рта.
Вводно-электролитный дисбаланс за счет внутрипочечного нарушения транспорта электролитов, функции канальцев, усиленного катаболизма. Клиника будет зависеть от преобладания электролитного нарушения. См.ОПН.
Метаболический ацидоз за счет нарушения фильтрации, аммонио- и ацидогенеза, истощения щелочного резерва.
Клинически будет проявляться тошнотой, рвотой, токсическим нарушением дыхания.
Анемия - за счет дефицитиа белка и железа, снижения синтеза эритропоэтина в ЮГА почек под действием уремических токсинов, укорочение продолжительности жизни эритроцитов, кровопотерь с мочой.
Клинически будет бледность, астения, анемический шум в сердце, дистрофия внутренних органов (комплексная).
Остеодистрофия за счет нарушения продукции витамина Д – гормона, гипокальцийемии, ацидоза.
Клинически будут боли в костях, нарушение двигательных функций, рентгенологическое изменение костей (остеопороз).
Артериальная гипертензия за счет активации системы ренин-ангиотензин-альдостерон, задержки натрия, гипергидратации и гиперволемии.
Клинически – головная боль, ретинопатия, гипертонические кризы.
Нарушение роста и развития за счет гормонального дисбаланса, дефицита белка, калорий, азотемии, ацидоза.
Клинически будет проявляться задержкой полового развития и гипостатурой.
Иммунодефицитные состояния за счет гормонального дисбаланса, дефицита белка.
Клинически частые оппортунистические инфекции, грибковые. и внутриклеточные – до сепсиса предрасположенность к опухолевым процессам.
ДВС-синдром за счет нарушения реологических свойств крови, повреждения тканей при ацидозе.
Клинически – спровоцированные и спонтанные геморрагические проявления в различных органах и тканях.
Единой общепринятой класс. не существует. Но во всех классификациях есть основные объеденяющие моменты:
Объем почечной функции
Стадия I. Латентная (компенсированная, обратимая)
Объем почечной фильтрации 80-50 % от нормы. Клиники ХПН нет. Отмечается незначительная протеинурия.
Креатинин от нижних границ нормы до 0,18 ммоль/л.
Стадия 2. Азотемическая
2А. Субкомпенсированная (стабильная)
Объем почечной фильтрации 50-25 %.
Клинически – непостоянные проявления симптомов ХПН.
Креатинин 0,19-0,44 ммоль/л.
2Б. Декомпенсированная (прогрессирующая )
Объем фильтрации 25-10 %
Клинически все симптомы ХПН
Креатинин – 0,45-0,71 ммоль/л.
Стадия 3. Уремическая
Объем фильтрации менее 10 %
Клинически – прогрессирующие симптомы ХПН с признаками декомпенсации.
Креатинин – 0,72 – 1,24 ммоль/л.
При ХГН клиника яркая и ХПН диагностируется на ранних стадиях.
При врожденных и наследственных нефропатиях диагноз ХПН м.б. определен в стадиях декомпенсации и уремии.
Поэтому при наличии у ребенка жажды, полиурии, субфебрильной температуры, задержки физического развития более 1/3 возрастной нормы необходимо исключать ХПН:
- клиническое обследование (артериальная гипертензия, патология глаз, задержка роста, деформация скелета и др.)
- лабораторное обследование (электролитные нарушения, анемия)
- инструментальное обследование (УЗИ, ренография, томо-. сцинтиграфия, цистография, ЯМР, биопсия и др.)
Лечение основного заболевания
Режим направленный на профилактику инфекций
Диета с ограничением белка – постепенно, до 1,7 – 0,6 г/кг в сут в зависимости от возраста и стадии ХПН.
- коррекция дефицита аминокислот при ограничении белка – вв, пер ос.
- коррекция дефицита калорий за счет углеводов и жиров
- количество соли зависит от гипертонии, отеков, суточного диуреза. В идеале – по экскреции натрия.
4. Естественная детоксикация – активация деятельности органов и систем, способных выводит токсины минуя почки:
- через кожу – ванны гигиенические, обтирания
- через ЖКТ – полоскания полости рта, оральные сорбенты (если нет язвенного процесса).
5. Контроль уровня электролитов, при необходимости его коррекция.
6. Симптоматическая лекарственная терапия:
А) при артериальной гипертензии – фуросемид, кроме 3 стадии
Б) Декомпенсированный метаболический ацидоз – натрия гидрокарбонат, вв.
В) нарушение обмена кальция и фосфора – почечная остеодистрофия:
- борьба с гиперфосфатемией (ограничение фосфора в диете и снижение всасывания в кишечнике – гидроокись алюминия).
- коррекция гипокальцийемии – препараты кальция
- фолиевой кислоты, вит. В6
- гемотрансфузии по показаниям.
Но наступает время когда проводимая консервативная терапия не может поддержать гомеостаз. Нужна трансплантация почки или диализ, который проводят при невозможности трансплантации (проблемы несовместимости тканей, технические или финансовые трудности).
Показания: Абсолютные - Уровень креатинина >0,528 ммоль/л
В зависимости от возраста показаниями могут быть:
До 3 лет: - отставание в росте
- усиливающаяся неврологическая симптоматика
3 – 7 лет: - задержка роста
- значительная остеодистрофия с симптомами уремии
7 – 15 лет: - клиника уремии
- клиренс креатинина менее 5 мл/мин х 1,73 м 2
В терминальной стадии трансплантация не показана из-за необратимых нарушений в организме.
Хроническая почечная недостаточность: клиника, диагностика, лечение
Хроническая почечная недостаточность - это симптомокомплекс, развивающийся при невыполнении почками своей функции в исходе самых различных заболеваний почек.
Для прогноза и выбора лечебной тактики выделяют три стадии ХПН:
I. Начальная (латентная) - снижение СКФ до 60-40 мл/мин и повышение креатинина крови до 180 мкмоль/л.
II. Консервативная - СКФ 40-20 мл/мин и креатинин 180-280 мкмоль/л.
III. Терминальная - СКФ меньше 20 мл/мин и креатинин выше 280 мкмоль/л.
При первых двух стадиях можно поддерживать остаточные функции почек медикаментозными методами, на терминальной - эффекивен постоянный диализ и трансплантация почки.
Главная задача на первых двух стадиях - это отдалить наступление уремии.
СКФ отражает количество жидкости, проходящей через почки. За сутки отфильтровывается 170 л жидкости, исходя из этого СКФ в среднем составляет 120 мл/мин. Однако эта величина меняется. Днём СКФ может увеличиваться на 30%, ночью - снижаться на 30%. Также СКФ повышается после приёма пищи.
Креатинин образуется при обмене веществ в мышцах. По своим свойствам он схож с инулином (не реабсорбируется и не секретируется в почечных канальцах). В среднем его концентрация равна 80 мкмоль/л (9 мг/л). При сильно развитой мускулатуре она может достигать 133 мкмоль/л, при малой мышечной массе - 44 мкмоль/л.
1). Изменения диуреза. На консервативной стадии развивается полиурия и никтурия, на терминальной - олигурия с последующей анурией.
Из-за гибели функционирующих нефронов происходит гиперфильтрация через другие нефроны. Они вынуждены выводить большее количество осмотически активных веществ. При этом увеливается ток жидкости и через другие нефроны (в клубочках фильтрация может быть, когда нарушена реабсорбция в канальцах). Поэтому на ранних стадиях выделяется большое количество мочи с низкой плотностью.
Олигоанурия развивается при гибели более 90% нефронов.
2). Изменение лёгких. Задержка натрия и воды в организме может приводить к отёку лёгких. Уремия приводит к развитию плеврита.
Из-за выделения мочевины через дыхательные пути могут быть ларингиты, трахеиты и бронхиты.
3). Изменение сердечно-сосудистой системы. Развивается артериальная гипертензия. Уремия приводит к развитию фибринозного или выпотного перикардита.
На фоне гиперкалиемии, гиперпаратиреозе нарушается работа миокарда.
Прогрессирует атеросклероз венечных и мозговых артерий.
4). Гематологические нарушения.
Развивается нормохромная нормоцитарная анемия (из-за снижения выработки эритропоэтина почками, токсического действия уремии на костный мозг и снижение продолжительности жизни эритроцитов в условиях уремии).
При ХПН отмечают повышенную кровоточивость.
5). Изменение нервной системы. Токсинемия приводит к нарушению сна (бессоннице или сонливости), тремору, коме.
Может быть периферическая нейропатия (чаще чувствитльных нервов).
6). Нарушение ЖКТ. Токсинемия приводит к тошноте и рвоте.
Из-за расщепления мочевины слюной изо рта - аммиачный запах.
Гиперпаратиреоз и колонизация Helicobacter pylori приводит к язвообразованию.
Из-за выделения мочевины слизистой ЖКТ наблюдаются их воспаление - стоматиты, гастриты, энтероколиты.
7). Эндокринные нарушения. Развивается псевдодиабет и гиперпаратиреоз.
Часто отмечают аменорею.
У мужчин снижается тестостерон в крови, наблюдается импотенция и олигоспермия.
8). Кожные проявления. Кожа бледная (анемия) с желтоватым оттенком (задержка урохромов). Уремия приводит к зуду кожи. Мочевина выделяется с потом и при высоких концентрациях на поверхности кожи может оставаться так называемый уремический иней.
9). Изменения костной системы. Более чётко эти изменения выражены у детей.
Возможны три типа повреждений - почечный рахит, кистозно-фиброзный остеит и остеосклероз.
Из-за остеодистрофии наблюдаются переломы костей.
Диагностика ХПН основывается на определении максимальной относительной плотности мочи (по Зимницкому), величины СКФ и уровня креатинина.
Для ХПН характерна изостенурия. Относительная плотность мочи снижена (меньше 1,018).
На УЗИ харктерно уменьшение размеров почек.
Диагностика нозологической формы, которая привела у ХПН, тем труднее, чем позднее стадия ХПН. На терминальной стадии ХПН различия стираются.
1). Лечение основного заболевания.
- снижение потребления белков (0,8-0,6-0,4 г/кг/сут в зависимости от стадии).
- объём потребляемой жидкости должен превышать суточный диурез на 500 мл. Потребление жидкости должно быть адекватным. Опасны как чрезмерное ограничение, так и избыточное введение жидкости в организм.
3). Устранение гиперкалиемии:
- ионнообменные полистиреновые соли
4). Коррекция метаболического ацидоза - применение бикарбоната натрия.
5). Коррекция кальций-фосфорного обмена:
- снижение потрбления фосфора (рыба, творог)
- применение фосфорсвязывающих агентов - карбонат кальция, ацетат кальция, алюминия гидроокись
- соли кальция и витамин Д
6). Антигипертензиновая терапия.
Не следует применять препараты, которые снижают почечный кровоток (гидрохлортиазид, клонидин, гуанетидин) и калийсберегающие диуретики.
Применяются ингибиторы АПФ, блокаторы рецепторов к ангиотензину II, БКК, адреноблокаторы.
7). Снижение уровня липидов в крови - гемфиброзил (600-1200 мг/сут).
8). Лечение гиперурикемии - при клинических признаках подагры назначают аллопуринол.
9). Лечение анемии - применяется человеческий рекомбинантный эритропоэтин.
10). Устранение перикардита и плеврита.
11). Гемолиализ и перитонеальный диализ.
Большинство больных с ХПН нуждаются в 10-15 ч диалиаза в неделю.
12). Пересадка почки.
studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам
Хроническая почечная недостаточность у детей
Что такое Хроническая почечная недостаточность у детей -
Хроническая почечная недостаточность (ХПН) у детей - неспецифический синдром, который возникает вследствие снижения гомеостатических функций почек, причиной чего является их тяжелая прогрессирующая болезнь.
По Международной классификации болезней выделяют терминальную сталию поражения почек, неуточненную ХПН, другие проявления ХПН. В науке есть множество классификаций нарушений функций почек, которые базируются на разных принципах: концентрации сывороточного креатинина, величине клубочковой фильтрации, стадийности клинических симптомов, нарушении функций канальцев.
Эпидемиология хронической почечной недостаточности у детей
Согласно статистике, диагноз ХПН ставят 3-50 детям из одного миллиона. Каждый год 4-6 детей из 1 млн в возрасте до 15 лет должны получать заместительную почечную терапию по причине хронической почечной недостаточности.
Что провоцирует / Причины Хронической почечной недостаточности у детей:
Хроническая почечная недостаточность может появиться вследствие действия таких факторов:
В группу риска развития ХПН входят дети с такими диагнозами:
Причинами хронической почечной недостаточности у ребенка могут стать врожденные или приобретенные заболевания. Среди врожденных выделяют:
К нефропатиям, которые могут вызвать ХПН, относят узелковый полиартериит, геморрагический васкулит с подострым течением и пр.
Среди врожденных болезней ХПН наиболее часто вызывают такие:
Нефронофтиз представляет собой аутосомно-рецессивное заболевание. Основные симптомы: гипостенурия, умеренная протеинурия, полидипсия, полиурия, анемия.
Врожденный нефроз также относят к аутомно-рецессивным болезням. Он проявляется в первые несколько недель жизни малыша. Симптомы таковы: отеки, протеинурия, гипогаммаглобулинемия, гипоальбуминемия, гематурия. гиперхолестеринемия. При этом артериальное давление в пределах нормы.
Патогенез (что происходит?) во время Хронической почечной недостаточности у детей:
Хронический патологический процесс приводит к необратимым изменениям в паренхиме почек. Уменьшается численность функционирующих нефронов, а вместо пораженных клеток возникает соединительная ткань. Сначала функции пораженных нефронов перенимают на себя действующие нормально нефроны. Но со временем компенсаторная функция исчерпывает себя. С мочой уже не выводятся продукты обмена. Они сохраняются в организме. Это приводит к повреждению тканей и органов.
Результатом нарушения водного баланса организма становится возрастающая нагрузка на нефроны. Это ведет за собой снижение относительной плотности мочи.
Увеличивается количество ночных мочеиспусканий, что называется никтурией. В начале хронической почечной недостаточности у детей наблюдают увеличение количества выделяемой мочи, а потом он уменьшается, пока не наступит анурия - полное отсутствие мочи.
Способность почек синтезировать эритропоэтин, необходимый для образования эритроцитов, теряется. Также развитию анемии способствует токсическое воздействие уремических токсинов на костный мозг и повышенный внутрисосудистый гемолиз эритроцитов. Нарушается соотношение факторов, регулирующих артериальное давление, в результате чего отмечается стойкая артериальная гипертензия.
Симптомы Хронической почечной недостаточности у детей:
Не все родители знают, что у их ребенка хроническая почечная недостаточность. В большинстве случаев поводом для обращения к доктору становится один беспокоящий признак:
Полидипсия и полиурия появляются постепенно при болезнях почек, которые проявляются нерезко выраженными симптомами:
В части случаев увеличение диуреза и жажда появляются при уже распознанных ранее и леченных болезнях почек, например при нефротическом синдроме и хроническом нефрите. При ХПН у детей почти всегда наблюдается анемия и соответствующие симптомы. Это также вызывает бледность лица малыша. Почему у ребенка задерживается рост при хронической почечной недостаточности, до конца не определено. Считается, что причины в гиперкальциурии и потери калия.
В возрасте от 7 до 13 лет ускоряется рост ребенка. При ХПН это опасно, потому что пораженные почти не растут, что вызывает несоответствие между количеством продуктов обмена веществ, которые организм должен вывести. Потому в этом возрасте хроническая почечная недостаточность у детей может кончиться смертью. ХПН, заканчивающаяся уремией, проявляется ухудшением концентрирующей способности, затем постепенное понижение клубочковой фильтрации. На первой стадии ребенок становится изостенурическим. На последней стадии жизнь можно поддержать только поставив ребенка на диализ.
В терминальной стадии родители могут ощутить запах мочи в воздухе, который выдыхает ребенок. Малыш становится более и более сонливым, после этого наступает кома. Не исключают также перикардит и кровотечения. Осложнение в этой стадии, которое грозит ребенку, это гипокальциемическая тетания с приступами судорог. Смерть может наступить из-за гиперкалиемии, значительной гипокальциемии или тяжелого ацидоза. а иногда из-за гипонатриемии.
Диагностика Хронической почечной недостаточности у детей:
Сначала врач собирает анамнез болезни. Он узнает о наличии и длительности артериальной гипертензии, протеинурии. Выясняются особенности задержки физического развития. Нужно учесть рецидивирующую инфекцию мочевой системы и др. Сбор семейного анамнеза при ХПН у детей включает синдром Альпорта, указания на поликистоз. системные заболевания соединительной ткани и т.д.
Для диагностики хронической почечной недостаточности у детей нужен объективный осмотр. При помощи его выявляют дефицит массы тела, задержку роста, признаки анемии и гипогонадизма, деформации скелета, патологию глазного дна, повышение артериального давления, снижение слуха и другие показатели. Врач может назначить методы лабораторной диагностики, УЗИ почек и желчного.
Лечение Хронической почечной недостаточности у детей:
Для лечения хронической почечной недостаточности у детей применяются гомеостатические диететические средства. Проводят биохимические исследования крови и мочи, чтобы установить потребность больного организма в калии, белке, воде, натрии. Терапия направлена на замедление темпов нарастания уровня продуктов распада, содержащих азот. Также стараются сохранить электролитное и кислотно-щелочное равновесия.
Если ребенку нужно ограничить количество белка, то вводят только белки животного происхождения, в которых содержится меньше эссенциальных аминокислот. При клиренсе ниже 15 мл/1,73 м2 воду дают ребенку дробно. Нужен контроль содержания натрия в крови.
Лечение гипокальциемии заключается в пероральном введении кальция, также дают витамин D - в сутки 10 000-50 000 ед. Для ликвидации гиперфосфатемии нужно давать перорально гидроксид алюминия. При величинах клиренса ниже 10 мл/1,73 м2 трудно сохранить равновесие в организме. При клиренсе эндогенного креатинина ниже 5-6 мл/1,73 м2 ребенку обязательно проводят диализ. Гемодиализ должен применяться до тех пор, пока становится возможной пересадка почки, потому что это является окончательным решением вопроса.
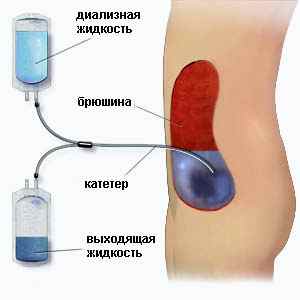
Перитонеальный диализ при ХПН
Прогноз при хронической почечной недостаточности (ХПН) у детей
В каждом индивидуальном случае вопрос выживаемости больного рассматривается отдельно. Трансплантация почки не может считаться конечным этапом лечения. После потери функции трансплантата возможен возврат на перитонеальный диализ или при потере функции брюшины - перевод на гемодиализ с последующей повторной трансплантацией.
Почечная терапия сегодня развита настолько, что ребенок может жить 20-30 лет полноценно и активно. Но эта болезнь считается програссирующей, с высоким уровнем смертности. На современном этапе ожидаемая продолжительность жизни для ребёнка, начавшего получать диализ до 14-летнего возраста, составляет около 20 лет, согласно американским данным.
Профилактика Хронической почечной недостаточности у детей:
Мероприятия по профилактике склерозирования почечной паренхимы и уменьшения массы функционирующих нефронов, приводящие к снижению риска развития хронической почечной недостаточности:
К каким докторам следует обращаться если у Вас Хроническая почечная недостаточность у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронической почечной недостаточности у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом . Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас. Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни . Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача . чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации. возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Euro lab . чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением