Часто длительно болеющие дети код мкб
Длительно и часто болеющие дети
К.м.н. Т.П. Маркова, к.м.н. Д.Г. Чувиров
ГНЦ Институт иммунологии ФУ МБиЭП при МЗ РФ
ГОУ Институт повышения квалификации ФУМБиЭП при МЗ РФ
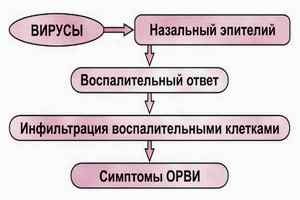
Простудные заболевания, повторные инфекции уха, горла, носа, острые и хронические бронхолегочные инфекции составляют основной перечень заболеваний в детском возрасте. Несмотря на достаточно большой арсенал лекарственных средств, терапия повторных инфекций ЛОР–органов и дыхательных путей не всегда оказывается эффективной. Особенно это касается группы
длительно и часто болеющих детей (ЧБД) .
В группу ЧБД принято относить детей, подверженных частым респираторным заболеваниям в основном изза транзиторных отклонений и возрастных особенностей иммунной системы детского организма. По данным разных авторов, ЧБД составляют от 20% до 65% детской популяции [1,2]. По классификации Института гигиены детей и подростков Министерства здравоохранения РФ часто болеющие дети относятся ко II группе здоровья (дети с отягощенным биологическим анамнезом, функциональными и морфологическими особенностями, то есть дети с риском развития у них хронического заболевания) [3].
Уровень заболеваемости у ЧБД в несколько раз выше, чем у эпизодически болеющих детей (например, ОРВИ более 6 раз в год). Повторные инфекции дыхательных путей одна из наиболее частых причин для визитов к педиатрам, а также госпитализаций в стационары. Можно выделить комплекс факторов, влияющих на частоту инфекций: запаздывание развития иммунной системы, анатомофизиологические особенности респираторного тракта у детей (мукоцилиарная и сурфактантная система, особенности строения бронхов), социальные условия жизни (питание, бытовые условия). Локализация очагов инфекции и нозологические формы различны: 1) верхние дыхательные пути (назофарингиты, острые средние отит ы, синусит ы, тонзиллиты) 2) круп и ларинготрахеобронхиты 3) инфекции нижних дыхательных путей (бронхиолиты и пневмонии).
Повторные инфекции могут вызываться бактериями, вирусами и другими агентами: бактериями Haemophуlus influenzae (наиболее часто тип b), Streptococcus pneumoniae. S. pyogenes. Staphylococcus aureus. Moraxella (Branhamella) catarrhalis вирусами (преимущественно респираторносинцитиальный вирус, вирусы грипп а, парагрипп а, аденовирусы) возбудителями семейства Chlamydia и Mycoplasma.
Дети группы ЧБД характеризуются частотой повторных инфекций от 6 до 1215 раз в году. В связи с этим понятен интерес к разработке тактики ведения детей с повторными инфекциями.
В литературе немного публикаций по клиникоиммунологическому обследованию ЧБД. Ряд исследователей указывают на нарушение процессов интерферонообразования (ИФН) у данной группы больных. Индивидуальная способность к синтезу ИФН генетически детерминирована, а резистентность к вирусным инфекциям во многом зависит от выработки ИФН еще до инфицирования [5,7].
У ЧБД способность клеток к синтезу
a -ИФН снижена (5,7 Ед/мл) в сравнении с редко болеющими детьми (11,3 Ед/мл). У ЧБД менее четко выражены сезонные ритмы синтеза ИФН: он снижен в течение всех сезонов, а у редко болеющих детей синтез ИФН клетками выше осенью и зимой, меньше выражен летом и весной [3, 4].
При изучении факторов местного иммунитета у ЧБД выявлено снижение содержания секреторного IgA в слюне (15,9,95 мг%) по сравнению с редко болеющими детьми (22,9,89 мг%). Несколько снижен уровень и активность лизоцима в носовом секрете (у ЧБД 22,2 мкг/мл, у редко болеющих 25,2 мкг/мл) [3,4]. Уровень IgA и его фиксация на слизистых оболочках считается наиболее важным фактором, обеспечивающим резистентность к инфекциям. Лизоцим оказывает антибактериальное действие в комплексе с IgA и комплементом. Снижение синтеза IgA и лизоцима указывает на иммунодефицит в системе местного иммунитета у данной категории больных.
У ЧБД отмечаются нарушения ферментативных систем на уровне клетки. Отмечено снижение активности миелопероксидазы (136,3,1 у.е. у ЧБД, 145,2 у.е. у здоровых детей) в клетках и повышение активности щелочной фосфатазы (96,3 у.е. у ЧБД, 80,2 у.е. у здоровых детей) [4,5].
Исследование функциональной активности нейтрофильных лейкоцитов в НСТтесте показывает снижение данного показателя (спонтанная активность 4,5,4% активированная 20,2,8% у редко болеющих детей 8,2,8% и 35,4,6%, соответственно) [7].
При обследовании ЧБД с сопутствующей ЛОРпатологией выявлено достоверное снижение относительного и абсолютного количества ЕАСРОК, ЕРОК, повышение сывороточного IgM. Дисиммуноглобулинемия выявлена у 7593,8% детей. У 18,8% детей отмечено снижение абсолютного количества Влимфоцитов [4].
По данным Харьяновой М.Е. у ЧБД, не имеющих очагов хронических инфекций и хронических сопутствующих заболеваний, не выявлено достоверных изменений иммунологических показателей по сравнению с клинически здоровыми детьми [6].
По данным Akikusa J.D. Kemp A.S. повторные инфекции дыхательных путей могут быть связаны с неспособностью иммунной системы детей вырабатывать антитела к 3 серотипу пневмококка а нарушение выработки антител к нескольким серотипам может привести к развитию рецидивирующей пневмонии [8].
При обследовании 40 детей с транзиторной гипоглобулинемией и клиническими проявлениями рецидивирующих респираторных инфекций,
хронического отит а, хронического гастроэнтерит а, хронического бронхит а и бронхиальной астмы изолированное снижение IgG определено у 10 детей, снижение IgA у 1 ребенка, снижение IgM у 3 детей. IgG ,M, A одновременно снижены у 9 детей у 10 детей снижен уровень IgG и IgA у 6 детей снижены IgA и IgM и у 1 ребенка снижен IgG и IgM. Наблюдались дети в возрасте от 5 до 60 месяцев, при этом у 33 детей уровень Ig нормализовался к 3 годам. У 7 детей уровень Ig был снижен в возрасте 4057 месяцев, при этом у 3 детей снижен IgG и IgA, у 2 детей снижен IgM и у 2 детей IgA [9].
По мнению Daele J. Zicot A.F. развитие рецидивирующих респираторных инфекций зависит от работы системы мукоцилиарного клиренса, секреторных IgA и IgM, фиксированных на слизистых, и локально синтезированного IgG [10].
В наше исследование были включены 150 ЧБД с повторными инфекциями верхних дыхательных путей и ЛОРорганов в возрасте 2-15 лет (74 мальчика и 76 девочек). Критерии включения: давность заболевания более 1 года частота обострений ОРВИ более 6 раз в год частота обострений сопутствующих заболеваний за последние 6 месяцев 4 и более раз и число дней с симптоматикой заболеваний 30 и более за последние 6 месяцев.
Из исследования были исключены дети, страдающие аутоиммунными заболеваниями, а также получавшие иммуномодулирующие препараты в течение 6 предыдущих месяцев.
Дополнительно обследовано 30 детей с частотой обострений ОРВИ менее 6 раз в год, и не имеющих очагов хронической инфекции. Все дети в начале обследования осмотрены аллергологомиммунологом, педиатром, а при необходимости и другими специалистами, включая отоларинголога, дерматолога и т.д.
Длительность наблюдения ЧБД со временем появления у них сопутствующих заболеваний от 1 до 3 лет.
У большинства детей диагносцирована сочетанная патология со стороны верхних дыхательных путей (обострения ОРВИ более 6 раз в год, аденоиды. трахеобронхиты, риносинуситы, фаринготонзиллиты, отит ы, туботиты) см. табл. 1. У 20 больных (13,3%) была диагносцирована сопутствующая рецидивирующая герпетическая инфекция (число рецидивов 59 раз в год). У 15 больных (10%) имелись умеренные проявления атопического дерматит а в виде локализованных очагов.
ЧБД характеризуются персистенцией инфекции в различных отделах респираторного тракта. Результаты исследования мазков со слизистых из зева на флору представлены в табл. 2. Монокультура выделена у 40% обследованных детей, два и более возбудителя – у 47%, сочетанная бактериальная и грибковая флора – у 10%.
С уменьшением числа обострений ОРВИ уменьшается частота и спектр высеваемых микроорганизмов. У 50% детей определены антитела (АТ) к Mycoplasma pneumoniaе (IgM в титре 1:8–1:32, IgG в титре 1:16–1:64), при этом антиген (АГ) обнаружен у 40% детей. У 30% детей определены АТ к Chlamydia pneumoniaе (IgM в титре 1:8–1:64 IgG в титре 1:16–1:128). У 40% и 20% детей инфекция подтверждена методом ПЦР–диагностики (M. pneumoniaе и Chlamydia pneumoniaе соответственно). У 30% детей инфекция была смешанной. Представленные данные указывают на персистенцию инфекции в носоглотке, при этом подтверждение инфицирования Streptococcus b -haemoliticus,Chlamydia и Mycoplasma pneumoniaе является показанием к назначению антибактериальной терапии [11].
Обследование в группе ЧБД показывает, что у 50% детей наблюдается дисбактериоз кишечника с преобладанием кокковой флоры.
В табл. 3 представлены результаты иммунологического обследования ЧБД. По результатам наших исследований, группа ЧБД в возрасте от 2 до 15 лет неоднородна по нарушениям в иммунной системе их характер зависит от возраста, частоты обострений ОРВИ и наличия очагов хронической инфекции. У 20% детей в возрасте 27 лет снижено количество Тклеток (CD3+,CD4+клетки), а в возрасте 7,115 лет у 50% детей (CD4+клетки). У 23% детей 27 лет снижен уровень сывороточного IgG или IgA, а в возрасте 7,115 лет только у 5% детей. У 50% детей повышен уровень общего IgE (160220 МЕ/мл) и диагносцирована сенсибилизация к различным аллергенам (бытовые, эпидермальные, пыльцевые, бактериальные). По данным Р.Я. Мешковой с соавт. В.Н. Федосеевой с соавт. уровень сывороточного IgG у клинически здоровых детей в возрасте 47 лет выше по сравнению с нашими данными по группе ЧБД [12,13]. При увеличении числа ОРВИ в год более 6 раз и наличии очагов хронической инфекции, усугубляющих изменения в иммунной системе, по нашим данным, отмечается снижение CD3+, CD4+, CD16+клеток, уровня сывороточного IgA. При сравнении с возрастными показателями Т и Вклеток клинически здоровых детей эти показатели снижены у ЧБД с увеличением числа обострений ОРВИ и наличием очагов хронической инфекции [14].
При наблюдении за группой ЧБД в течение 2–х лет отмечается повышение общего и специфического IgE, сенсибилизации к различным аллергенам (бытовым, эпидермальным,
бактериальным), что клинически подтверждено развитием риносинусопатии и аллергического ринит а у 30%, атопического дерматит а у 10%, повторного бронхит а у 30% и бронхиальной астмы у 10% детей.
Таким образом, группа ЧБД неоднородна по характеру нарушений в иммунной системе, наблюдается персистенция инфекции в носоглотке, дисбиоз кишечника, повышение общего и специфического IgE. Клинически ЧБД характеризуются формированием очагов хронической инфекции, развитием сопутствующих и аллергических заболеваний.
1. Таточенко В.К. Озерецковский Н.А. Вакцинопрофилактика. М. 2001.
2. Костинов М.П. Вакцинация детей с отклонениями в состоянии здоровья. М. Медицина, 1996.
3. Альбицкий В.Ю. Баранов А.А.// В кн. Часто болеющие дети. Клиникосоциальные аспекты, пути оздоровления. Саратов, 1986.
4. Шварцман Я.С. Хазенсон Л.Б.// В кн. Местный иммунитет. М. 1978.
5. Черток Т.Я. Нибш Г. Состояние здоровья и диспансеризация детей раннего возраста. М. Медицина, 1987, 256 с.
6. Харьянова М.Е. Влияние полиоксидония и миелопида на формирование поствакцинального иммунитета у часто и длительно болеющих детей.// Автореф. дисс. М, 2000.
7. Соловьев В.Д. Бектемиров Т.А.// В кн. Интерфероны в теории и практике медицины. М. Медицина, 1981.
8. Akikusa JD. Kemps AS. Clinical correlates of response to pneumococcal immunization.// J. Paediatr. Child Health. 2001 37(4): 382.
9. Kilic SS. Tezcan I. Sanal O. Metin A. Ersoy F. Transient hypogammaglobulinemia of infancy: clinical and immunological features of 40 new cases. // Pediatr. Int. 2000 42(6): 647.
10. Daele J. Zicot AF. Humoral immunodeficiency in recurrent upper respiratory tract infections. Some basic, clinical and therapeutic features.// Acta Otorhinolaryngol. Belg, 2000 54(3): 373.
11. The Merck Manual of diagnosis and therapy. Rahway N.Y. 1998.
12. Мешкова Р.Я. Ковальчук Л.В. Коновалова М.И. Клиника, диагностика, лечение некоторых форм иммунодефицитов и аллергических заболеваний с основами организации службы клинической иммунологии. Смоленск, Полиграма, 1995: 159160.
13. В.Н.Федосеева, Г.В.Порядин, Л.В.Ковальчук и др. Руководство по аллергологии и клинической иммунологии. Львов, 1997: 5962.
14. Маркова Т.П. Чувиров Д.Г. Применение топических иммуномодуляторов в группе длительно и часто болеющих детей//В кн. Иммунокоррекция в педиатрии под ред. М.В.Костинова. М. 2001: 9199.
Опубликовано с разрешения администрации Русского Медицинского Журнала
Статьи по теме Длительно и часто болеющие дети
Новости о Длительно и часто болеющие дети
Обсуждение Длительно и часто болеющие дети
Категории относящиеся к Длительно и часто болеющие дети
Лечение Длительно и часто болеющие дети
Опыт использования Ронколейкина у часто болеющих детей
О.А. Башкина . кандидат медицинских наук,
А.В. Бойко . доктор медицинских наук,
А.В. Кокуев . кандидат медицинских наук,
Е.В. Красикова
Государственная медицинская академия Областная детская клиническая больница
Астрахань, Россия
Количество часто болеющих детей (ЧБД), несмотря на усилия педиатров и врачей других специальностей, не снижается. Хотя достигнуты успехи в изучении этиологии респираторных заболеваний и расширен спектр используемых антибактериальных и противовирусных препаратов, острые и рецидивирующие инфекционные процессы в верхних и нижних дыхательных путях, ЛОР-органах по-прежнему составляют основной перечень заболеваний в детском возрасте [1-4]: по данным разных авторов, от 30 до 60-65% детей регулярно страдает респираторными заболеваниями [2-5].
Среди факторов, способствующих возникновению частых респираторных заболеваний, выделяют: анатомо-физиологические особенности респираторного тракта, неблагоприятное анте- и постнатальное развитие ребенка, особенности развития и функционирования иммунной системы, социальные условия жизни [1-4, 6].
Установлено, что повторные инфекции могут вызываться: бактериями Haemophylus influenzae (наиболее часто тип b), Streptococcus pneumoniae, S.pyogenes, Staphylococcus aureus, Moraxella catarrhalis вирусами (преимущественно респираторно-синтициальным вирусом, вирусами гриппа, парагриппа, аденовирусами) возбудителями семейства Chlamidia и Mycoplasma [1-5, 7]. Острые респираторные инфекции у редко болеющих детей обусловливают разнонаправленные расстройства иммунной реактивности и факторов неспецифической антиинфекционной резистентности - от напряжения клеточно-фагоцитарной и гуморальной защиты до транзиторных признаков недостаточности иммунитета.
Однако при возникновении рецидивирующих заболеваний органов дыхания у ЧБД исследование клеточных и гуморальных параметров иммунитета выявляет значительные отклонения от нормальных значений, в том числе снижение содержания Т-клеток, активных Т-лимфоцитов (с высоким уровнем метаболизма), Т-хелперов, сокращение функциональной активности естественных киллеров, уменьшение концентрации секреторного IgА и способности лейкоцитов продуцировать интерферон, низкая активность лизоцима в носовом секрете [1-5, 7]. Остальные параметры иммунного статуса изменяются не столь однотипно, поскольку находятся в зависимости от особенностей клинического статуса больных детей
Иммунологическая недостаточность может привести к длительной персистенции инфекционных агентов в клетках организма [8-9], как внутриклеточных (вирусам, хламидиям, микоплазмам), так и внеклеточных патогенов (бактериям). При хроническом инфекционном процессе биологические свойства возбудителей изменяются, инактивируя ряд эффекторов противоинфекционной защиты организма (лизоцима, комплемента, бактерицидного компонента интерферона). Взаимообусловленные иммунологическая дефектность и персистенция инфекционных патогенов у ЧБД накладываются на возрастные особенности системного и местного иммунитета растущего детского организма, особенно в критические периоды развития иммунной системы [2, 6, 8, 9], что еще более усиливает тенденции к прогрессированию оппортунистических инфекций.
Таким образом, лечение детей, часто болеющих респираторными заболеваниями, должно оказывать универсальное противоинфекционное и иммунокорригирующее действия.
Разработка эффективных мер профилактики, а в случае затяжного течения и лечения, рецидивирующих респираторных заболеваний - сложная задача из-за высокой полиэтиологичности и специфичности иммунитета и восприимчивости к инфекции у детей, особенно дошкольного возраста.
Материалы и методы. Ронколейкин применялся нами в комплексной терапии часто болеющих респираторными заболеваниями детей 2-15 лет, находившихся на лечении в отделении иммунореабилитации ОДКБ (г. Астрахань) (табл. 1).
Таблица 1 . Распределение больных по нозологическим формам рецидивирующих респираторных заболеваний и возрасту Заболевание
Все наблюдаемые дети относились к категории ЧБД. Этот термин, хотя и нашел широкое применение в педиатрической практике, с позиции МКБ не совсем верен и требует уточнения. Так, диагноз респираторный хламидиоз в МКБ звучит как хламидийный фарингит (код МКБ А 56.4), а диагноз рецидивирующая вирусная инфекция устанавливался тем детям, у которых рецидивы респираторных вирусных заболеваний протекали с преимущественным поражением верхних дыхательных путей в виде рецидивирующих ринитов (код МКБ G 30.3), фарингитов (код МКБ G 31.2), ларинготрахеитов (код МКБ G 31.1). Инфекционные заболевания нижних дыхательных путей представлены рецидивирующими простым и обструктивным бронхитом (код МКБ G 41.1). Все больные обследованы, наблюдались и получали курс иммунокоррекции вне явного обострения.
В зависимости от способа введения и комбинации с другими препаратами выделены 4 группы (табл. 2): больным 1-й группы Ронколейкин применяли в виде 2 в/в инфузий, проведенных через день, детям до 7 лет - в дозе 500 тыс. ЕД, старше 7 лет - 1 млн. ЕД 2-й - ингаляционно через небулайзер по 250 тыс. ЕД на 1 ингаляцию ежедневно 1 раз в день в течение 5 дн 3-й - в виде ингаляций смесь, содержащую Ронколейкин (250 тыс. ЕД) и генно-инженерный a2-интерферон (реаферон), по 100-150 тыс. МЕ на ингаляцию ежедневно 1 раз в день в течение 5 дн 4-й - то же, но с включением в смесь комплексного иммуноглобулинового препарата (КИП) производства МНИИЭМ им. Г.Н. Габричевского в дозе 25 мг детям младше 7 лет и 50 мг старше 7 лет, ежедневно 1 раз в день в течение 5 дн. Все пациенты помимо этого получали физиоиммуностимуляцию, симптоматическую терапию.
Таблица 2 . Распределение больных в зависимости от способа введения Ронколейкинсодержащих препаратов Заболевание
Ронколейкин и Реаферон
Респираторный хламидиоз и (или) микоплазмоз
Рецидивирующая вирусная инфекция
Хронический гнойный отит, гайморит
Клиническая эффективность терапии оценивалась по количеству рецидивов респираторных заболеваний, их продолжительности, степени тяжести, потребности в антибактериальной терапии для купирования рецидивов, динамике лабораторных показателей, элиминации бактериальных и (или) внутриклеточных патогенов со слизистых дыхательных путей. Большинство наблюдаемых детей поступало в отделение иммунореабилитации для повторных курсов иммунокоррекции 1 раз в квартал в течение 1-го года наблюдения у иммунолога. Таким образом, больные, получившие курс Ронколейкина в начале текущего года, к настоящему моменту прошли клиническое обследование дважды.
Однако часть больных не была повторно госпитализирована, что может быть связано как с хорошим клиническим эффектом и отсутствием мотивации для дальнейшего лечения, так и с неудовлетворительным эффектом и отказом от дальнейшего диспансерного наблюдения в конкретном отделении. При оценке катамнестических данных такие случаи отнесены в графу эффект неизвестен, хотя в момент наблюдения у всех детей отмечалась положительная клиническая динамика.
Эффект от проводимой терапии считался:- неудовлетворительным, если не наблюдалась положительная динамика критериев оценки результатов лечения- удовлетворительным, если кратность, продолжительность и степень тяжести респираторных заболеваний незначительно снизилась, а при повторном обследовании после очередного обострения вновь выявлены микробные агенты и иммунологические нарушения - хорошим - при значительном уменьшении частоты, продолжительности, степени тяжести заболеваний, элиминации микроорганизмов и неполной нормализации иммунных показателей - отличным, если ребенок не болел или болел редко, непродолжительно, без необходимости использования антибактериальных препаратов, при полной элиминации патогенных микроорганизмов, нормализации иммунологических показателей.
Отметим, что ни у одного пациента эффект от проведенной терапии не был расценен как неудовлетворительный (табл. 3-4).
Таблица 3 . Клиническая эффективность ингаляционного введения ронколейкинсодержащих препаратов у ЧБД, абс. / % Группа
степени тяжести РЗ
бактерий (Staphyloc. aureus)
* Из числа наблюдавшихся в катамнезе.
**Из числа бактерионосителей.
*** р < 0,05 по сравнению с 1, 2 и 4-м способами.
****р < 0,05 по сравнению с 1 и 2-м способами.
*****р < 0,05 по сравнению с 1-м способом.
Таблица 4 . Частота побочных реакций при ингаляционном пути введения препаратов, содержащих Ронколейкин Побочные реакции
Наилучшая динамика клинико-микробиологических показателей (см. табл. 3) отмечалась при инфузионном введении Ронколейкина и при ингаляционном введении смеси, содержащей Ронколейкин и КИП. Однако при достаточно большой сопоставимости результатов последний способ введения Ронколейкина в детской практике у неургентных больных является, по-видимому, наиболее конглиентным. Использование для ингаляции смеси, содержащей Ронколейкин и реаферон, было не столь эффективным и, кроме того, не имело значительных различий с ингаляционным введением только Ронколейкина.
У большинства больных с рецидивирующими респираторными заболеваниями, получавших Ронколейкин, достигнут хороший или отличный результат (82,9 % случаев): при инфузионном введении Ронколейкина и использовании сочетания Ронколейкин+КИП - в 87,5 и 97,1 % случаев, соответственно, а во 2-й и 3-й группе - в 69,7 и 75 % случаев, соответственно.
\При использовании Ронколейкина мы наблюдали некоторые побочные реакции, в основном при ингаляционном способе введения (табл. 4). Чаще всего на 2-й или 3-й день ингаляций отмечались небольшие катаральные явления, насморк, сухой кашель. Появление признаков обострения заболевания, вероятно, связано с освобождением клеток дыхательных путей от патогенов, их интенсивной гибелью, выбросом эндотоксинов и т.д. Все это приводит к более интенсивной стимуляции защитных сил организма и формированию более выраженного иммунитета.
Появившаяся симптоматика купировалась к завершению лечения без использования симптоматических средств. При инфузионном пути введения лишь у 1 больного, с отягощенным аллергоанамнезом, отмечалась местная реакция в виде гиперемии, единичные мелкопапулезные элементы.
Таким образом, ингаляционное введение Ронколейкина в комплексной терапии больных с рецидивирующими заболеваниями органов дыхания способствует значительному уменьшению рецидивов патологий, снижению степени тяжести и продолжительности обострений, индуцирует санацию дыхательных путей, оказывает иммунокорригирующий эффект (табл. 5), что в целом улучшает состояние здоровья детей и создает неблагоприятные условия для персистирования инфекций.
Таблица 5 . Динамика показателей иммунитета у ЧБД после курса ингаляций Ронолейкина + КИП ( n = 35) Показатели
После лечения (через 3 мес)
Снижен у 48 % больных
Снижен у 15 % больных
Основные регуляторные субпопуляции Т-лимфоцитов
Снижен у 54 % больных
Снижен у 20 % больных
Снижены у 20 % больных
Снижены у 63 % больных
IgA:
в слюне
в сыворотке крови
Снижен у 90% больных,
Снижен у35 % больных,
Снижен у 15 % больных
Снижен у 10 % больных
Снижен у 20 % больных
Повышен у 40 % больныхбольных
Повышен у 30 % больных
Снижение СД 19+ у 15 % больных
Снижен у всех больных на 15-30 % от возрастной нормы
Повышен на 15-20% у всех больных
- Заплатников А.Л. Коровина Н.А. Острые респираторные инфекции у детей: современные возможности этиотропной терапии // Рус. мед. журн. Т.10, 3 (147).2002. С. 103-107.
- Маркова Т.П. Чувиров Д.Г. Длительно и часто болеющие дети // Там же. С. 125-127.
- Иммунокорригирующая терапия часто и длительно болеющих детей / Н.А. Коровина, А.В. Чебуркин, А.Л. Заплатников, И.Н. Захарова. М. 1998.
- Чебуркин А.В. Чебуркин А.А. Причины и профилактика частых инфекций у детей раннего возраста. М. 1994.
- Маркова Т.П. Чувиров Д.Г. Применение топических иммуномодуляторов в группе длительно и часто болеющих детей // Иммунокоррекция в педиатрии /Под ред. М.В. Костинова. 2001. С. 91-99.
- Вельтищев Ю.Е. Становление и развитие иммунной системы у детей. Иммунная недостаточность. Иммунодиатезы. М. 1998.
- Больничные пневмонии у детей: этиология и клинико-морфологические особенности / Г.А. Самсыгина, Т.А. Дудина, М.В. Чебышева и др. // Междунар. журн. мед. практики. 4. 2000. С. 27-28.
- Гавришева Н.А. Антонова Т.В. Инфекционный процесс: клинические и патофизиологические аспекты. СПб. 1999.
- Стефани Д.В. Вельтищев Ю.Е. Иммунология и иммунопатология детского возраста. М. 1996
Пишите нам на E-mail:
Информация о заболевании:
Часто болеющие дети
Часто болеющие дети - категория детей, подверженных высокому уровню заболеваемости острыми респираторными заболеваниями вследствие преходящих, корригируемых нарушений в защитных системах организма. В группу часто болеющих включены дети, переносящие более 4-6 эпизодов ОРЗ в год, которые могут протекать в различных клинических формах. Часто болеющие дети должны быть обследованы педиатром, ЛОР-врачом, аллергологом-иммунологом алгоритм диагностики включает: ОАК, посев со слизистых зева и носа, выявление инфекций методом ПЦР, аллерготесты, исследование иммунограммы, рентгенографию придаточных пазух и грудной клетки. Часто болеющие дети нуждаются в санации очагов хронической инфекции, этиопатогенетической терапии ОРЗ, вакцинации и неспецифической профилактике.
Часто болеющие дети: характеристика
В среднем большая часть детей переносит 3-5 эпизодов ОРЗ в год при этом наибольшая заболеваемость отмечается среди детей раннего, дошкольного и младшего школьного возраста. В первые три года жизни дети болеют ОРЗ в 2-2,5 чаще, чем дети старше 10 лет.
Часто болеющие дети (ЧБД) - группа детей диспансерного наблюдения с частыми респираторными заболеваниями и/или обострениями хронических заболеваний дыхательных путей.
К этой группе относятся также дети, длительно болеющие инфекционными респираторными заболеваниями.
Согласно принятым в Российской Федерации нормативам, к категории часто болеющие дети (ЧБД) относятся:
- дети в возрасте до 1 года, болеющие ОРЗ четыре и более раз в год
- дети от 1 года до 3 лет, болеющие ОРЗ шесть и более раз в год
- дети 4-5 лет, болеющие ОРЗ пять и более раз в год
- дети старше 5 лет, болеющие ОРЗ четыре и более раз в год.
Кроме того, категория часто болеющие дети включает детей, обычная длительность заболеваний ОРЗ/ОРВИ у которых превышает 10 дней.
По данным медицинской статистики на сегодняшний день к категории часто болеющих относятся до 18 - 20 % всех детей в возрасте до 7 лет.
Наиболее высок процент часто болеющих среди детей, посещающих детский сад - до 40% и выше.
Часто болеющие дети: лечение и реабилитация
Частые респираторные заболевания напрямую связаны с пониженным иммунитетом ребенка. С другой стороны, если ребенок часто болеет, это приводит к дальнейшему ослаблению иммунитета. Так возникает порочный круг, разорвать который с помощью антибиотиков невозможно. Ведь лечение антибиотиками может лишь на время ослабить или заглушить воспалительный процесс, нисколько не повышая естественные защитные силы организма. И даже напротив, антибиотики подавляют естественный иммунитет. Кроме того, применение антибиотиков способно спровоцировать дисбактериоз. Между тем нарушение нормальной микрофлоры кишечника служит одной из существенных причин ослабления иммунитета. Единственная реальная альтернатива антибиотикам при диагнозе часто болеющие дети (ЧБД) - безопасные, не имеющие побочных эффектов методы лечения, укрепляющие, а не заменяющие естественный иммунитет, такие как методы интегральной медицины - фитотерапия илечебные процедуры. Лечебный и профилактический эффект фитотерапии при диагнозе часто болеющие дети основан на целебном действии лекарственных растений, входящих в состав фитопрепаратов. Фитопрепараты интегральной медицины не оказывают побочных эффектов, не вызывают привыкания и аллергических реакций, не нарушают микрофлору кишечника. Действуя мягко и безопасно, они эффективно стимулируют собственные защитные механизмы организма, укрепляя естественный иммунитет ребенка. Фитопрепараты, применяемые при диагнозе часто болеющие дети (ЧБД), сочетают противовоспалительное и иммуномодулирующее действие, нормализуют выработку слизи и очищают дыхательные пути, улучшают работу лимфатической системы, восстанавливают баланс обменных процессов, способствуют очищению организма ребенка от токсинов и шлаков, улучшают работу желудочно-кишечного тракта. Наряду с фитотерапией, для укрепления иммунитета ребенка при диагнозе часто болеющие дети (ЧБД) применяются лечебные процедуры, включающие методы рефлексотерапии (моксотерапия, точеный массаж, акупунктура) и физиотерапии (вакуум-терапия, стоун-терапия). Эти методы лечения интегральной медицины обладают мощным терапевтическим действием и одновременно повышают эффективность фитопрепаратов, оптимизируя действие их лекарственных компонентов. Комплексное применение методов интегральной медицины при диагнозе часто болеющие дети (ЧБД) позволяет эффективно и безопасно достичь следующих результатов:
- устранить очаги хронических заболеваний носоглотки (синуситы. риниты, гаймориты. фарингиты. тонзиллиты, трахеиты и др.),
- улучшить защитные функции слизистых поверхностей дыхательных путей,
- повысить местный и общий иммунитет,
- улучшить психоэмоциональное состояние ребенка,
- повысить энергетику и улучшить энергетический статус детского организма,
- предотвратить развитие аллергических заболеваний (включая бронхиальную астму),
- комплексно очистить организм от токсинов и шлаков,
- улучшить работу лимфатической системы,
- нормализовать пищеварение, улучшить микрофлору кишечника,
- создать благоприятные условия для физического и умственного развития ребенка.
Если ребенок часто болеет, интегральная медицина направляет основные усилия на лечение хронических очагов воспалительных заболеваний носоглотки (хронические тонзиллиты, фарингиты. риниты, гаймориты. синуситы ), а также лечение аденоидов. Вылечить эти заболевания - значит устранить основной фактор ослабления иммунитета.
В то же время излечение этих заболеваний само по себе не устранит причину, по которой ребенок часто болеет в саду, в школе или в семье. Для того чтобы не только устранить имеющиеся заболевания, но и надежно воспрепятствовать их возникновению в будущем, необходимо стимулировать и укрепить собственные защитные механизмы организма ребенка. Опасность пониженного иммунитета состоит в том, что если ребенок часто болеет, это со временем может привести к развитию аллергических заболеваний, таких как бронхиальная астма и другие, на фоне дисбаланса иммунной системы организма. Кроме того, частые болезни могут послужить причиной задержки развития ребенка. Вот почему своевременное укрепление иммунитета, восстановление баланса иммунной системы при диагнозе часто болеющие дети (ЧБД) так важно! Именно иммуномодулирующая терапия (наряду с противовоспалительной) играет ключевую роль в прекращении частых заболеваний, как и в устранении уже имеющихся воспалительных очагов. Таким образом, лечение и профилактика в интегральной медицине достигаются одними и теми же средствами в составе общего индивидуального лечебно-профилактического курса. В этом состоит отличительная черта и уникальность подхода интегральной медицины, объясняющая ее высокую эффективность при диагнозе часто болеющие дети. Особая эффективность укрепления иммунитета при диагнозе часто болеющие дети достигается благодаря индивидуальному подходу и комплексному применению методов интегральной медицины. Эти методы с одной стороны воздействуют непосредственно на очаги воспалительных заболеваний, а с другой стороны улучшают состояние нервной системы, нормализуют пищеварение и повышают энергетику организма. Поскольку за понятием 'часто болеющие дети' скрывается широкий круг индивидуальных проблем, невозможно говорить об универсальном алгоритме лечения. Тем не менее, накопленный в педиатрии опыт, позволил определить общие подходы к терапии и реабилитации часто болеющих детей, включающие повышение резистентности организма, санацию очагов хронической инфекции, этиопатогенетическую терапию в период ОРЗ, вакцинопрофилактику.
Восстановительно-реабилитационное направление включает общегигиенические мероприятия: организацию рационального режима дня (достаточный сон, исключение физических и нервно-психических перегрузок, ежедневные прогулки и физическую активность), полноценное питание. В периоды клинического благополучия часто болеющим детям показа прием поливитаминных комплексов, проведение закаливающих процедур, гидротерапии, общего массажа, дыхательной гимнастики и ЛФК. При хронической ЛОР-патологии проводится местное лечение - промывание полости носа солевыми растворами, полоскание зева, промывание лакун небных миндалин, физиотерапия (УФО миндалин, ингаляции, СВЧ, УВЧ, лазер на регионарные лимфоузлы) по показаниям - прижигание слизистой носоглотки, аденотомия, тонзиллэктомия и др.
В периоды заболеваемости респираторной инфекцией часто болеющим детям назначается этиопатогенетическое лечение: противовоспалительная (эреспал ), противовирусная (виферон. арбидол. ремантадин ), местная или системная антибактериальная терапия (биопарокс. амоксициллин. амоксициллин-клавуланат, цефиксим и др.).
Для стимуляции неспецифических факторов защиты часто болеющим детям показан прием бактериальных лизатов (бронхомунала, рибомунила. ИРС 19, имудона ). Необходимо проведение коррекции микрофлоры кишечника с помощью пробиотиков и пребиотиков. Не исключается возможность наблюдения часто болеющих детей гомеопатом.
Отнесение ребенка к группе часто болеющих детей не исключает проведение профилактических прививок, а, напротив, является основанием для тщательно продуманной индивидуальной вакцинации. Так, частая заболеваемость респираторными инфекциями является основным показанием для вакцинации детей против гриппа. Обязательная и дополнительная вакцинация часто болеющим детям должна проводиться в периоды клинического благополучия в этом случае риск развития поствакцинальных осложнений не превышает среднестатистический.
Информация, приведенная в данном разделе, предназначена для медицинских и фармацевтических специалистов и не должна использоваться для самолечения. Информация приведена для ознакомления и не может рассматриваться в качестве официальной.
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением