Острая пневмония у детей первых месяцев жизни чаще протекает с
Клинические проявления пневмонии у детей
Пневмония — общее название воспалительных легочных заболеваний, возникающих самостоятельно или, в качестве осложнений других заболеваний.
Пневмония — инфекционное заболевание. Возбудителями валяются бактерии (стафилококки, стрептококки, пневмококки, кишечная палочка, протей, синегнойная палочка и др.), вирусы, микоплазмы, грибки (кандиды, аспергиллы), паразиты (пневмоцисты), часто смешанная инфекция. Пневмония может быть связана с аспирацией рвотных масс, твердых и жидких инородных тел, с которыми в организм ребенка попадает инфекция. Аспирированные частицы препятствуют нормальному газообмену, способствуют задержанию, размножению и накоплению патогенных микроорганизмов. Воспаление легких у ребенка всегда сопровождается теми или иными нарушениями деятельности не только органов дыхания, но и сердечно-сосудистой системы, органов пищеварения, нервной системы, а также нарушениями иммунитета.
Тип пневмонии, степень тяжести и течение зависят не только от возбудителя, но и от состояния ребенка к моменту заболевания. Частые предшествующие заболевания (особенно ОРЗ и бронхиты), так называемые фоновые состояния (рахит, экссудативный диатез, анемия, очаги хронической инфекции, гипотрофия), усугубляют тяжесть пневмонии, способствуют развитию осложнений, затяжных, рецидивирующих форм заболевания, надолго отодвигают выздоровление.
Большое значение имеет возраст ребенка. У детей, особенно грудного возраста, пневмоний все еще является самой частой причиной летального исхода. Это связано с особенностями анатомии растущего организма, с постоянно напряженным газообменом в системе дыхания в условиях бурного роста и развития и со сравнительно слабыми компенсаторными и резервными возможностями ребенка грудного возраста.
Различают острую, затяжную, рецидивирующую и хроническую пневмонию. В зависимости от преимущественной локализации поражения пневмонию обозначают как очаговую, сегментарную, лобарную и интерстициальную. В зависимости от степени генерализации воспалительного процесса, глубины обменных нарушений и степени поражения других систем и органов выделяют простую, токсическую и токсико-септическую формы пневмонии у детей.
Клиника
Воспаление легких у ребенка может начинаться и постепенно, и остро.
Дыхание учащается, у детей первого года жизни становится аритмичным. Крылья носа напрягаются, становятся неподвижными и бледными. У совсем маленьких детей можно увидеть пенистые выделения изо рта. В области грудной клетки кожная складка на стороне поражения утолщается. Если процесс двусторонний, кожная - складка утолщается на стороне преобладающего поражения. Гипотония кивательных мышц позволяет наблюдать в такт дыханию равномерные покачивания сверху вниз головы ребенка на подушке. В акте дыхания принимает участие вспомогательная мускулатура: отмечается втяжение уступчивых мест грудной клетки (межреберных промежутков, яремной и надчревной ямок).
При перкуссии грудной клетки легочный звук приобретает коробочный оттенок из-за эмфиземы легких, иногда можно отметить небольшое укорочение перкуторного звука. На слух дыхание становится жестким, слышны сухие и влажные крупно- и среднепуэырчатые хрипы (сопутствующие явления бронхита).
При пневмонии выслушивается крепитация — своеобразный шум (треск), который появляется в результате разлипания альвеол при прохождении в них струи воздуха во время вдоха. Крепитация напоминает звук, возникающий при разминании пальцами пучка волос около уха. По своему характеру этот звук близок к влажным хрипам, но в противоположность последним он возникает не в бронхах, а в альвеолах. Иногда, особенно у маленьких детей, бывает трудно отличить крепитацию от мелкопузырчатых влажных хрипов. Следует помнить, что крепитация выслушивается только на высоте вдоха и под влиянием кашля не изменяется. Крепитация появляется в виде взрыва и по своему характеру однородна, в то время как хрипы могут прослушиваться во время вдоха и выдоха, изменяются под влиянием кашля и дают разнородные звуки, так как возникают в бронхах разного калибра. Хрипы всегда продолжительнее по звучанию по сравнению с крепитацией.
По мере развертывания пневмонии у ребенка резко учащается дыхание. Соотношение дыхания и пульса вместо 1:4 в норме может составлять 1:8 и даже 1:2. Появляются «охающая» одышка, мучительный навязчивый кашель, раздувание крыльев носа. Перкуторно можно выявить большую зону укорочения и даже притупления легочного звука. В тяжелых случаях у детей расстраивается ритм дыхания, появляются периоды остановки дыхания (апноэ), которые особенно часты и продолжительны у детей первых месяцев жизни. Сердечно-сосудистая система почти всегда вовлекается в патологический процесс. Появляются глухость токов сердца» тахикардия, у маленьких детей — маятникообразный и резко учащенный ритм сердечных сокращений (эмбриокардия). Резко снижается артериальное давление. Пульс становится вялым, малого наполнения и напряжения. У детей старше 1 года могут развиться явления «инфекционного сердца».
Нередко наблюдаются признаки интоксикации: рвота, отказ от груди, потеря аппетита, вплоть до анорексин (полного отсутствия аппетита), вздутие кишечника, повышенное газообразование (метеоризм), частый стул или запор у детей старшего возраста напряжение мышц брюшной стенки и локальная болезненность в правой илеоцекальной области могут привести к ошибочной диагностике аппендицита. Иногда можно наблюдать увеличение и болезненность печени. Ребенок худеет. Нарушаются обмен веществ, витаминный баланс, страдает тканевое дыхание. Это приводит к гипоксии и сдвигу кислотно-щелочного равновесия в сторону ацидоза.
У детей грудного возраста пневмония может привести к острому расстройству питания и пищеварения в виде эксикоза и токсикоза. Косвенными признаками эксикоза являются сухость кожных покровов, яркая гиперемия, сухость и трещины на слизистых, бледность кожи с сероватым оттенком, заострение черт лица, урежение мочеиспусканий и уменьшение количества выделяемой мочи (олигурия), вплоть до полного отсутствия мочеиспускания (анурия).
По мере нарастания токсикоза страдает центральная и вегетативная нервная система, наблюдаются беспокойство, затем адинамия, вялость, апатия, потеря сознания. Лицо ребенка краснеет, но носогубный треугольник бледнеет, приобретает цианотичную окраску. Взор отсутствующий, устремленный в пространство. Конечности становятся бледными и холодными. Отмечается красный дермографизм. Резко выражена потливость, наблюдается озноб. Температура тела поднимается до 39—40 °С и выше и может быть постоянно высокой или волнообразной, иногда гектической (с большими размахами). Нередко наблюдаются ригидность затылочных мышц, напряжение родничка, судороги, менингеальный синдром.
У ослабленных детей, особенно первых месяцев жизни, нередко доминирующей флорой при пневмонии становится стафилококковая (в основном те штаммы, которые в процессе эволюции приобрели устойчивость к пенициллину и его аналогам). Возможна суперинфекция так называемым больничным стафилококком. В этом случае к симптомам токсикоза присоединяются септические осложнения со стороны ушей (отит, антрит), кожи (пиодермия), кишечника (витерит, колит), почек (пиелонефрит), костей (остеомиелит), мозговых оболочек (менингит). Характер поражения легких приобретает абсцедирующую, гнойно-деструктивную или сухую буллезную форму. Образуются гнойники (абсцессы), воздушные полости (буллы), процесс распространяется на плевру. Возможно развитие фибринозного и гнойного плеврита, эмпиемы плевры, пиоторакса и пиопневмоторакса.
Первыми признаками перехода токсической пневмонии в токсико-септическую являются резкое ухудшение общего состояния ребенка, септическая лихорадка до 40 °С с размахами, беспокойство, типичная рентгенологическая картина, выраженный лейкоцитов с резким сдвигом влево вплоть до появления палочкоядерных нейтрофилов, метамиелоцитов и миелоцитов, токсическая зернистость нейтрофилов, резкое ускорение СОЭ.
У детей дошкольного и школьного возраста чаще развивается одна из следующих трех разновидностей острой пневмонии: очаговая (бронхопневмония), сегментарная (чаще полисегментарная) или интерстициальная пневмония. Крупозная пневмония в прежнее время встречалась у относительно крепких детей не моложе 8 дет, способных к быстрой иммунологической перестройке. В настоящее время в связи с ранним применением антибиотиков и сульфаниламидов и чувствительностью к ним бактериальной флоры (пневмококки, стрептококки и др.) типичная лобарная (крупозная) пневмония встречается редко, причем она утратила классическую Динамику крупозного воспаления (стадия прилива, красного и серого опеченения, разрешения). У детей обычно вслед за приливом и лейкоцитарной инфильтрацией наступает фаза разрешения. Некоторые авторы рассматривают крупозную пневмонию у детей как острый процесс сегментарного (полисегментарного) характера. Большое значение в оценке масштаба и характера поражения легочной ткани, бронхов и плевры имеет рентгенологическое исследование грудной клетки.
Затяжные и рецидивирующие пневмонии чаще встречаются у детей второго полугодия жизни и старше 1 года, страдающих врожденными аномалиями бронхов и легких, повторными ОРЗ, затяжными бронхитами, неспецифическими бронхоаденитами, патологией ЛОР-органов (ларингит, фарингит, аденоидит, гайморит, отит, атмоидит), экссудативным диатезом, рахитом, анемией, гипотрофией, лекарственной аллергией, и у детей, перенесших острую пневмонию, лечение которой было' начато поздно или было неадекватным.
Исключительно большая роль очагов хронической инфекции в ЛОР-органах в формировании инфекционной аллергии и ее тесная связь с затяжными и рецидивирующими пневмониями подчеркиваются некоторыми авторами специальным термином «аденосинусопневмония». Хронический аденоидит характеризуется наличием постоянных выделений из носа (хронический ринит), упорного кашля при засыпании и пробуждении ребенка, субфебрильной температуры.
При затяжной пневмонии патологический процесс длится более 4—6 недель. Нередко выздоровление наступает лишь к 3—8 месяцу от начала заболевания. Одним из главных симптомов затяжной бронхопневмонии является упорный, «трескучий» кашель, часто «пыхтящее» дыхание. Отмечаются бледность и цианоз кожных покровов, слизистых оболочек, умеренная одышка, т. е. дыхательная недостаточность. На фоне приглушенного тимпанита определяется укорочение легочного звука обычно над областью II, VI или X сегментов, Выслушиваются разнокалиберные рассеянные влажные и грубые сухие хрипы на вдохе и выдохе (преобладают явления бронхита). Характерна длительная субфебрильная температура, чередующаяся с нормальной.
В анализе периферической крови отмечают умеренную анемию, небольшой лейкоцитоз, нормальное количество лейкоцитов или лейкопению. СОЭ обычно ускорена, но не свыше 20 мм в час и постепенно нормализуется.
Рецидивирующие бронхопневмонии характеризуются 2—3 и большим числом обострений, возникающих на фоне неразрешившегося процесса в лёгких.
Не следует смешивать рецидивирующие пневмония с повторными, которые могут возникать через большие светлые промежутки после выздоровления от предыдущей, остро протекавшей или даже затяжной пневмонии. У детей в возрасте 8—5 лет иногда в анамнезе удается установить 2—8 повторные пневмонии. В этом случав важно убедиться, что каждая ив этих пневмоний заканчивалась полным выздоровлением.
Затяжные сегментарные пневмонии имеют два исхода. В 70% случаев при правильном лечении они заканчиваются полным рассасыванием воспалительных изменений и восстановлением дыхания в легких. В 30% случаев развивается метапневмонический пневмосклероз с различной степенью деформации бронхов и хронической неспецифической пневмонией.
Поставьте лайк, если статья понравилась/была полезной
Пневмония у детей
Пневмония у детей
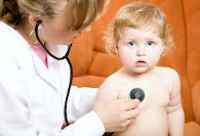
Пневмония у детей - острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии .
Классификация пневмонии у детей
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности. отека легких. плеврита. деструкции легочной паренхимы (абсцесса. гангрены легкого ), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев.
По этиологии выделяются вирусную. бактериальную. грибковую. паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Причины пневмонии у детей
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка.
Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы. цитомегаловирусом. хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже - гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний. вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия. иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов. гайморит. тонзиллит ).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению врожденной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе. рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа. ингаляции. бронхоскопии. ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна. бледностью кожных покровов, расстройством аппетита у грудных детей - срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз иногда - участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы .
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания нередко - признаками правожелудочковой сердечной недостаточности .
В числе осложнений пневмонии, встречающихся у детей, - инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры. пневмоторакс. сердечно-сосудистая недостаточность, респираторный дистресс-синдром. полиорганная недостаточность, ДВС-синдром .
Диагностика пневмонии у детей
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких. позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты ИФА и ПЦР -методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов. электролитов, креатинина и мочевины. КОС ), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита. бронхиолита. туберкулеза. муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра. проведение КТ легких. фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма. бронхолегочная дисплазия и др.), почек (гломерулонефрит. пиелонефрит ), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксиклав, аугментин и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (макропен, сумамед, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (тиенам) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ. индуктотермия. электрофорез. ингаляции, массаж грудной клетки. перкуторный массаж. ЛФК .
Прогноз и профилактика пневмонии у детей
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа. пневмококковой инфекции. гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом .
Пневмония у детей - лечение в Москве
Пневмония у детей первого года жизни
Одно лишь упоминание о пневмонии обычно вызывает серьезную тревогу у родителей грудничков - и не без оснований. Дети первого года жизни страдают этим заболеванием в десятки раз чаще, чем школьники. "Пик" заболеваемости приходится на возраст от 3 до 9 месяцев. К сожалению, именно для грудничков пневмония представляет особую опасность: особенности их организма таковы, что при неправильном лечении воспалительный процесс быстро распространяется, может нарушиться работа других систем (мочевыделительной, нервной, пищеварительной), значительно уменьшаются и без того ограниченные дыхательные возможности легких.

Бронхиальное дерево потому так и называется, что похоже на настоящее дерево, только перевернутое. Его "ствол" - это трахея . которая разделяется на две мощные ветви - правый и левый главные бронхи . которые потом, уже в глубине легких, дробятся на все более тонкие веточки, только они окружены не листьями, а гроздями мельчайших пузырьков, называемыми альвеолами . Общее количество альвеол достигает сотен миллионов. В альвеолах и происходит газообмен: кислород из них поступает в кровь, а та, в свою очередь, отдает в альвеолы углекислый газ. У плода легкие находятся в нерасправленном состоянии. Когда малыш рождается и делает первый вдох, альвеолы наполняются воздухом, и легкие расправляются. К моменту рождения ребенка бронхиальное дерево уже сформировано: легкие, как и у взрослых, разделены на доли. а те, в свою очередь, - на сегменты. Правое легкое имеет 3 доли: верхнюю, среднюю и нижнюю, а левое - только две: верхнюю и нижнюю, однако объем легких примерно равный. Воздух лучше проходит в верхние сегменты легких, задненижние сегменты снабжаются воздухом хуже. Главные бронхи и крупные сосуды, входящие и выходящие из легких, образуют так называемые корни легких .
Альвеолы поддерживаются в расправленном, рабочем, состоянии с помощью специального поверхностно-активного вещества - сурфактанта . который в нужном количестве образуется в легких плода только в третьем триместре беременности. У детей, родившихся намного раньше срока, возникают трудности с дыханием как правило, причина этого заключается в том, что из-за нехватки сурфактанта альвеолы легких еще не готовы к работе.
Болезнь "крупным планом"
Пневмония (от греч. pneumon - легкие) - это острое инфекционно-воспалительное заболевание легочной ткани. Как правило, болезнь развивается постепенно. Сначала появляются общие симптомы недомогания: бледность, беспокойство, ухудшение сна, срыгивания. иногда - нарушение стула, снижение аппетита. Кроме того, отмечаются признаки инфекции дыхательных путей: затруднение носового дыхания, чихание, сухой, беспокоящий ребенка кашель. У больного может подняться температура. Однако "коварство" пневмонии - в том, что она протекает при невысокой (до 38°С) или даже при нормальной температуре тела. Через некоторое время появляется синева (цианоз) кожи в области носогубного треугольника, усиливающаяся при крике и сосании. Все эти симптомы должны насторожить родителей: при их появлении ребенка следует срочно показать врачу.
При дальнейшем развитии заболевания у ребенка учащается дыхание, может рушиться его ритм. Отмечается напряжение крыльев носа, которые становятся как бы неподвижными и бледными. Изо рта могут появиться пенистые выделения (чаще у детей первых трех месяцев жизни). Далее появляется "охающая" одышка, а крылья носа раздуваются. Появляются остановки дыхания (так называемые апноэ), которые у детей первых месяцев жизни особенно часты и продолжительны. Кожа больного ребенка приобретает сероватый оттенок. В патологический процесс вовлекается сердечно-сосудистая система, нарушается работа кишечного тракта. Появляются вялость, значительное снижение двигательной активности, может сохраняться беспокойство.
В зависимости от размера очага воспаления врачи выделяют следующие виды этого заболевания:
Различают пневмонии острые (в этом случае заболевание длится до 6 недель) и затяжные, продолжительность которых более 6 недель.
С помощью фонендоскопа врач получает массу информации о биении сердца, дыхании ребенка. Выслушивание органов грудной клетки педиатр начинает с сердца. В этот момент осмотра врачу важно, чтобы ребенок не плакал, поскольку в этой ситуации тоны сердца значительно заглушаются. Сердце выслушивается главным образом по передней поверхности грудной клетки слева. Затем врач выслушивает дыхательную систему. У новорожденных детей дыхание часто очень тихое, его нюансы прослушиваются с трудом даже с помощью фонендоскопа. Поэтому педиатр может прибегнуть к хитрости - потереть малышу пяточку (надавливание на это место заведомо будет неприятно ребенку), после чего дыхание становится более глубоким и звучным. Плач ребенка, который всегда сопровождается глубоким дыханием, обычно помогает врачу.
Особенности пневмонии у детей раннего возраста
Воспаление легких обычно начинается на первой неделе острой респираторной инфекции. Хотя ОРЗ чаще имеют вирусную природу, на их фоне очень быстро "поднимает голову" бактериальная флора. Дело в том, что вирусная инфекция нарушает защитные барьеры дыхательных путей и легких, способствуя тем самым появлению очагов бактериальной инфекции именно бактерии (например, пневмококки, стрептококки) и вызывают пневмонию. Бывает также вирусная пневмония, которую может вызвать вирус гриппа.
Развитию воспаления легких у детей первого года жизни способствует целый ряд факторов.
Прежде всего, это особенности органов дыхания грудничков . Короткие и узкие дыхательные пути, нежная и хорошо снабженная кровеносными сосудами слизистая оболочка облегчают распространение воспалительного процесса. Слабые движения грудной клетки, горизонтальное положение ребер предрасполагают к недостаточной вентиляции легких, особенно задних и нижних отделов. Застою крови в задненижних отделах легких способствуют также обильное кровоснабжение этого отдела легких и лежачее положение детей первых месяцев жизни. Недостаточная зрелость легочной ткани обусловливает развитие ателектазов (спадение и безвоздушность легочной ткани), в которых вольготно чувствуют себя микробы, что также приводит к воспалению.
Помимо анатомических особенностей, к факторам, способствующим развитию пневмонии у младенцев, можно отнести все, что так или иначе ослабляет защитные силы малыша: рахит, неправильное раннее смешанное и искусственное вскармливание, условия жизни, не учитывающие гигиенические потребности грудничка, острые респираторные инфекции, желудочно-кишечные заболевания и т.д.
Как распознать заболевание
Успех лечения пневмонии во многом зависит от правильной диагностики. Однако поставить диагноз грудному ребенку не всегда просто, особенно в начальной стадии, которая практически совпадает с началом острой респираторной инфекции. И на этой начальной стадии заболевания очень важна своевременная консультация врача. Между тем бывает, что родители списывают недомогание ребенка на какие-то банальные причины (например, на прорезывание зубов ) и начинают доморощенное лечение несуществующей болезни, подчас "смазывая" картину реального заболевания и еще больше затрудняя постановку диагноза. Повторим еще раз прописные истины: не давайте грудному ребенку лекарств без консультации врача. Это касается и жаропонижающих препаратов, и откашливающих средств, и тем более антибиотиков.
Правильно поставить диагноз врачу помогает не только тщательный осмотр, прощупывание и выслушивание, но также дополнительные методы исследования - рентгенография грудной клетки, общий анализ крови. Дело в том, что, отдельно взятые, осмотр и дополнительные обследования не гарантируют правильность диагноза. Только комплексная оценка состояния заболевшего малыша на основании всех перечисленных методов позволяет точно определить причину его недомогания.
Лечение пневмонии
Если заболевание протекает не в тяжелой форме, то лучше лечить ребенка в домашних условиях. При тяжелой форме болезни малыша придется положить в стационар, условия которого позволят проводить необходимые лечебные процедуры: инфузионную, дыхательную терапию (ингаляции кислородно-воздушной смеси, лекарств), в критических ситуациях - искусственную вентиляцию легких. К счастью, в большинстве случаев при своевременном распознавании болезни и вовремя проведенном лечении исход бывает благополучным.
Сегодня медицина располагает довольно мощным арсеналом лекарственных средств, позволяющих бороться с пневмонией. Основу лечения составляют антибактериальные препараты. Современная терапия также широко использует препараты интерферонов для повышения противовирусного иммунитета. Также применяются различные разжижающие мокроту, отхаркивающие и противоаллергические средства. Однако напомним, что назначить эти препараты, тем более маленьким детям, может только врач.
А что могут сделать родители для скорейшего выздоровления ребенка? Если лечение происходит в домашних условиях, необходимо регулярно проветривать помещение, менять положение тела ребенка, почаще брать малыша на руки, чтобы избежать застойных явлений в легких.
Следует помнить, что симптомы пневмонии исчезают быстрее, чем сам воспалительный процесс в легких. Поэтому незавершенное лечение может привести к рецидивам, обострениям болезни, а в некоторых случаях - к переходу острого воспалительного процесса в хронический, к формированию хронических бронхолегочных заболеваний.
Профилактика пневмонии
Залогом здоровья ребенка являются грудное вскармливание, профилактика рахита, общеукрепляющие массаж и гимнастика, закаливание (воздушные ванны и обтирание). В период эпидемий респираторных инфекций особенно важно ограничить контакт грудничка с посторонними людьми, даже с родственниками. Взрослым, которые живут в одной квартире с малышом, целесообразно сделать прививку от гриппа. В случае заболевания матери респираторной вирусной инфекцией необходимо продолжать кормление грудью, ибо с молоком ребенок получит противовирусные антитела. Единственным условием при этом является использование защитной маски. Даже прием матерью антибиотиков не является противопоказанием для грудного вскармливания, просто выбираются препараты, наиболее безопасные для ребенка.
Врожденная пневмония
В силу ряда обстоятельств (острые и хронические инфекционные и неинфекционные заболевания, недостаточная запирательная функция шейки матки у матери, длительный безводный промежуток в родах и т.д.) некоторые дети рождаются с воспалительными изменениями в легких. Иногда пневмония развивается у них вскоре после рождения. Особенно часто врожденная инфекция наблюдается у недоношенных детей, поскольку одной из основных причин преждевременных родов является инфицирование околоплодных вод и плода.
Заболевание протекает, как правило, тяжело. Поэтому выхаживание больных малышей проводится исключительно в отделениях патологии новорожденных или отделениях интенсивной терапии. Несмотря на то, что пневмония новорожденных - тяжелое заболевание, современные медицинские технологии позволяют успешно противостоять этой болезни. Среди них - массивная антибактериальная терапия, иммунотерапия, облучение гелий-неоновым лазером области проекции очагов пневмонии и т.д. После выписки из больницы ребенок обязательно должен получать препараты, нормализующие кишечную флору (бифидумбактерин, примодофилус), поливитамины. В этой ситуации грудное вскармливание тоже является лечебным средством.
Если ребенок перенес врожденную пневмонию, это отнюдь не значит, что воспаления легких будут неизбежно преследовать его всю жизнь. Однако вероятность частых заболеваний дыхательной системы у таких детей выше.
Для профилактики врожденной пневмонии женщине до зачатия или уже во время беременности необходимо провести лечение всех хронических очагов инфекции. Важное значение имеют также рациональное питание и здоровый образ жизни будущей мамы.
Альберт Антонов
Заслуженный деятель науки РФ,
профессор, д.м.н. руководитель отделения реанимации,
интенсивной терапии новорожденных
и выхаживания маловесных НЦ АГиП РАМН
Пневмония у детей. Здоровье ребенка первого года жизни
Одно лишь упоминание о пневмонии обычно вызывает серьезную тревогу у родителей грудничков – и не без оснований.
Альберт Антонов
Заслуженный деятель науки РФ, профессор, доктор медицинских наук, руководитель отделения реанимации, интенсивной терапии новорожденных и

Пневмония у детей первого года жизни встречается в десятки раз чаще, чем у школьников. Пик заболеваемости приходится на возраст от 3 до 9 месяцев. К сожалению, именно для грудничков пневмония представляет особую опасность: особенности их организма таковы, что при неправильном лечении воспалительный процесс быстро распространяется, может нарушиться работа других систем (мочевыделительной, нервной, пищеварительной), значительно уменьшаются и без того ограниченные дыхательные возможности легких.
Что такое пневмония
Пневмония (от греч. pnйumon – легкие) - это острое инфекционно-воспалительное заболевание легочной ткани. Как правило, пневмония у детей развивается постепенно. Сначала появляются общие симптомы недомогания: бледность, беспокойство, ухудшение сна, срыгивания, иногда - нарушение стула, снижение аппетита. Кроме того, отмечаются признаки инфекции дыхательных путей: затруднение носового дыхания, чихание, сухой, беспокоящий ребенка кашель. У больного может подняться температура. Однако «коварство» пневмонии – в том, что часто она протекает при невысокой (до 38 градусов) или даже при нормальной температуре тела. Через некоторое время появляется синева (цианоз) кожи в области носогубного треугольника, усиливающаяся при крике и сосании. Все эти симптомы должны насторожить родителей: при их появлении ребенка следует срочно показать врачу.
При дальнейшем развитии пневмонии у ребенка учащается дыхание, может нарушиться его ритм. Отмечается напряжение крыльев носа, которые становятся как бы неподвижными и бледными. Изо рта могут появиться пенистые выделения (чаще у детей первых трех месяцев жизни). Далее появляется «охающая» одышка, а крылья носа раздуваются. Появляются остановки дыхания (так называемые апноэ), которые у детей первых месяцев жизни особенно часты и продолжительны. Кожа больного ребенка приобретает сероватый оттенок. В патологический процесс вовлекается сердечно-сосудистая система, нарушается работа кишечного тракта. Появляются вялость, значительное снижение двигательной активности, может сохраняться беспокойство.
В зависимости от размера очага воспаления врачи выделяют следующие виды пневмонии у детей :
Различают пневмонии у детей острые (заболевание длится до 6 недель) и затяжные, продолжительность которых более 6 недель.
Пневмония у детей раннего возраста
Воспаление легких у детей обычно начинается на первой неделе острой респираторной инфекции. Хотя ОРЗ чаще имеют вирусную природу, на их фоне очень быстро «поднимает голову» бактериальная флора. Дело в том, что вирусная инфекция нарушает защитные барьеры дыхательных путей и легких, способствуя тем самым появлению очагов бактериальной инфекции именно бактерии (например, пневмококки, стрептококки) и вызывают пневмонию. Бывает также вирусная пневмония, которую может вызвать вирус гриппа.
Развитию воспаления легких у детей первого года жизни способствует целый ряд факторов.
Прежде всего, это особенности органов дыхания грудничков. Короткие и узкие дыхательные пути, нежная и хорошо снабженная кровеносными сосудами слизистая оболочка облегчают распространение воспалительного процесса. Слабые движения грудной клетки, горизонтальное положение ребер предрасполагают к недостаточной вентиляции легких, особенно задних и нижних отделов. Застою крови в задне-нижних отделах легких способствуют также обильное кровоснабжение этого отдела легких и лежачее положение детей первых месяцев жизни. Недостаточная зрелость легочной ткани обусловливает развитие ателектазов (спадение и безвоздушность легочной ткани), в которых вольготно чувствуют себя микробы, что также приводит к воспалению легких у детей .
Помимо анатомических особенностей, к факторам, способствующим развитию пневмонии у младенцев, можно отнести все, что так или иначе ослабляет защитные силы малыша, в то же время способствует развитию пневмоний: рахит, неправильное раннее смешанное и искусственное вскармливание, условия жизни, не учитывающие гигиенические потребности грудничка, острые респираторные инфекции, желудочно-кишешечные заболевания и т.д.

Симптомы пневмонии у детей
Успех лечения пневмонии у детей во многом зависит от правильной диагностики. Однако поставить диагноз грудному ребенку не всегда просто, особенно в начальной стадии заболевания, которая практически совпадает с началом острого респираторного заболевания. И на этой начальной стадии заболевания очень важна своевременная консультация врача. Между тем бывает, что родители списывают недомогание ребенка на какие-то банальные причины (например, на прорезывание зубов) и начинают доморощенное лечение несуществующей болезни, подчас «смазывая» картину реального заболевания и еще больше затрудняя постановку диагноза. Повторим еще раз прописные истины: не давайте грудному ребенку лекарств без консультации врача. Это касается и жаропонижающих препаратов, и откашливающих средств, и тем более антибиотиков.
Правильно поставить диагноз врачу помогает не только тщательный осмотр, прощупывание и выслушивание, но также дополнительные методы исследования – рентгенография грудной клетки, общий анализ крови. Дело в том, что, отдельно взятые, осмотр и дополнительные обследования не гарантируют правильность диагноза. Только комплексная оценка состояния ребенка с пневмонией на основании всех перечисленных методов позволяет точно определить причину его недомогания.
Лечение пневмонии у детей
Если заболевание протекает не в тяжелой форме, то лучше лечить ребенка с пневмонией в домашних условиях. При тяжелой форме болезни малыша придется положить в стационар, условия которого позволят проводить необходимые лечебные процедуры: инфузионную, дыхательную терапию (ингаляции кислородно-воздушной смеси, лекарств), в критических ситуациях - искусственную вентиляцию легких. К счастью, в большинстве случаев при своевременном распознавании болезни и вовремя проведенном лечении исход бывает благополучным.
Сегодня медицина располагает довольно мощным арсеналом лекарственных средств, позволяющих бороться с пневмонией у детей . Основу лечения составляют антибактериальные препараты. Современная терапия также широко использует препараты интерферонов для повышения противовирусного иммунитета. Широко применяются различные разжижающие мокроту, отхаркивающие и противоаллергические средства. Однако напомним, что назначить эти препараты, тем более маленьким детям, может только врач.
А что могут сделать родители для скорейшего выздоровления ребенка с пневмонией . Если лечение происходит в домашних условиях, необходимо регулярно проветривать помещение, менять положение тела ребенка, почаще брать малыша на руки, чтобы избежать застойных явлений в легких.
Следует помнить, что симптомы пневмонии у детей исчезают быстрее, чем сам воспалительный процесс в легких. Поэтому незавершенное лечение может привести к рецидивам, обострениям болезни, а в некоторых случаях - к переходу острого воспалительного процесса в хронический, к формированию хронических бронхо-легочных заболеваний.
Профилактика пневмонии у детей
Залогом здоровья ребенка являются грудное вскармливание, профилактика рахита, общеукрепляющие массаж и гимнастика, закаливание (воздушные ванны и обтирание). В период эпидемий респираторных инфекций особенно важно ограничить контакт грудничка с посторонними людьми, даже с родственниками. Взрослым, которые живут в одной квартире с малышом, целесообразно сделать прививку от гриппа. В случае заболевания матери респираторной вирусной инфекцией необходимо продолжать кормление грудью, ибо с молоком ребенок получит противовирусные антитела. Единственным условием при этом является использование защитной маски. Даже прием матерью антибиотиков не является противопоказанием для грудного вскармливания, просто выбираются препараты, наиболее безопасные для ребенка.
Врожденная пневмония
В силу ряда обстоятельств (острые и хронические инфекционные и неинфекционные заболевания, недостаточная запирательная функция шейки матки у матери, длительный безводный промежуток в родах и т.д.) некоторые дети рождаются с воспалительными изменениями в легких или пневмония у детей развивается вскоре после рождения. Особенно часто врожденная инфекция наблюдается у недоношенных детей, поскольку одной из основных причин преждевременных родов является инфицирование околоплодных вод и плода.
Пневмония у детей протекает, как правило, тяжело. Поэтому выхаживание больных малышей проводится исключительно в отделениях патологии новорожденных или отделениях интенсивной терапии. Несмотря на то что пневмония новорожденных - тяжелое заболевание, современные медицинские технологии позволяют успешно противостоять этой болезни. Среди них - массивная антибактериальная терапия, иммунотерапия, облучение гелий-неоновым лазером области проекции очагов пневмонии и т.д. После выписки из больницы ребенок обязательно должен получать препараты, нормализующие кишечную флору (бифидумбактерин, примодофилус), поливитамины. В этой ситуации грудное вскармливание тоже является лечебным средством.
Если ребенок перенес врожденную пневмонию . это отнюдь не значит, что воспаления легких будут преследовать его всю жизнь. Однако вероятность частых заболеваний дыхательной системы у таких детей выше.
Для профилактики врожденной пневмонии женщине до зачатия или уже во время беременности необходимо провести лечение всех хронических очагов инфекции. Важное значение имеют также рациональное питание и здоровый образ жизни будущей мамы.
Источник фото: Shutterstock
Многие часто начинают паниковать, когда длительное время не могут вылечить кашель. В этом случае хорошо применять Джосет он разрешён в любом возрасте. Наш Участковый врач его постоянно рекомендует - и не зря. Препарат комбинированный: и бронхи расширяет. и улучшает отхождение мокроты. А эффект уже в первый день есть. Кроме того, цена не кусается.
28 февраля 2015 12:52
Недавно бабушка напугала - кашель сухой, слабый, но не проходит. Мы уже и на пневмонию стали думать. К врачу ее трудно затащаить, но кое-как уговорили, вызвали врача на дом. Та послушала - сказала, бронхит, назначила джосет. Мощный препарат, помог очень быстро - практически в первый день кашель мягче стал. Лучше бы сразу им лечились, чем травками.
1 февраля 2015 19:04
написано очень доступно, спасибо за информацию.
19 октября 2013 22:49
Официальный сайт журнала "9 месяцев"
Свидетельство о регистрации СМИ Эл № ФС77-65049 от 10.03.2016. Регистрирующий орган: Федеральная служба по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор).
Все материалы, опубликованные на сайте, являются собственностью издательства. Перепечатка, частичное или полное использование статей в открытых источниках запрещены без соответствующего разрешения издателя. Мнение редакции может не совпадать с точкой зрения авторов. Редакция не несет ответственности за содержание материалов, опубликованных на правах рекламы.
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением