Острый лейкоз у детей реферат
Острый лейкоз крови, острая лейкемия, лечение, симптомы, причины
Острая лейкемия—сравнительно редкий вариант лейкемического процесса с разрастанием недифференцированных материнских клеток вместо нормально созревающих зернистых лейкоцитов, эритроцитов и пластинок клинически проявляется некрозами и септическими осложнениями, вследствие выпадения фагоцитарной функции лейкоцитов, тяжелой безудержно прогрессирующей анемией, тяжелым геморрагическим диатезом, неизбежно приводя к смерти. По своему бурному течению острые лейкемии клинически аналогичны ракам и саркомам из мало дифференцированных клеток у молодых лиц.
В развитии острых лейкемий нельзя не видеть крайней дезорганизации функций,6 регулирующих в нормальном организме кроветворение, а также деятельность ряда других систем (поражение сосудистой сети, кожи, слизистых оболочек, нервной системы при острых лейкемиях). В большинстве случаев острые лейкемии относятся к острым миелобластическим формам.
Эпидемиология острого лейкоза крови
Заболеваемость острым лейкозом составляет 4-7 случаев на 100 000 населения в год.
Причины острого лейкоза крови
Причину острого лейкоза в большинстве случаев выяснить не удается. Ниже перечислены некоторые из врожденных и приобретенных заболеваний, способствующих развитию лейкоза:
У однояйцовых близнецов риск острого лейкоза в 3-5 раз выше, чем в популяции.
К лейкозогенным факторам внешней среды относят ионизирующую радиацию, в том числе облучение во внутриутробном периоде, различные химические канцерогены, особенно производные бензола, курение (двукратное повышение риска), химиопрепараты и различные возбудители инфекций. По-видимому, по крайней мере, в некоторых случаях у детей генетическая предрасположенность появляется во внутриутробном периоде. В дальнейшем после рождения под влиянием первых инфекций, возможно, происходят и другие генетические мутации, что в итоге становится причиной развития у детей острого имфобластного лейкоза.
У взрослых наиболее распространенными типами лейкоза являются острый миелоидный лейкоз (ОМЛ) и хронический лимфоцитарный лейкоз (ХЛЛ). На лейкоз приходится треть случаев рака у детей.
Характеристика
Острый лейкоз классифицируется по типу лейкоцитов, несущих мутацию. Наиболее распространенные из них:
Острые лейкозы в отличие от хронических быстро прогрессируют. Клетки крови продуцируются в костном мозге и лимфатической системе. Костный мозг представляет собой губчатую ткань в крупных костях. Лимфатическая система включает селезенку, тимус, миндалины, лимфатические сосуды и лимфатические узлы. Группы лимфатических узлов располагаются на шее, в подмышечной области, тазу, брюшной полости и грудной клетке.
Составляющие кровь клетки включают эритроциты, несущие кислород ко всем тканям, лейкоциты, защищающие от чужеродных агентов, включая инфекцию, и тромбоциты, вовлеченные в формирование тромбов. Лейкоциты далее подразделяются на три главных подтипа: гранулоциты, моноциты и лимфоциты.
Было решено, что условия жизни подопечных (дети и подростки от 0 до 18 года) должны быть максимально приближены к домашним, чтобы ничего не напоминало о том, что они в больнице. Главное достижение этого стационара в том, что дети живут здесь не одни наедине со своей болезнью, а с близкими и у них есть все необходимое для комфортной жизни: специальные кровати, душ, интернет, телевизор, DVD и конечно же возможность в любое время выходить на прогулку, если позволяет здоровье. Хотя основная тяжесть при неизлечимых заболеваниях ложится на ребенка, не менее тяжело воспринимают происходящее и родители, поэтому паллиативная помощь подразумевает не только работу с самими детьми, но и во многом с его близкими, в том числе и после смерти ребенка. Чтобы обеспечить должной поддержкой всю семью, в Научно-практическом центре работает обширная команда: это врачи разного профиля (онколог, невролог, педиатр), медсестры, санитары, психологи, социальные работники, воспитатели и волонтеры. Они делают огромную работу для того, чтобы уход ребенка из жизни происходил как можно менее болезненно, как для него, так и для близких. О том, как им помогло отделение паллиативной педиатрии, рассказывают сами родители в письмах фонду. Вот некоторые их них:
Паша Гуркин, Московская область
03.09.1994 – 03.01.2011
Диагноз: острый лимфобластный лейкоз
Умирать не просто – письмо Пашиной мамы Лилии
«Кто-то умирает быстро, а у кого-то предсмертная болезнь длится довольно долго. Она приносит и душевные, и телесные страдания. Трудно больному, трудно и его родителям, а потому нужно сделать все возможное, чтобы как-то помочь, облегчить страдания.
<…>
Паша спал, мы с мужем сидели рядом, держали его за руку и потихоньку разговаривали с ним. Проснувшись, он открыл глаза, глубоко вздохнул и выдохнул… Вечером уснул, а утром уже не проснулся.
1 июля 2010 года нас выписали из Балашихинского МООД. Два с половиной года лечения острого миелобластного лейкоза оказались безуспешными. Жить нам осталось месяц, максимум — два.
- Сильные ионизирующие излучения.
- Действие канцерогенов на организм (это может происходить также посредством определенных лекарственных препаратов).
- Наследственный фактор (люди имеют к данной болезни генетическую предрасположенность).
- Вирусы.
Симптоматика
Возможна ли самостоятельная диагностика лейкоза, постановление данного диагноза в домашних условиях? Нет. Сделать это может только квалифицированный врач на основе определенных анализов. Однако на наличие заболевания могут указать следующие симптомы:
- Слабость, усталость.
- Ночной пот, лихорадка.
- Головные боли.
- Боли в суставах, костях.
- Синяки на коже в разных местах. Также возможны кровотечения из прямой кишки или же из десен.
- Человек может часто болеть различными инфекционными заболеваниями.
- Для больных также характерно повышение температуры до 38°С.
- Лимфатические узлы в паху, под мышками и на шее могут увеличиваться.
- Также у больных бывает существенное снижение веса и потеря аппетита.
Что такое лейкемия?
В костном мозге делятся и медленно вызревают клетки крови перед тем, как перейти в кровеносную систему.
Если же клетки делятся не медленно и равномерно, а быстро, как сумасшедшие, то очень быстро их станет слишком много. Они не успевают научиться ничему полезному, не умеют выполнять свои обязанности. Скоро их будет так много, что они вытеснят другие, умные клетки. Они разойдутся по всему костному мозгу и, когда заполнят его, перейдут в кровь, хотя они ничему не научились. Вместе с кровью они попадут во все уголки тела. Там они будут только путаться под ногами и мешать умным клеткам выполнять их работу.
Эти сумасшедшие клетки, которые сами ничего не умеют делать и только мешают, являются клетками лейкемии. Их называют ещё незрелыми клетками крови или бластами.
Когда такие бласты распространятся по костному мозгу и по телу, это значит, что человек заболел лейкемией. Сами бласты ничего плохого не делают, но путаются повсюду под ногами.
Предположим, к вам домой прибежит белый кролик.
Правда, кролики делают это редко, но всё-таки
предположим. И один кролик в доме особо мешать не будет.
На следующий день прибегут ещё два, потом с каждым днём ещё
больше, а через неделю во всём доме уже будут спотыкаться
о кроликов.
Вот теперь это проблема, правильно? Хотя кролики никому ничего плохого не делают, но уже просто невозможно спокойно жить дома, потому что они повсюду путаются под ногами. Похоже ведут себя в теле человека и бласты.
Отчего она - лейкемия?
коллаген разрушается и эластичность тканей снижена, скорее всего. заваривай шиповнег
Так не бывает, если этот человек дорог или был дорог - как не крути, а отрезать от себя кусок всегда больно. Расстаться оставаясь людьми - лучше всего.
P.S. Это был юмор? Тогда расстаньтесь смеясь.
Дифференциальный диагноз
Особое затруднение при диагностике вызывает начальный период, который может напоминать сидероахрестическую анемию, апластическую анемию, гемолитическую анемию Маркиафы–Микеле. Иногда острый лимфобластный лейкоз путают с инфекционным мононуклеозом.
Лечение
Тактика лечения зависит от стадии острого лейкоза: начальная стадия, развернутый период, частичная ремиссия, полная ремиссия, рецидив (лейкемическая фаза с выходом бластов в кровь и лейкемическая фаза без появления бластов в крови), терминальная стадия. Для лечения острых лейкозов применяют комбинацию цитостатических препаратов, назначаемых курсами. Лечение делится на этапы: период лечения для достижения ремиссии, лечение в период ремиссии и профилактика нейролейкемии (лейкозного поражения головного мозга). Цитостатическая терапия проводится в период ремиссии курсами или непрерывно.
Лечение лимфобластного и недифференцируемого лейкоза у лиц моложе 20 лет. Для достижения ремиссии за 4–6 недель применяют одну из пяти схем:
После достижения ремиссии пациентам, у которых вероятность повторного развития заболевания высока, рекомендуется пересадка костного мозга от родственного или альтернативного донора.
Сопроводительное лечение лейкемий
Чтобы удержать полученные результаты лечения очень важно своевременно использовать правильную сопроводительную терапию, которая включает борьбу с осложнениями, детоксикационную и трансфузионную терапии. Для лечения бактериальных инфекций применяют антибиотики широко спектра действия: амикацин, цепефим, тейкоплакин, уназин, цкфтазидим. Препарат подбирается с учетом чувствительности микрофлоры на него.
Лечение народными средствами
Нередко у больных лейкозом возникает вопрос о том, можно ли вылечить болезнь средствами народной медицины. Рецептов существует много, однако эффекта они не принесут. Не стоит зря терять драгоценное время и заниматься сомнительными способами лечения лейкоза. Свою жизнь следует доверить профессионалам из области традиционной медицины, которая сегодня имеет в своем арсенале действенные методы борьбы с грозным заболеванием.
Прогноз
Разные формы лейкемии поддаются лечению по-разному, некоторые виды требуют комплексного подхода. Прогноз болезни зависит от нескольких факторов:
Прогноз при лейкозе зависит от многих факторов
Вопросы, вопросы. Мы так много денег тратим на ерунду. И отдельные люди, и целые страны. Порой прибыли и расходы превосходят всякое воображение. Но когда приходит «белая смерть», всё кажется мишурой. И только одна отчаянная надежда, что лечение поможет, что на него хватит денег, что организм справится – только это становится важным для больного и его близких. Кто им поможет?
 Обычно родители, услышав от врача, что у их ребенка лейкоз, не могут в это поверить. Когда шоковое состояние проходит, они хотят узнать все об этой страшной болезни, чтобы начать бороться с ней и победить. И надежда на это есть.
Обычно родители, услышав от врача, что у их ребенка лейкоз, не могут в это поверить. Когда шоковое состояние проходит, они хотят узнать все об этой страшной болезни, чтобы начать бороться с ней и победить. И надежда на это есть.
Лейкоз является заболеванием белой крови – лейкоцитов. Именно они защищают наш организм. При лейкозе они не могут созреть до конца, и поэтому красные клетки начинают преобладать.
Идиопатической апластической анемии может быть разной. Чаще всего болезнь начинается исподволь, больной адаптируется к анемии и обращается к врачу уже тогда, когда выраженность панцитопении значительная. Клиническая картина депрессии кроветворения складывается из анемии различной выраженности, тромбоцитопении со всеми клиническими проявлениями тромбоцитопенического синдрома (кровоподтеки, петехиальные высыпания на коже, носовые кровотечения, меноррагии). Нередко отмечается: значительная выраженность нейтропении, следствием которой являются частые пневмонии, отиты, пиелиты и другие воспалительные процессы. Анемия связана как с нарушение образования эритроцитов, так и с кровотечениями. При осмотре обращают на себя внимание выраженная бледность, кожные геморрагии. Характерны воспалительные изменения на слизистой оболочке рта и прямой кишки. При выслушивании сердца нередко выявляется систолический шум на верхушке. При идиопатической форме болезни селезенка не пальпируется. Ее увеличение может иметь место при аутоиммунной форме и при гемосидерозе, развивающемся в результате массивных трансфузий крови. В одних случаях болезнь прогрессирует быстро и приводит к смерти. В других случаях она протекает сравнительно нетяжело, с периодическими ремиссиями, и иногда наступает полное выздоровление.
Хронический лимфолейкоз – пугающий диагноз, но отчаиваться не стоит. С этим заболеванием можно жить и совсем неплохо.
 Хронический лимфолейкоз – это состояние, при котором вырабатывается много белых кровяных телец. Чаще встречается у людей старше 60 лет. Болезнь развивается очень медленно и таких симптомов, как анемия, проблемы с кровью или инфекции, может не наблюдаться в течение первых лет болезни.
Хронический лимфолейкоз – это состояние, при котором вырабатывается много белых кровяных телец. Чаще встречается у людей старше 60 лет. Болезнь развивается очень медленно и таких симптомов, как анемия, проблемы с кровью или инфекции, может не наблюдаться в течение первых лет болезни.
Стоит ли бояться острого лейкоза у детей – отвечает врач гематолог
Автор: Дарья Ромашко Дата: 2016-01-23 21:43:58 23.01.2016 3 комментария
Здравствуйте! Сегодня у меня гостевой пост. Пока что первый, но главное положить этой традиции начало! А написан он моей коллегой, детским гематологом Анастасией Арсеневой, автором блога «Здорово! » Кто как не она может рассказать о том, о чем бояться подумать родители здоровых детей и дать надежду тем, кто болен. Настя, большое спасибо за эту статью!
Почему у ребенка возникает острый лейкоз?
Все родители детей с этой болезнью задают такой вопрос своему лечащему врачу. Пытаются вспомнить, что именно случилось с ребенком перед тем, как болезнь стала явной. Кто-то грешит на прививку, сделанную за пару недель до этого. Кто-то рассказывает, что недавно ребенок болел особенно тяжелой инфекцией. Кто-то сетует на плохую экологию.
К огромному сожалению современных детских гематологов, у детского острого лейкоза нет конкретных причин. Если бы их удалось обнаружить, можно было бы точно предсказать, кто из детей в группе риска по развитию острого лейкоза и придумать меры профилактики. Никакой связи между вакцинацией или конкретными инфекциями и острым лейкозом не обнаружено. Лейкоз возникает как случайное событие, случайный сбой в работе организма.
Острый лейкоз у детей — это злокачественное заболевание крови, иначе его называют лейкемией или раком крови. Собственно это не совсем болезнь крови, это болезнь костного мозга.
Костный мозг — это кроветворная ткань, расположенная внутри каждой косточки нашего тела. Он представляет собой огромный, никогда не отдыхающий, детский сад, где созданы самые благоприятные условия для выращивания клеток крови. Большинство современных людей слышали, про стволовые клетки. Так вот стволовые клетки крови как раз в костном мозге и живут.
Это клетки, у которых нет еще никакой функции, они не похожи ни на какие другие в организме. Их можно сравнить с чистым листом, на котором организм напишет инструкцию, куда этой клетке идти и что делать. Эти клетки способны делиться множество раз, но не бесконечно. Они — основа роста и развития ребенка, а ограниченное количество их делений, увы, ограничивает нашу с вами жизнь.
Когда одни клетки крови, состарившись, умирают, организм дает сигнал костному мозгу и стволовые клетки делятся, обучаются какой-то функции и выходят в кровь. Так из одних и тех же стволовых клеток получаются эритроциты (красные кровяные тельца), лейкоциты (белые клетки крови) и тромбоциты (кровяные пластинки, которые отвечают за хорошее свертывание).
Случается так, что в момент деления молодых клеток их ДНК копируются с ошибками, такие ошибки называют мутацией . Если мутация настолько серьезная, что не даст клетке выполнить свою функцию, то иммунная система ее уничтожает. Да-да, иммунитет следит не только за вирусами и бактериями, которые попадают к нам в организм. Он присматривает также за тем, чтобы все новые клетки тела делились и созревали как нужно.

Но, к сожалению, иногда иммунная система пропускает такие ошибки-мутации. Некоторые виды мутаций позволяют клеткам делиться бесконечное количество раз. Именно так появляются все виды злокачественных опухолей. В том числе и острый лейкоз. При лейкозе мутация происходит в клетках предшественниках лейкоцитов, то есть в самих иммунных клетках .
К счастью, острый лейкоз — это очень редкое заболевание. Он случается у 3–4 из 100000 здоровых детей в год. При этом доля острого лейкоза среди всех злокачественных опухолей у детей около 30%. То есть можно с уверенностью сказать, что дети все-таки не очень часто болеют раком. Возрастная группа, в которой чаще всего встречается лейкоз — дети 2–5 лет.
Какого-то анализа или обследования, которое позволит выявить острый лейкоз у ребенка ЗАДОЛГО до появления основных тяжелых симптомов, не существует . В большинстве случаев это выглядит так: был здоровый ребенок, сделали анализ крови перед прививкой или после ОРВИ и обнаружили острый лейкоз. Дело в том, что лейкемия — это очень быстро прогрессирующая болезнь. От мутации одной клетки в костном мозге до болезни проходит совсем немного времени.
Поэтому, случаев «запущенного» лейкоза почти не бывает. В классификации лейкозов даже не существует понятия степени болезни, как для других опухолей. Симптомы развиваются быстро и сразу дают внешние проявления, которые не заметить родителям и врачам невозможно.
Симптомы острого лейкоза по анализу крови
1. Самые ранние — изменения в общем анализе крови . Чаще всего предварительный диагноз ставят именно благодаря этому простому и доступному исследованию. Когда лейкемические клетки распространяются в костном мозге, они вытесняют оттуда все другие. Костный мозг уже не в состоянии вырабатывать новые эритроциты, лейкоциты и тромбоциты. Причем именно предшественники тромбоцитов исчезают в первую очередь.
2. Поэтому в общем анализе крови врач обнаружит сильное снижение тромбоцитов . При этом никаких симптомов в виде кровотечений и синяков на ребенке может еще не появиться. Дело в том, что тромбоциты даны нам с большим запасом, и серьезные кровотечения случаются только тогда, когда они приближаются к нулевому значению.
3. Анемия тоже, как правило, присутствует, от легкой степени до очень тяжелой, которая требует срочного переливания крови. Прошу не пугаться мам тех деток, которым поставили диагноз железодефицитной анемии (ЖДА), эта болезнь не имеет ничего общего с острым лейкозом, у эритроцитов при железодефиците есть очень характерные черты. Так что спутать ЖДА и лейкоз практически невозможно.
4. А вот уровень лейкоцитов может быть как очень низким, так и очень-очень высоким . При этом, когда врач в лаборатории рассматривает такой образец крови под микроскопом, он, как правило, обнаруживает лейкемические клетки, которые имеют особенный вид. Это тоже позволяет предположить диагноз — острый лейкоз, даже если остальные параметры анализа крови в норме.
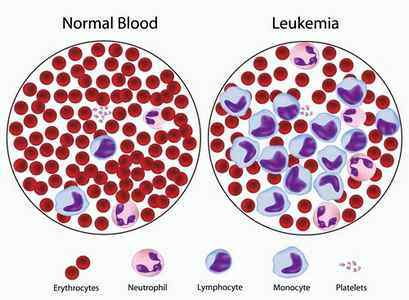
Вид крови здорового человека и больного лейкозом
Острый лейкоз у детей - симптомы, которые могут заметить родители
1. Самые ранние симптомы — это боли в костях . на которые вдруг начинает жаловаться ребенок. Обычно маленькие дети не локализуют боль конкретно в косточке, но могут говорить, что болят ножки или ручки. Жалобы упорные, при этом дети могут плакать, так как боль довольна сильная.
2. Другой симптом: большое количество мелких синячков на теле . Или длительные кровотечения из ранок при прорезывании зубов или мелких травмах. Длительные — это 10–20 минут и больше.
3. Выраженная бледность и слабость .
4. Необоснованная (то есть без инфекции) высокая температура . которая повторяется несколько дней подряд.
Вот те признаки, которые должны насторожить родителей и быть причиной пойти на консультацию к педиатру, который осмотрит ребенка и сделает необходимые исследования крови.
Как видите, в этом списке симптомов нет увеличенных лимфатических узлов . которые чаще всего пугают родителей и которые очень часто бывают причиной похода к гематологу. Конечно, при остром лейкозе лимфатические узлы, как правило, увеличены. К примеру, острый лимфобластный лейкоз у детей может дать подобные симптомы.
Но это не является основным признаком, и чаще всего увеличение их не очень выраженное, сравнимое с тем, какое бывает при инфекциях. Кроме того, при лейкозе лимфоузлы увеличиваются по всему телу, а не только на шее.
Постоянно увеличенные до 1 см лимфоузлы на шее, как правило, свидетельство хронической инфекции в носоглотке, например, тонзиллита или аденоидов. Увеличенные лимфоузлы при инфекции НЕ МОГУТ переродиться в рак.

Мальчик, который победил рак
Лечебный процесс
Самое позитивное в остром лейкозе то, что эта болезнь на современном этапе очень хорошо поддается лечению. Выздоравливают полностью примерно 80% заболевших детей. Причем эта цифра во многом зависит не от специфических лекарств (химиотерапии), а от того насколько хорошо организован уход за пациентом .
Ведь химиотерапия убивает не только клетки опухоли, но и все иммунные клетки организма, все другие клетки крови. Поэтому на время, пока организм все это не восстановит, он беззащитен против любых инфекций.
Детки, получающие химиотерапию, обязательно носят специальные толстые маски с фильтрами, находятся в палатах с фильтрованным воздухом (в идеале, понимаю, что пока это доступно не во всех больницах), едят только термически обработанную пищу. Им необходимы самые лучшие антибиотики и противогрибковые лекарства. Многим требуется специальное питание, питательные растворы, которые вводят внутривенно.
Мы можем помочь не только деньгами!
Все дети, получающие химиотерапию, НУЖДАЮТСЯ в переливаниях крови, тромбоцитов, а иногда и донорских лейкоцитов. Для них это жизненно важно. И им часто очень не хватает донорской крови, особенно тем детям у кого редкая группа III и IV.
Поэтому сейчас обращаюсь к мамам и папам здоровых детей, к их дядям и тетям. Выясните, где в вашем городе есть детская онкологическая больница или станция переливания и сдайте кровь. Существуют некоторые болезни крови, не злокачественные, но требующие постоянных переливаний эритроцитов много месяцев подряд.
В крупных детских гематологических больницах для пациентов с такими болезнями существует практика индивидуального донорства. То есть небольшая группа доноров (3–4 человека) с подходящей группой крови регулярно сдает ее только для этого ребенка. Почему это важно — если ребенок переливается все время от разных доноров, его иммунная система начинает вырабатывать антитела и разрушать очередную порцию донорских эритроцитов. А если доноры одни и те же и их немного, этого не происходит. Помните, не бывает чужих детей!
Можем ли мы что-то сделать, чтобы наши дети не заболели острым лейкозом?
Кое-что можем! Конечно специальных средств профилактики этой болезни не придумано. Но есть факторы, которые в целом влияют на заболеваемость раком у взрослых и детей.
- Например, низкий уровень витамина Д в организме. Если его хронически не хватает, иммунная система работает хуже и может просмотреть мутировавшую клетку, из которой разовьется рак.
Исследования показывают, что в южных странах, где много солнца, а значит уровень витамина Д у людей в норме, раком в целом болеют реже, чем в северных широтах. К северным странам смело можно отнести почти всю территорию России, Канаду, Скандинавию, центральную и северную Европу, Украину и Белоруссию, особенно в зимний и осенний период.
Жителям этой части света необходимо принимать в холодное время года профилактические дозы витамина Д. Детям 500 МЕ в сутки, подросткам и взрослым в любом возрасте 1000 МЕ в сутки. Если вы уже пьете поливитамины, проверьте сколько в них витамина Д, обычно значительно меньше этих цифр.
- Кроме того, абсолютно необходимо пересмотреть привычки питания в семье . Около 20% всех видов рака случается по вине ожирения. А некоторые вещества, входящие в состав промышленных продуктов питания, и вовсе являются канцерогенными.
Например, гидрогенезированный растительный жир, из которого сделан маргарин, который в свою очередь, кладут почти во все магазинные печенья, конфеты и торты. Внимательно читайте этикетки и отказывайтесь от продуктов богатых всевозможными Е и сахаром.
- Занимайтесь спортом и физической культурой всей семьей. Это может спасти жизнь вам и вашим детям. Говорю совершенно серьезно.
Чужих детей не бывает!
В заключение
Отвечая на вопрос, заданный в начале статьи: НЕ нужно бояться острого лейкоза! Этот страх сродни боязни летать на самолете, вроде всем известно, что самолеты падают очень редко, но, когда садишься в самолет, нет никакой уверенности, что именно твой долетит до места назначения. Поэтому многие перед полетом выясняют рейтинг авиакомпании, какой степени новизны у нее самолеты, как часто именно у этого перевозчика случались аварии?
В отношении рака у нас тоже есть опции, мы в силах изменить образ жизни свой и своих детей, начать правильно питаться, тренироваться каждый день. Кто-то скажет, что это все равно не дает гарантии, что ты не заболеешь. Гарантии не дает, но дает уверенность, что ты сделал все, что от тебя зависело, а не сидел, сложа руки, и не ждал, пока заболеет твой ребенок.
Понравилась статья?
Не забудьте подписаться на обновления
Острый лейкоз у детей. Симптомы. Диагностика. Принципы лечения.
Лейкоз - системное заболевание крови, характеризующееся замещением нормального костномозгового кроветворения пролиферацией менее дифференцированных и функционально активных клеток - ранних предшественников клеток лейкоцитарного ряда. Термин «лейкоз» предложил в 1921 г. Эллерман.
Лейкозы наблюдают с частотой 4-5 случаев на 100 000 детей. В детском возрасте острый лейкоз диагностируют чаще, чем другие онкологические заболевания. Среди всех больных со злокачественными заболеваниями кроветворной и лимфоидной тканей каждый десятый больной - ребёнок. Пик заболеваемости лейкозом у детей приходится на возраст 2-4 года. В связи с наблюдаемой в последние десятилетия тенденцией к росту заболеваемости лейкозом и сохраняющейся высокой летальностью проблема лейкозов у детей стала особенно актуальной для практического здравоохранения.
Причины возникновения лейкоза изучены не полностью. В настоящее время подтверждены этиологическая роль ионизирующего излучения, химических экзогенных факторов, онкогенных вирусов и значение наследственной предрасположенности к возникновению лейкоза. Сформулированы основные положения мутационной теории и клоновая концепция.
Этиологическая роль ионизирующего излучения в развитии лейкоза убедительно подтверждена трагедией Хиросимы и Нагасаки. После взрыва атомной бомбы у жителей этих городов лейкоз развивался в 13 раз чаще, чем у жителей других районов Японии.
Известны различные химические соединения, с помощью которых удаётся экспериментально вызвать опухолевый процесс, в том числе и лейкоз. К ним относят полициклические углеводороды, ароматические амины, азосоединения, инсектициды. Лейкозогенным свойством обладают некоторые эндогенные вещества, например стероидные соединения (половые гормоны, жёлчные кислоты, холестерин и др.) и продукты обмена триптофана.
Согласно гипотезе Hubner (1970), клетки большинства видов позвоночных содержат генетический материал онкогенных вирусов. Однако у большинства людей вирус находится в неактивной форме, так как подавлен клеточными репрессорами. Под влиянием химических канцерогенов, радиации и других неблагоприятных воздействий клеточные репрессоры начинают действовать слабее, вирус активизируется, вызывая развитие лейкоза. Таким образом, в развитии заболевания определённую роль играет не само инфицирование вирусом, а состояние контролирующих систем, подавляющих лейкозогенную информацию в клетке. Против вирусной этиологии лейкоза у человека свидетельствует тот факт, что заболевание не укладывается в рамки инфекционного эпидемического процесса: заражение лейкозом не происходит ни при контакте с больным лейкозом, ни при случайном переливании крови от больного человека здоровому. Изучение вирусных аспектов этиологии лейкоза у человека продолжается в различных направлениях. Есть попытки подтвердить вирусную природу лейкоза у человека путём выявления лейкозоспецифического антигена.
Наиболее часто выявляемая аномалия хромосом - анэуплоидия (изменение количества хромосом), в основном гиперплоидного характера. Подтверждают роль наследственности в развитии лейкозов семейные, врождённые лейкозы и заболевание лейкозом обоих однояйцовых близнецов. Так, при наличии острого лейкоза у одного из монозиготных близнецов вероятность заболевания другого составляет 25% в семьях лиц, больных острым лейкозом, риск заболеть повышается почти в 3 раза. Наблюдения показали, что наследственная аномалия обмена триптофана - фактор особого риска возникновения врождённого лейкоза. Риск развития заболевания увеличивают генетические дефекты. Например, при болезни Дауна, анемии Фанкони и иммунодефицитных состояниях лейкозы развиваются в несколько раз чаще, чем в общей популяции. В 1960 г. Новелл и Хангерфорд (Филадельфия) обнаружили, что у больных хроническим миелолейкозом одна пара хромосом почти в 2 раза меньше, чем в норме. Эта укороченная хромосома получила название филадельфийской (Ph'), она входит в состав 22 пары. Однако большинство исследователей считают, что изменение хромосомного набора - не причина, а следствие лейкоза.
Основные патогенетические звенья - изменение синтеза ДНК клеток, нарушение их дифференцировки и выход процесса из-под контроля регулирующих факторов. Общепризнанна моноклоновая теория развития гемобластозов, как и опухолей вообще. Согласно этой теории, лейкозные клетки представляют собой клон - потомство одной мутировавшей клетки. Клоновая теория патогенеза лейкоза рассматривает заболевание как результат пролиферации неконтролируемого клона клеток, утративших способность к дифференцировке и созреванию, постепенно замещающего другие ростки кроветворения. Известно, что мутации происходят почти непрерывно (в среднем в течение каждого часа мутирует одна клетка). У здоровых людей происходит элиминация изменённых клеток благодаря механизмам иммунной системы, реагирующей на эти клетки как на чужеродные. Следовательно, развитие лейкоза возможно при неблагоприятном сочетании воздействия мутагенных факторов и ослабления защитных сил организма.
В основе лейкоза лежит гиперпластический опухолевый процесс в кроветворной ткани с очагами леикемическои метаплазии в различных органах и системах. Наиболее часто патологическое кроветворение возникает там, где оно существовало в эмбриональном периоде: в селезёнке, лимфатических узлах, печени. Изучение бластных клеток показало, что морфологический субстрат при остром лейкозе у разных больных неоднороден. По морфологии опухолевых клеток, а не по длительности болезни, лейкозы делят на острые и хронические.
Заболевание чаще начинается исподволь с появления неопределённых жалоб на боли в костях и суставах, утомляемость, снижение аппетита, нарушение сна, повышение температуры тела. Реже наблюдают внезапное начало заболевания с выраженной интоксикацией, геморрагическим синдромом.
Кожные покровы и слизистые оболочки больных бледные, реже желтушные, иногда кожа приобретает землисто-зеленоватый оттенок. Возможны гингивиты и стоматиты (от катаральных до язвенно-некротических), лейкемическая инфильтрация кожи и слизистых оболочек. Нередко отмечают видимое увеличение лимфатических узлов. Они имеют плотноэластическую консистенцию, безболезненны, не спаяны с окружающими тканями. Иногда определяют симптомокомплекс Микулича - симметричное увеличение слёзных и слюнных желёз вследствие их лейкемической инфильтрации.
В этом случае за счёт одутловатости лица дети внешне напоминают больных с эпидемическим паротитом.
Геморрагический синдром - один из наиболее ярких и частых признаков острого лейкоза. У больных выявляют кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, дёсен и ЖКТ, гематурию, кровоизлияния в мозг.
Боли в суставах и костях могут быть обусловлены лейкемической инфильтрацией синовиальной оболочки, появлением надкостничных лейкозных инфильтратов, кровоизлияниями в суставную полость.
Частый симптом острого лейкоза - гепатоспленомегалия. Могут быть кардиоваскулярные расстройства в виде тахикардии, глухости тонов сердца, функциональных шумов реже отмечают расширение границ сердца. Возможно развитие пневмонии.
Поражение ЦНС (нейролейкоз) развивается вследствие метастазирования бластных клеток в нервную систему. Чаще всего это происходит в начальный период заболевания в связи с тем, что препараты, применяемые для лечения лейкоза, не проникают через гематоэнцефалический баръер. Наиболее часто нейролейкоз обнаруживают у больных на фоне нормальных показателей кроветворения. Клиническая картина нейролейкоза развивается постепенно. Появляются головокружение, головная боль, тошнота, диплопия, боли в позвоночнике и межреберьях. У некоторых детей отмечают резкое увеличение массы тела за короткий промежуток времени, булимию, жажду, что связано с поражением диэнцефальной области. Иногда нейролейкоз выявляют случайно при клиническом обследовании больных.
В течении лейкоза выделяют три стадии (что необходимо для определения лечебной тактики).
I стадия - дебют заболевания . период от начала клинических проявлений до получения эффекта от проводимой терапии.
II стадия - ремиссия . Различают полную и неполную ремиссии. При полной клинико-гематологической ремиссии (длительность не менее 1 мес) клинических проявлений нет, а в миелограмме определяют не более 5% бластных клеток и не более 30% лимфоцитов. Неполная клинико-гематологическая ремиссия сопровождается нормализацией клинических показателей и гемограммы, а в пунктате красного костного мозга сохраняется не более 20% бластных клеток.
III стадия - рецидив заболевания . Чаще он начинается с появления экстрамедуллярных очагов лейкозной инфильтрации в яичках, нервной системе, лёгких на фоне нормальных показателей гемопоэза. При гематологическом рецидиве многие больные не предъявляют никаких жалоб. У некоторых детей рецидив диагностируют только на основании исследования красного костного мозга. Менее выраженная симптоматика в период рецидива острого лейкоза связана с непрерывным комплексным лечением, сдерживающим развитие заболевания.
Реферат на тему: лейкозы лейкозы
Лейкоз – опухоль кроветворной системы, первично поражающая кроветворные клетки костного мозга.
При этом в процесс вторично вовлекаются периферическая кровь и другие ткани, особенно ткани РЭС.
Причина не известна. На настоящем этапе наших знаний о происхождении лейкозов правильнее (корректнее) говорить о факторах риска.
Факторы риска: 1. Ионизирующее излучение
2. Воздействие химических веществ
3. Вирусная инфекция
1. Ионизирующее излучение – выделим несколько вариантов:
А) облучение относительно высокими дозами
Б) облучение низкими дозами при Rh обследовании
В) фоновое облучение.
А) облучение относительно высокими дозами – несомненно вызывает лейкоз у человека
- высокая частота лейкозов среди ренткенологов, в прежние годы, когда не соблюдались должные меры предосторожности
- высокая частота лейкозов среди больных анкилозированным спондилитом, которые получали лучевую терапию позвоночника
- высокая частота лейкозов у переживших атомные взрывы (Хиросима, Нагасаки, Чернобыль).
Б) облучение низкими дозами при Rh обследовании – результаты исследований противоречивы и не все учёные усматривают связь между заболеваемостью лейкозами и рентгенологической диагностикой
- некоторые исследователи видят связь между диагностикой низкодозовым Rh-облучением до рождения ребёнка и последующим лейкозом. У таких детей в первые 10 лет жизни число злокачественных заболеваний в 2 раза выше
- с другой стороны воздействие более массивных дох в Хиросиме и Нагасаки на беременных или родителей до зачатия не привело к увеличению заболеваемости лейкозом у потомства
Итак: единого мнения об опасности низкодозового диагностического Rh облучения в настоящее время нет.
В) фоновое облучение – предполагают, что она вызывает 1/8 всех лейкозов в возрастной группе от 15 до 39 лет.
2. Воздействие химических веществ – тех, которые способны угнетать к/м кроветворения.
- продукты перегонки нефти
- другие группы лекарственных средств. Есть данные о таких побочных эффектах у бутадиона и левомицетина.
3. Вирусная инфекция – установлена вирусная природа лейкоза у кур, мышей, крыс, кошек и других животных.
Но! По отношению к человеку вирусная гипотеза остаётся недоказанной.
В пользу вирусной теории приводятся случаи, когда в семьях заболевают некровные родственники. Проще всего объяснить эти случаи с позиций заражения вирусом. Но нельзя сбрасывать со счетов действие других мутагенных факторов, которые могли действовать в доме, где проживали эти люди (излучение и химические мутагены).
4. Роль наследственности: её можно распознать лишь у самого небольшого числа больных. Случаи, когда лейкозами болеют кровные родственники чрезвычайно редки.
Несколько иначе стоит вопрос о тех наследственных заболеваниях, которые сами по себе не имеют отношения к опухолевым процессам, но предрасполагают к развитию лейкозов. К таким заболеваниям относятся прежде всего наследственные болезни, связанные с разрывами, аномалиями, нерасхождениями хромосом. Это:
- синдром Блюма на их фоне частота
- анемия Франкони лейкозов возрастает
Известно, что частота лейкозов при синдроме Дауна Выше в 18 – 20 раз.
Но! Существуют наследственные заболевания, которые сами по себе не имеют отношения к опухолевым заболеваниям, но предрасполагают к развитию лейкозов.
Ктаким наследственным заболеваниям относятся:
А) наследственные болезни, связанные с разрывами, аномалиями или нерасхождением хромосом:
- синдром Шерешевского-Тернера и др.
На фоне этих заболеваний частота возникновения лейкозов повышается.
Пример: при синдроме Дауна частота лейкозов выше в 18 – 20 раз.
Б) Генетически болезни с дефектами иммунитета:
- синдром Вискота Олдрига
- болезнь Брутона и др.
В таких случаях наследуются не сами лейкозы, а генетические дефекты тех клеток, из которых развивается опухоль и угнетение иммунного контроля за ней.
В) Приобретённые нарушения иммунитета – также способствуют развитию лейкозов. Механизм – торможение иммунного контроля за появлением опухолевых клеток.
Вывод: вероятнее всего, что лейкоз является мультифакторным заболеванием, в его возникновении играют роль и внешние и внутренние факторы, причём все они вызывают не сам лейкоз, а повышенную мутабельность в ткани, из которой в дальнейшем может (но не обязательно!) развиться опухоль.
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением