Венечная гипоспадия у детей
Гипоспадия
ОБЩЕЕ
Гипоспадия вызывает кривизну полового члена разной степени выраженности, заметить ее можно в момент эрекции. Кроме того, заболевание характеризуется дисплазией крайней плоти – она расщепляется и накрывает головку полового члена, как капюшон. Аномалия является врожденной . Установлено, что она развивается в середине первого триместра беременности, когда формируется мочеполовая система плода. Очень редко гипоспадия фиксируется у младенцев женского пола.
Примерно на 8-й неделе беременности в процессе формирования канала уретры плода случается сбой. Задняя стенка дистальных отделов мочеиспускательного канала либо отсутствует, либо развивается неравномерно. В местах нехватки этих тканей формируется тяж из соединительной ткани, называемый хордой. Канал уретры выглядит сплющенным и расщепленным, а его наружное отверстие перемещается в проксимальную часть тела. У девочек происходит расщепление мочеиспускательного канала вдоль стенок влагалища, и уретра переносится в само влагалище.
Гипоспадия – самый распространенный дефект мочеиспускательного канала у мужчин . Сегодняшняя статистика называет цифру 1 случай на 150 новорожденных. Еще 40-50 лет назад статистика была иной – порок фиксировали в 4 раза реже. Примерно в 90-95% случаев аномалия имеет легкую форму, у остальных пациентов проявляется различными осложнениями.
ПРИЧИНЫ
Как и при всех врожденных аномалиях, трудно однозначно назвать причину, по которой происходит сбой в нормальном процессе внутриутробного развития внутренних органов человека. Нарушения развития начинаются в момент формирования половых органов плода. Соединительная ткань кавернозных тел полового члена распределяется неравномерно, сам будущий пенис развивается быстрее мочеиспускательного канала, что становится причиной его искривления.
Факторы риска развития гипоспадии:
КЛАССИФИКАЦИЯ
При гипоспадии констатируют не только нехватку внутренних участков канала уретры и стеноз существующих, но и смещение внешнего ее отверстия.
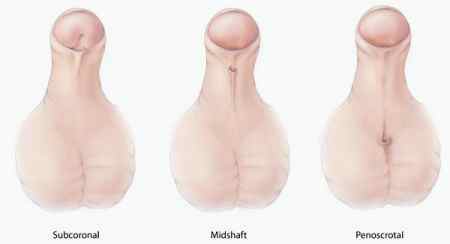
Локализация уретры определяет форму гипоспадии:

СИМПТОМЫ
Главный симптом гипоспадии – это не нормальное размещение наружного отверстия уретры на мужском пенисе, которая в разной степени смещена в проксимальную сторону.
Обычно при головчатой гипоспадии больные не имеют серьезных жалоб. Они возникают при более серьезных формах недуга, когда в силу своей недоразвитости канал уретры стенозирован, и струя мочи становится очень тонкой. Это вызывает дискомфорт при мочеиспускании и требует от человека значительного напряжения.
В зависимости от степени выраженности недуга, мужчина не может совершать мочеиспускания физиологичным для него способом, стоя. Он испытывает затруднения и вынужден загибать половой член вверх и в сторону, или делать это сидя, чтобы брызги не попадали на тело и одежду.
Пенис имеет искривление, обусловленное тяжестью формы недуга. Оно ярко проявляется в момент эрекции. Наблюдается дисплазия и нависание на головку крайней плоти. Взрослые пациенты испытывают сложности в интимной жизни – половой акт не полноценный, семяизвержение происходит вне влагалища . Иногда половая жизнь вовсе не осуществима, пенис имеет практически зачаточное состояние.
У женщин гипоспадия характеризуется расположением наружного отверстия уретры внутри влагалища.
ДИАГНОСТИКА
 Диагностика гипоспадии осуществляется в первые минуты жизни ребенка, на осмотре младенца неонатологом. При этом у 70% детей диагностируется головчатая и венечная форма гипоспадии. В дальнейшем требуется наблюдение у эндокринолога, уролога, гинеколога.
Диагностика гипоспадии осуществляется в первые минуты жизни ребенка, на осмотре младенца неонатологом. При этом у 70% детей диагностируется головчатая и венечная форма гипоспадии. В дальнейшем требуется наблюдение у эндокринолога, уролога, гинеколога.
На первичном осмотре обследуется строение наружных половых органов ребенка. А именно физиологическое размещение, форма и размер наружного отверстия мочеиспускательного канала, а также возможная кривизна пениса.
При выявлении недостатка выясняется форма гипоспадии, степень стеноза уретры, особенности нарушения мочеиспускания. Назначают ряд дополнительных процедур и анализов для выявления всех нюансов гипоспадии.
Исследования при выявлении гипоспадии:
Самые сложные для диагностики те варианты гипоспадии, при которых не обнаруживаются тестикулы в мошонке. В таких случаях встает вопрос об установлении точного пола ребенка.
ЛЕЧЕНИЕ
Гипоспадия лечится только оперативным путем . Это вмешательство носит характер реконструктивно-пластического. Чаще всего головчатые формы гипоспадии не оперируют вообще. Операцию по ее устранению назначают в случае, если возможная польза операции значительно превосходит риски ее проведения, и если существует реальный дискомфорт при мочеиспускании.
Современная медицина предписывает проведение первой операции ребенку в возрасте 6-12 месяцев. Именно в этом возрасте существует минимальная разница в соотношении длины и ширины полового члена и гораздо быстрее проходят процессы послеоперационного восстановления пациента. Кроме того, в этот период дети не осознают происходящее, а значит, отсутствует психологическая травма, страх перед операцией и последующие комплексы из-за недостатка.
Основные задачи хирургов при оперировании гипоспадии:
Как правило, при головчатой, венечной и стволовой формах гипоспадии все обозначенные задачи решаются за одну операцию . Некоторые хирурги предпочитают проведение операции в 2 этапа для предотвращения возникновения свищей в уретре. Тогда при первой операции удаляют хорду на задней поверхности органа и устраняют кривизну пениса, а через полгода при повторной операции воссоздают канал уретры.
Что нужно знать про операцию:
ОСЛОЖНЕНИЯ
С внедрением новых методик проведения операции риск возникновения осложнений минимален и оставляет около 1-1,5%. К постоперационным осложнениям относятся риски развития свищей – язв в мочеиспускательном канале, стеноз уретры, деформация пениса, потеря чувствительности головки.
Если операция не проведена в младенчестве, то у взрослого мужчины может возникнуть ряд серьезных осложнений.
Не вылеченная гипоспадия вызывает такие проблемы:

ПРОФИЛАКТИКА
Гипоспадия – аномалия, обусловленная генетически. Как и все заболевания такой этиологии, гипоспадию практически невозможно предсказать и предотвратить . Единственное, что может предпринять беременная женщина – это постоянное наблюдение у врача-гинеколога . недопущение развития внутриутробных инфекций плода, ведение здорового образа жизни, отказ от курения, распития алкоголя, избегание стрессов и сведение к минимуму гормональных методов лечения.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Современные методики оперирования гипоспадии позволяют обойтись 1-2 этапами оперативного вмешательства. Чем младше ребенок, тем проще проходит операция, осложнения случаются крайне редко, всего в 1-1,5% случаев легких форм гипоспадии. Тогда как ранее оперировали детей только по достижению ими 12-14 лет, и требовалось до 18-20 операций по устранению гипоспадии. При этом осложнения случались в 65-70% случаев.
На сегодняшний день статистика кардинально иная – полное излечение и восстановление мочеполовой функции происходит у 95% пациентов, вовремя прошедших оперативное лечение.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Парафимоз – острая патология, при развитии которой происходит сужение крайней плоти полового члена мужчины, вследствие чего развивается защемление головки члена.
Гипоспадия
Гипоспадия
Гипоспадия - врожденная аномалия развития полового члена и мочеиспускательного канала, сопровождающаяся дистопией меатуса на вентральную поверхность полового члена. Гипоспадия относится к числу наиболее частых пороков развития нижних мочевых путей у мужчин, уступающих по частоте только меатостенозу и фимозу. В детской урологии гипоспадия встречается с частотой 1 случай на 500-400 новорожденных мальчиков, составляя 1-4 % среди всей урологической патологии. В отличие от мужской гипоспадии, женская гипоспадия считается чрезвычайно редкой патологией, находящейся на стыке урологии и гинекологии. В рамках настоящего обзора будут рассмотрены различные формы гипоспадии у мальчиков.
Причины гипоспадии
Известно, что формирование гипоспадии обусловлено нарушением эмбриогенеза на 7-14 неделе беременности, а именно отклонением нормального протекания процессов дифференциации зачаткового эпителия и замыкания уретрального желоба. Среди факторов, вызывающих такие нарушения называются эндокринные расстройства у беременной, воздействие на плод алкоголя, токсических лекарственных и химических веществ, ранние токсикозы беременности и др.
Согласно проведенным исследованиям, наиболее частое формирование гипоспадии наблюдается у детей, зачатых методом ЭКО. поскольку такая беременность чаще протекает с осложнениями. Нередко гипоспадия является компонентом хромосомных заболеваний (синдрома Эдвардса. синдрома Патау. синдрома «кошачьего крика» ). Семейные случаи гипоспадии встречаются в 10-20% случаев.
Классификация гипоспадии
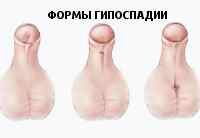
С учетом степени недоразвития мочеиспускательного канала различают следующие формы гипоспадии:
Кроме названных форм, встречается так называемая «гипоспадия без гипоспадии» (гипоспадия по типу хорды), при которой имеется деформация кавернозных тел полового члена при правильном расположении наружного отверстия уретры.
Головчатая и венечная формы относятся к передней гипоспадии стволовая – к средней мошоночная и промежностная – к задней. Различные формы гипоспадии могут сочетаться с искривлением полового члена (вентральным, латеральным, дорсальным, ротационным) и обструктивным типом мочеиспускания.
Симптомы гипоспадии
Головчатая форма гипоспадии встречается в 75% случаев и является самой легкой и наиболее частой формой порока. Наружное отверстие уретры расположено низко, обычно сужено (меатостеноз), что затрудняет мочеиспускание. Может отмечаться искривление полового члена, усиливающееся с началом половой жизни
Венечная форма гипоспадии сопровождается нарушением мочеиспускания и выраженным искривлением полового члена. Моча выделяется тонкой струйкой, с усилиями ребенок постоянно мочится себе на ноги, что заставляет его во время мочеиспускания приподнимать пенис вверх.
Стволовая форма гипоспадии может иметь несколько вариантов, поскольку меатус может быть расположен на разных уровнях задней поверхности полового члена. Мочеиспускание по мужскому типу (стоя) сильно затруднено: дети вынуждены мочиться сидя или подтягивая половой член вверх, к животу. Значительно выражена деформация полового члена, отмечается болезненность эрекций. Половая жизнь при данной форме гипоспадии возможна, однако, если наружное отверстие уретры расположено ближе к основанию пениса, то при эякуляции сперма не попадает во влагалище.
Мошоночная форма гипоспадии является наиболее тяжелым проявлением патологии. Наружное отверстие уретры открывается на мошонке, расщепляя ее на 2 части. Половой член резко недоразвит и искривлен, напоминает гипертрофированный клитор мошонка похожа по виду на большие половые губы. При рождении мальчики с данной формой гипоспадии могут быть приняты за девочек с адреногенитальным синдромом. Мочеиспускание при мошоночной форме гипоспадии может осуществляться только сидя вследствие недоразвития и деформации пениса половая жизнь становится невозможной. Раздражение кожи мошонки мочой вызывает покраснение и воспаление.
Промежностная форма гипоспадии характеризуется расположением меатуса позади мошонки. У больных определяется малый половой член. расщепление мошонки, что нередко затрудняет определение половой принадлежности ребенка. Промежностная и мошоночная формы гипоспадии чаще, чем другие, сочетаются с крипторхизмом. паховой грыжей. водянкой оболочек яичка .
При гипоспадии по типу хорды имеет место короткая недоразвитая уретра, взывающая искривление полового члена книзу. Меатус при этом расположен правильно. При эрекции пенис выгибается в форме лука, что сопровождается болезненностью, затрудняет или делает невозможным половой акт.
Диагностика гипоспадии
Внимательный осмотр новорожденного неонатологом позволяет диагностировать гипоспадию практически сразу после рождения. Для правильного определения пола новорожденным с аномалиями половых органов необходимо проведение УЗИ органов малого таза. в некоторых случаях – определение кариотипа. Поскольку гипоспадия может сопровождать более 100 генетических синдромов, ребенку необходима консультация генетика .
Дальнейшее обследование и наблюдение ребенка с гипоспадией осуществляется детскими урологами. детскими эндокринологами. детскими гинекологами. При осмотре пациента с гипоспадией обращается внимание на расположение наружного отверстия уретры, его размер и форму выясняется характер и степень нарушения мочеиспускания, наличие искривления полового члена при эрекции, особенности полового акта.
Так как гипоспадия часто сочетается с другими пороками развития мочевыводящей системы (пузырно-мочеточниковым рефлюксом, гидронефрозом и др.), детям показано УЗИ почек и УЗИ мочевого пузыря. При обследовании ребенка с гипоспадией может потребоваться проведение специальных исследований: уретроскопии. уретрографии. урофлоуметрии. МРТ органов малого таза .
Лечение гипоспадии
Лечение гипоспадии представляет сложную задачу урологии и пластической хирургии. преследующую цели восстановления функциональной полноценности полового члена и устранения косметического дефекта. При этом предпочтение отдается ранним срокам оперативного вмешательства (1-3 года.). В настоящее время используется большое количество одноэтапных и поэтапных хирургических методик коррекции гипоспадии.
При незначительной дистопии меатуса с меатостенозом можно ограничиться выполнением меатотомии в других случаях показано проведение пластики уретры с использованием местных лоскутов и свободных трансплантатов. Основными этапами операции при гипоспадии служат коррекция искривления полового члена. воссоздание отсутствующего отдела уретры (уретропластика) и нормально расположенного меатуса (меатопластика). При крипторхизме одновременно выполняется низведение яичка в мошонку.
В послеоперационном периоде отведение мочи проводится посредством катетеризации мочевого пузыря или наложения цистостомы в течение 7-14 дней. При необходимости после удаления катетера проводится бужирование уретры .
Прогноз при гипоспадии
Хирургическое лечение гипоспадии позволяет достичь хороших функциональных и косметических результатов в 75%-95% случаев. Ранняя коррекция гипоспадии обеспечивает восстановление нормального характера мочеиспускания, полноценное развитие полового члена, исключение травмирования психики ребенка.
Осложнениями оперативной коррекции гипоспадии могут служить стриктуры уретры. дивертикул мочеиспускательного канала. свищ уретры, потеря чувствительности головки пениса. Осложнения чаще возникают при проксимальных формах гипоспадии (мошоночной, промежностной).
Дети, перенесшие оперативную коррекцию гипоспадии, наблюдаются детским урологом до завершения роста полового члена. В это время у детей и подростков необходимо следить за характером мочеиспускания, формой струи мочи и эрекцией.
Гипоспадия - лечение в Москве
Все что нужно знать о гипоспадии у детей
В зависимости от расположения отверстия мочевыводящего канала, гипоспадию принято делить на:
Гипоспадия полового члена у детей в свою очередь делится на следующие формы :
 При головчатой гипоспадии отверстие мочеиспускательного канала открывается немного ниже того мета, где оно должно быть в норме.
При головчатой гипоспадии отверстие мочеиспускательного канала открывается немного ниже того мета, где оно должно быть в норме.
При этой форме патологии мальчики, как правило, не испытывают никаких неудобств при мочеиспускании, а пенис почти не искривляется.
В большинстве случаев оперативное лечение не применяется . К пластике прибегают только в том случае, если наружное отверстие уретры сужено.
Стоит заметить, что у мальчиков с головчатой формой гипоспадии повышен риск возникновения специфических форм уретрита или остроконечных кондилом . Некоторые пациенты отмечали нарушение акта мочеиспускания, уменьшение струи мочи или разбрызгивание, некоторым приходится осуществлять мочеиспускание по женскому типу (сидя на корточках).
Естественно, что подобные неудобства могут негативно сказаться на психическом состоянии мальчика . Такие дети, обычно, замкнуты, вынужденно отчужденны от сверстников. Приходя в клинику, они сторонятся других пациентов и предпочитают обсуждать свою проблему наедине с врачом.
Если говорить о ребенке в первые его годы жизни, то он ни чем не отличается от своих сверстников и может выглядеть абсолютно здоровым.
В подростковом возрасте, при половом созревании у мальчиков в некоторых случаях могут возникать проблемы с эрекцией, а также может проявляться неполнота сексуальных ощущений.
Какой возраст оптимален для оперативного лечения?
 Специалисты считают, что дети в возрасте от шести до восемнадцати месяцев лучше всего переносят эту операцию и ее последствия. Так же это препятствует развитию необратимых изменений в пещеристых телах полового члена и не влияет на его дальнейшее развитие.
Специалисты считают, что дети в возрасте от шести до восемнадцати месяцев лучше всего переносят эту операцию и ее последствия. Так же это препятствует развитию необратимых изменений в пещеристых телах полового члена и не влияет на его дальнейшее развитие.
Дети, которые были прооперированы в возрасте до трех лет, не помнили о хирургическом вмешательстве.
Методы диагностики гипоспадии
Постановка диагноза на гипоспадию не вызывает особых трудностей. Диагноз ставится на основе первичного осмотра, а для уточнения выявления сужения отверстия уретры применяют метод урофлоуметрии . то есть измерения объемной скорости мочеиспускания.
Если устанавливается снижение скорости мочеиспускания, необходимо провести полное диагностическое обследование мочевой системы, так как нарушение оттока мочи может привести к развитию сопутствующих аномалий в мочеполовой системе.
У многих родителей возникает вопрос: Нужно ли оперировать ребенка с головчатой гипоспадией? Ведь при этой патологии симптомы заболевания почти не проявляются. Специалисты считают, что при любой форме гипоспадии стоит проводить лечение, даже при головчатой.
Зарегистрировано множество случае, когда к урологам обращались не прооперированные пациенты с этой формой гипоспадии с жалобами на неспецифический уретрит.
Для лечения гипоспадии применяется только оперативное вмешательство по типу реконструктивно-пластическогй операции .
Его методы достаточно разнообразны. Они могут проходит в один или несколько этапов, в зависимости от тяжести патологии.
Например, для лечения головчатой, венечной и стволовой гипоспадий у детей, применяются одноэтапные операции. Сегодня можно с уверенностью сказать, что проблема лечения гипоспадий полностью решена.
- Устранение деформации пещеристых тел.
- Создание отсутствующего отдела уретры. Она должна будет расти по мере роста полового члена в процессе взросления ребенка.
- Наружное отверстие уретры должно открываться на верхушке головки и быть продольно направленным, чтобы струя мочи не разбрызгивалась и была прямой.
- Максимально сгладить все косметические дефекты, чтобы предотвратить образование у пациента психоэмоциональных комплексов и отклонений.
На успешное течение послеоперационного периода оказывают влияние:
На что стоит обращать внимание при выборе клиники и хирурга?
Хотите узнать, как проводить лечение астенозооспермии народными средствами? Тогда вам сюда .
Выбор специалиста и клиники, где будет проводиться лечение ребенка — самый сложный. Ведь не будучи специалистами в данной области, сложно объективно оценить мастерство и профессионализм врача, и техническое обеспечение клиники.
Известно множество случаев неудачной пластики, которые требуют последующей многоэтапной коррекции .
На какие же моменты следует обращать внимание при выборе медицинского учреждения и хирурга?
 Во-первых . стоит обращать внимание не на заявления самого врача, а на отзывы его пациентов. Их в большом количестве можно встретить на форумах и в блогах в интернете.
Во-первых . стоит обращать внимание не на заявления самого врача, а на отзывы его пациентов. Их в большом количестве можно встретить на форумах и в блогах в интернете.
Во-вторых . самый известный и именитый хирург не всегда является лучшим в своем деле (это утверждение, в основном, правдиво для стран постсоветского пространства).
Вполне возможно, что более молодой и менее известный врач, постоянно посещающий конференции и семинары по своей специальности, может оказаться более квалифицированным и умелым специалистом.
В-третьих . результаты лечения во многом зависят от качества послеоперационного ухода. Стоит обращать внимание на техническое обеспечение клиник и квалификацию среднего и младшего персонала учреждения.
Гипоспадия — широко распространенная патология и методы ее лечения и коррекции постоянно развиваются и дополняются.
Для лечения гипоспадии прибегают к хирургической операции. Оптимальный возраст для ее проведения — от 6 месяцев до 3 лет.
Даже после успешно проведенного лечения пациент должен находиться на долгосрочном наблюдении у врача-уролога до наступления пубертратного периода для своевременного обнаружения дефектов развития полового члена и их устранения.
Гипоспадия у детей
Гипоспадией называют врожденную аномалию мочеиспускательного канала (МК). Это достаточно распространенный врожденный порок, он отмечается у 3 детей на 1000 новорожденных, и отмечается рост этой патологии. Дефект представляет собой отсутствие задней стенки уретры или МК. Преобладает эта патология у мальчиков, у девочек встречается крайне редко.
Причины
Причины развития этого порока у детей до конца не установлены. Специалисты считают, что к нему могут привести:
Генетические нарушения могут стать причиной патологии
дефект развития наблюдается в нескольких поколениях)
Симптомы
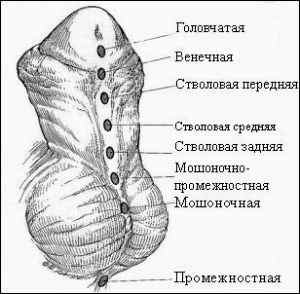
В норме наружное отверстие МК располагается на верхушке головки пениса, а при гипоспадии оно может обнаруживаться на нижней поверхности пениса, в области ствола его, в области венечной борозды, на мошонке или в области промежности. В зависимости от этого различают такие формы заболевания:
У девочек при такой патологии отверстие МК находится во влагалище.
Головочная форма (наиболее легкая) встречается в 75% случаев. Промежностная и мошоночная формы относятся к тяжелым порокам развития. При любой форме отмечается искривление (в разной степени выраженности) полового члена. Это связано с несоответствием укороченной длины МК и нормальной длины кавернозных тел полового члена.

Гипоспадию определяют еще в раннем детстве
Одним из постоянных симптомов порока является также дисплазия крайней плоти: она может быть расщеплена или расположена сверху пениса, нависая в виде «капюшона».
Гипоспадия может быть самостоятельной аномалией развития, а может сочетаться с другими, более тяжелыми врожденными дефектами (и не только мочеполовой системы). Изолированный порок выражается более легкими формами («гипоспадия без гипоспадии», головочная форма).
Часто встречается сочетание тяжелой формы гипоспадии и женского или мужского пседогермафродитизма, при котором внутренние половые органы одного пола, а наружные – противоположного. Могут встречаться и другие нарушения мочеполовой системы: пузырно-мочеточниковый рефлюкс, крипторхизм. урогенитальный рефлюкс, гидронефроз и др.
При головчатой форме аномалии крайняя плоть недоразвита. Отверстие уретры (часто суженное) находится на головке пениса, несколько не доходя до верхушки ее. Искривление кавернозных тел полового члена выражено незначительно. Родители ребенка жалуются на измененный вид пениса и выделение мочи тонкой струей.
Для лечения гипоспадии обратитесь к урологу
Для венечной формы порока характерно расположение наружного суженного отверстия МК в области венечной борозды. Крайняя плоть провисает в виде «капюшона». Струя мочи направлена под углом к искривленному пенису.
При стволовой форме уретра открывается на разном уровне стволовой части значительно искривленного пениса. Для мочеиспускании стоя ребенку приходится оттягивать половой член к животу.
При мошоночной или члено-мошоночной аномалии отверстие МК располагается на мошонке или между стволом полового члена и мошонкой. Искривление пениса резко выражено, в некоторых случаях отмечается атипичное его расположение. Мочеиспускание возможно только в положении сидя. У наружных половых органов значительное сходство с большими половыми губами и увеличенным клитором.
Промежностная форма порока развития имеет такие проявления: отверстие уретры располагается на промежности, имеется расщепление мошонки и резко выраженное искривление пениса. Строение наружных половых органов смешанное.
Мочеиспускание возможно в сидячем положении. В этих случаях для диагностики проводят генетическое обследование, необходима консультация эндокринолога.
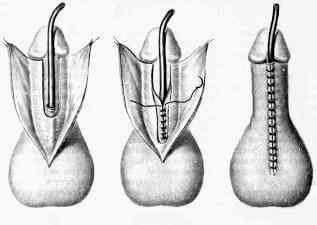
Метод пластики по Дюплею
В некоторых случаях врожденный дефект заключается лишь в более короткой длине МК, а наружное его отверстие нормально расположено. Такую форму заболевания называют «гипоспадия без гипоспадии».
При этой форме также выявляется деформация полового члена, причиной которой является не только недоразвитая уретра, но и дисплазия кожи с наличием соединительно-тканного тяжа вдоль МК.
Диагностика
Диагноз обычно ставят в родильном отделении после осмотра младенца. При тяжелых пороках развития важно определить пол новорожденного. Истинный гермафродитизм характеризуется наличием и яичников, и яичек.

Аномалии развития встречаются и у девочек
Женский псевдогермафродитизм проявляется резко увеличенным клитором у девочки. Иногда он имеет крайнюю плоть, переходящую на малые половые губы. Вход во влагалище нормальный, имеются малые половые губы.
В случае же женской гипоспадии малые половые губы практически отсутствуют, влагалище недоразвитое. Вход во влагалище и наружное отверстие МК покрывает толстая слизистая оболочка.
Проявлениями мужского псевдогермафродитизма являются: неопущение обоих яичек, недоразвитие полового члена, гипоспадия и незаросшая мошонка.
Лечение
Гипоспадию лечат только хирургическим путем, и желательно в раннем возрасте: от 6 мес. до 1,5-2 лет. Оперативное лечение, проведенное в таком возрасте, даст возможность кавернозным телам в последующем нормально развиваться. В противном случае дальнейшее неправильное развитие пениса вызовет нарушение половой жизни в будущем.
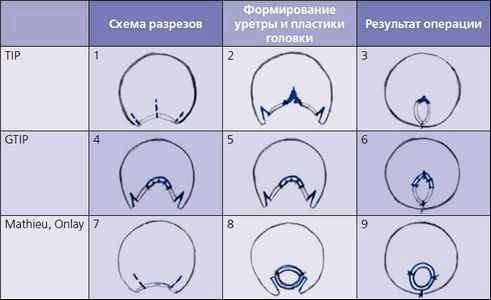
Сравнение трех типов операций
Успех операции зависит от профессионального уровня хирурга. Согласно статистике, успешными являются 90-95% операций.
При легкой форме проводится только одна операция. При более сложных формах гипоспадии проводятся реконструктивно-пластические операции в несколько этапов. Суженный наружный отдел атипично расположенного МК, нарушающий мочеиспускание, является абсолютным показанием для оперативного лечения.
Патологию лечат оперативным путем
Основные цели операций при гипоспадии:
Первый этап операции ставит целью закрытие кожного дефекта и формирование недостающего участка уретры с помощью лоскута из кожи мошонки или крайней плоти.
Второй этап оперативного лечения проводится в дошкольном возрасте (в 4-6 лет). По ходу этой операции проводят пластику уретры с диаметром не менее 6 мм, чтобы дефект уретры не препятствовал росту пениса, для создания условий нормального мочеиспускания.
Второй этап операции — в дошкольном возрасте
При выявлении сочетанной врожденной патологии в мочевыделительной системе (например, пузырно-мочеточниковый рефлюкс) вначале проводят коррекцию верхних и нижних мочевых путей, а затем проводят операцию по поводу гипоспадии.
При выявлении «гипоспадии без гипоспадии» во время первой операции производят иссечение фиброзных тяжей в уретре, чтобы выпрямить кавернозные тела пениса. Второй этап операции – выполнение пластики МК (как при других формах гипоспадии).
После проведенного хирургического лечения пациенты находятся под наблюдением вплоть до периода полового созревания. Успешно выполненные операции не оказывают влияния на половую функцию пациента в будущем и обеспечивают его психосоциальную адаптацию.
Резюме для родителей
При выявлении гипоспадии после рождения малыша не следует поддаваться панике. Необходимо провести полное обследование ребенка для выявления возможной сочетанной патологии.
После точного установления диагноза в раннем детском возрасте проводится оперативное лечение (в один или несколько этапов). У детей не остается даже воспоминаний о проведенной операции, и они развиваются наравне со сверстниками.
К какому врачу обратиться
Гипоспадию обычно обнаруживает неонатолог в роддоме или педиатр. Требуется консультация хирурга или пластического хирурга. У девочек обязательна консультация гинеколога. Показан осмотр уролога. При тяжелых пороках развития, когда затруднено даже определение пола родившегося ребенка, проводится консультация генетика и эндокринолога.
Смотрите также:
 Педикулез у детей, чем лечить: обзор средств от вшей Педикулез - завшивленность, может возникать в детских коллективах. В статье говорится о причинах, проявлениях, диагностике, осложнениях заболевания. Лечение проводят дома, ребенок [&hellip]
Педикулез у детей, чем лечить: обзор средств от вшей Педикулез - завшивленность, может возникать в детских коллективах. В статье говорится о причинах, проявлениях, диагностике, осложнениях заболевания. Лечение проводят дома, ребенок [&hellip] Чесотка у детей: симптомы и лечение Чесотка - заразная болезнь кожи. В статье рассказывается, почему она возникает, какие условия благоприятны для этого. Подробно описаны симптомы как у грудных малышей, так и у детей [&hellip]
Чесотка у детей: симптомы и лечение Чесотка - заразная болезнь кожи. В статье рассказывается, почему она возникает, какие условия благоприятны для этого. Подробно описаны симптомы как у грудных малышей, так и у детей [&hellip] Энтеробиоз: симптомы и лечение Энтеробиоз вызывается острицами и проявляется анальным зудом, болью в животе, ухудшением работы нервной системы из-за нарушения сна. Диагностика включает исследование соскоба с анальной [&hellip]
Энтеробиоз: симптомы и лечение Энтеробиоз вызывается острицами и проявляется анальным зудом, болью в животе, ухудшением работы нервной системы из-за нарушения сна. Диагностика включает исследование соскоба с анальной [&hellip] Противогрибковые препараты для детей – обзор средств В статье перечислены частые грибковые заболевания, возникающие у детей. Рассказано о классификации противогрибковых препаратов. Рассмотрены средства для местного применения и системные [&hellip]
Противогрибковые препараты для детей – обзор средств В статье перечислены частые грибковые заболевания, возникающие у детей. Рассказано о классификации противогрибковых препаратов. Рассмотрены средства для местного применения и системные [&hellip] Геморрагические диатезы у детей Геморрагические диатезы проявляются повышенной кровоточивостью, кровоизлияниями на коже, в полости суставов, внутренние органы, носовыми, желудочно-кишечными кровотечениями. В статье [&hellip]
Геморрагические диатезы у детей Геморрагические диатезы проявляются повышенной кровоточивостью, кровоизлияниями на коже, в полости суставов, внутренние органы, носовыми, желудочно-кишечными кровотечениями. В статье [&hellip]Помоги детям
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением