Хроническая диарея у ребенка 2 5 года
Детки
Диарея у грудничка
 Изменение стула грудного ребенка всегда вызывает тревогу у его родителей. Одним из наиболее частых нарушений такого рода является понос, или диарея. Что может быть причиной этого состояния и чем помочь малышу?
Изменение стула грудного ребенка всегда вызывает тревогу у его родителей. Одним из наиболее частых нарушений такого рода является понос, или диарея. Что может быть причиной этого состояния и чем помочь малышу?
Норма и патология
Понос, или диарея (от греческого diarrheo - «истекаю»), представляет собой учащенное и обильное опорожнение кишечника жидкими фекальными массами.
Для того чтобы понять, есть ли на самом деле диарея у малыша, необходимо знать некоторые физиологические особенности, характерные для детей грудного возраста.
Прежде всего, подчеркнем, что частота стула и его характер у детей до 1 года отличаются от таковых показателей у более старшей возрастной группы и, вдобавок ко всему, меняются на протяжении первого года жизни.
Стул новорожденного ребенка в первые 1-2 дня после рождения носит особое название - меконий. Под этим термином понимают все содержимое кишечника малыша, накопившееся перед родами, до первого прикладывания младенца к груди. Меконий представляет собой густую, вязкую массу темно-оливкового цвета без запаха.
В норме он отходит в течение 12-48 часов после рождения ребенка. Затем наблюдается переходный стул чуть более жидкой консистенции зеленовато-желтого цвета, а с 5-го дня жизни - обычные испражнения.
Вид и количество испражнений у детей первого года жизни значительно зависят от характера питания. При грудном вскармливании кал имеет вид жидкой сметаны золотисто-желтого цвета с кисловатым запахом. При искусственном вскармливании каловые массы обычно более густые, замазкообразной консистенции, светло-желтого цвета, часто с неприятным запахом. Число испражнений в течение первого полугодия жизни у детей, находящихся на грудном вскармливании, достигает 7 раз в день, в то время как у «искусственников» -3-4 раз в сутки. Во втором полугодии жизни количество испражнений постепенно снижается до 3-4 при естественном вскармливании и до 1-2 - при вскармливании смесью. При этом консистенция фекалий становится все более густой, а цвет и запах во многом зависят от характера получаемого прикорма.
Следует отметить, что на протяжении первого года жизни, особенно в первые несколько месяцев после рождения, отхождение стула у ребенка может происходить рефлекторно во время сосания, что является абсолютной нормой.
Патологический жидкий стул у грудного ребенка можно заподозрить при увеличении частоты испражнений свыше физиологической нормы, изменении нормальной консистенции и цвета фекалий, появлении в стуле патологических примесей, таких как слизь, гной, кровь.
Диарея считается острой, если она возникает неожиданно и прекращается в течение 1-2 недель. Хроническая диарея продолжается более 2 недель.
Механизмов развития диареи несколько. В одних случаях пища слишком быстро проходит по кишечнику из-за усиления его перистальтики - волнообразного сокращения стенок. В других происходит увеличение объема фекалий вследствие нарушения всасывания в толстом кишечнике воды и электролитов - веществ, которые в растворе частично или полностью состоят из заряженных частиц - ионов. Диарея также может начаться из-за патологически усиленной секреции жидкости в просвет кишки.
Частое возникновение расстройств пищеварения, в том числе диареи, у ребенка грудного возраста обусловлено:
Причины диареи у грудных детей
Алиментарный, или пищевой, фактор является частой причиной диареи детей грудного возраста. Диарея возникает при перегрузке незрелой пищеварительной системы ребенка повышенным объемом питания, избыточным количеством поступающих пищевых веществ или их диспропорциональном соотношении в рационе крохи.
У детей, находящихся на грудном вскармливании, причиной кишечных расстройств, в том числе диареи, часто становятся следующие продукты, употребляемые кормящей матерью:
Другой причиной является получение ребенком слишком больших, не соответствующих возрасту, объемов питания. Грубым нарушением является вскармливание ребенка грудного возраста молоком домашних животных, которое сильно отличается по своему составу от материнского молока и является причиной диспропорционального поступления в организм ребенка многих пищевых компонентов. Диспропорция возникает также при нарушении правил разведения молочной смеси, вскармливании малыша смесью, не соответствующей ему по возрасту и состоянию здоровья.
Причиной диареи у грудничка могут стать даже минимальные изменения в питании: переход на новую молочную смесь, употребление другой по составу воды - например, при смене региона проживания. Еще одна распространенная причина - не соответствующие возрасту ребенка продукты прикорма и нарушение основных правил их введения - постепенности, последовательности и т.д. Следует помнить, что понос может быть эквивалентом аллергической реакции на продукты, например рыбу, куриные яйца и др. и свидетельствовать о пищевой непереносимости.
Обычно диарея при кратковременном нарушении вскармливания младенца не приводит к тяжелым последствиям и при устранении причин быстро излечивается.
Это состояние развивается в результате снижения или полного отсутствия фермента лактазы в тонкой кишке. Различают первичную лактазную недостаточность, связанную с врожденной ферментативной недостаточностью, и вторичную, которая развивается вследствие повреждения клеток слизистой оболочки кишки на фоне инфекционного и аллергического воспаления, атрофии, или истончения, слизистой оболочки.
Клинические симптомы первичной лактазной недостаточности - метеоризм, колики, диарея, беспокойство малыша во время кормления и сразу после него. Они появляются у ребенка обычно на 3-6-й неделе жизни, что, по-видимому, связано с нарастанием употребляемого объема молока или молочной смеси. Стул при лактазной недостаточности водянистый, пенистый, может иметь зеленоватый оттенок, с кислым запахом. Важным симптомом является низкая прибавка веса или даже похудание.
При вторичной лактазной недостаточности стул часто окрашен в зеленый цвет, содержит слизь и непереваренную пищу.
Подтвердить лактазную недостаточность можно, сдав анализы. В любом случае, обнаружив вышеперечисленные симптомы, необходимо обратиться к педиатру, который после обследования назначит адекватную терапию. Важно уяснить, что лактазная недостаточность - не повод отказываться от кормления ребенка грудью или переходить на смешанное вскармливание. Тем более что с возрастом по мере созревания пищеварительной системы проявления лактазной недостаточности часто пропадают. Для детей, находящихся на искусственном вскармливании, существуют специальные лечебные молочные смеси.
Острая кишечная инфекция провоцируется болезнетворными бактериями, вирусами, простейшими. Пищевая токсикоинфекция отличается от острой кишечной инфекции тем, что заболевание вызывают не сами бактерии, а их токсины. Попадание возбудителей болезни и продуктов их жизнедеятельности в организм ребенка происходит при несоблюдении правил гигиены и ухода за младенцем, при нарушении элементарных правил гигиены матери и других лиц, контактирующих с малышом, при употреблении в пищу недоброкачественных продуктов, например детского питания с истекшим сроком годности или длительно хранившегося после вскрытия упаковки. Также частой причиной диареи у детей грудного и раннего возраста становится вирусная инфекция - ротавирусная, аденовирусная и др. которая передается воздушно-капельным путем при посещении мест скопления людей, а также при заболевании кого-то из домочадцев.
Основными проявлениями кишечных инфекций являются рвота, понос, повышение температуры тела (это происходит не всегда), боли в животе. Могут отмечаться слабость, вялость, потеря аппетита, в некоторых случаях на теле появляется сыпь. Самым серьезным осложнением кишечных инфекций является обезвоживание организма вследствие потери жидкости и электролитов.
Характер диареи при кишечных инфекциях может быть различным. Водянистая диарея, которую еще называют секреторной, вызывается такими возбудителями, как ротавирус, сальмонелла, энтеропатогенная кишечная палочка, холерный вибрион и др. Для нее характерно поражение системы транспорта воды и электролитов в кишечной стенке, в результате чего жидкость не только не всасывается в кровь, но и, наоборот, выделяется, или секретируется, в просвет кишечника. Для водянистой диареи характерен частый обильный водянистый стул, нередко с зеленью.
При инвазивной, «кровянистой», диарее возбудители внедряются в слизистую оболочку кишечника и разрушают выстилающие ее клетки. При этом отмечаются частые и болезненные позывы на дефекацию, стул чаще отходит в небольшом объеме и содержит слизь, кровь. Возбудителями при такой диарее могут быть шигеллы, вызывающие дизентерию, сальмонеллы, энтероинвазивные кишечные палочки и др.
В своих крайних проявлениях данное состояние также сопровождается диареей. Особо здесь необходимо отметить понос, возникающий на фоне приема антибактериальных препаратов широкого спектра действия, когда происходит уничтожение не только болезнетворных микроорганизмов, но и значительной части нормальной микрофлоры кишечника и замещение ее анаэробными бактериями. При этом диарея проявляется частым и обильным водянистым стулом с развитием обезвоживания и интоксикации организма - болезненного состояния, обусловленного воздействием на организм микробных ядов - токсинов. В данном случае требуются немедленная отмена причинного препарата и назначение соответствующего лечения. Для профилактики дисбактериоза кишечника на фоне приема антибиотиков используют препараты для нормализации кишечной микрофлоры (пре- и пробиотики) параллельно с антибактериальной терапией и после нее.
Побочные эффекты лекарств. Диарея может быть побочным эффектом при приеме некоторых лекарственных средств. Вот далеко неполный перечень лекарств, назначение которых может вызывать разжижение стула: антибиотики, желчегонные, антацидные препараты, нестероидные противовоспалительные средства и др. Возникновение жидкого стула на фоне приема медикаментозных средств должно быть поводом для консультации с врачом с возможной отменой причинного препарата.
Возникновение диареи у ребенка грудного возраста требует безотлагательной консультации врача.
В случаях, когда помимо поноса у малыша имеют место повышение температуры тела свыше 38°С, выраженная слабость, сонливость если наблюдаются явления обезвоживания организма - сухость губ и языка, заостренные черты лица, «ввалившиеся» глазные яблоки, дряблость кожи если ребенок перестал мочиться - показана незамедлительная госпитализация малыша в стационар, куда вас доставит «скорая помощь».
При невозможности быстро получить квалифицированную медицинскую помощь - на даче, в дороге и т. п. - в первую очередь необходимо проводить мероприятия по предотвращению обезвоживания организма, которое в грудном возрасте при диарее может развиваться очень быстро и становиться причиной шокового состояния и гибели ребенка. Регидратацию, или восполнение жидкости, лучше проводить стандартными солевыми растворами ГАСТРОЛИТ, ОРАЛИТ, РЕГИДРОН, которые желательно всегда иметь в домашней аптечке. При отсутствии готовых препаратов регидрационный раствор можно приготовить самостоятельно. Для этого в 1 л питьевой воды растворяют 1-2 ст. ложки сахара, 1/2 ч. ложки соли и 1/2 ч. ложки питьевой соды.
Если диарея началась недавно и признаки дегидратации не успели развиться, солевые растворы дают ребенку из расчета ю мл/кг массы тела после каждого эпизода жидкого стула или рвоты. Если же симптомы дегидратации уже налицо, количество вводимой жидкости увеличивают до 50-100 мл/кг в течение 6 часов с последующим восполнением жидкости из расчета ю мл/кг массы тела после каждого эпизода жидкого стула или рвоты. Следует помнить, что выпаивание крохи должно проводиться минимальными порциями растворов (1 чайная - 1 столовая ложка раз в 10-15 минут), так как больший объем одномоментно введенной жидкости может провоцировать рвоту.
При повышении температуры тела выше з8,5°С ребенку необходимо дать жаропонижающее средство на основе ПАРАЦЕТАМОЛА - ПАНАДОЛ, КАЛПОЛ, ЭФФЕРАЛГАН - через рот. Использование свечей нецелесообразно, учитывая частый жидкий стул. Если у ребенка в прошлом отмечались судороги, если он страдает хроническими или врожденными заболеваниями сердечно-сосудистой и легочной систем или если малышу не исполнилось 3 месяцев, жаропонижающее средство следует дать уже при температуре з8°С.
Для выведения токсинов из желудочно-кишечного тракта и закрепления стула малышу дают сорбенты - СМЕКТУ, НЕОСМЕКТИН, ДИОСМЕКТИД. Один пакетик препарата (3 г) растворяют в 50 мл питьевой воды и выпаивают кроху небольшими порциями в течение дня.
Следует также отметить, что ребенка с диареей необходимо подмывать после каждого стула во избежание раздражения кожи.
Источник: Журнал 9 Месяцев
Понос у ребенка 4 года, 5 лет, что делать? Лечение поноса у детей 4-5 лет
 Понос, или используя медицинский термин, диарея – это однократное или многократное опорожнение кишечника жидкими каловыми массами.
Понос, или используя медицинский термин, диарея – это однократное или многократное опорожнение кишечника жидкими каловыми массами.
Понос – это защитная реакция, направленная на удаление из организма вредных и опасных веществ, болезнетворных микробов и веществ.
Не стоит паниковать, если у ребёнка единичный случай жидкого стула, просто следует проанализировать причинно-следственные связи между приёмом определённой пищи и жидким стулом.
Диарея у детей бывает трех видов:
- Инфекционная. Возникает при попадании в организм инфекции или вируса. Как правило, это происходит из-за проникновения кишечной палочки в результате употребления ребенком немытых продуктов.
- Хроническая. Провоцируется раздражением кишечника. Длительность этого вида диареи может наблюдаться больше трех недель. Хронический понос может свидетельствовать о развитии в организме малыша серьезного заболевания. В этом случае родители должны незамедлительно обратиться к специалисту.
- Острая. Источник возникновения достаточно различен. Это может быть результат как воспалительного процесса, инфекций, так и приема медицинских препаратов. Особое внимание следует обратить на наличие крови в кале, так как этот симптом является первым признаком болезни Крона или язвенного колита.
Как проявляется?
Диарея у детей может иметь разный характер проявления. Испражнения наблюдаются как водянистые, так и кашицеобразные, с различной частотой опорожнения.
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке. Очень важно полностью возместить ребенку тот объем жидкости, который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие. Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/ 3-2 /3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата мезим-форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин). Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом.
Солевые растворы для питья можно приготовить и в домашних условиях. Для этого к 1 литру кипяченой теплой воды добавить по половине чайной ложки соли и пищевой соды и столовую ложку сахара.
Возможен и такой раствор для питья: на 1 литр теплой кипяченой воды добавить 0,5 ч. л. соли, размягченный до консистенции кашицы банан, 2 ст. л. сахара. Если у ребенка нет аллергии на цитрусовые, то вместо банана можно добавить сок из 2 грейпфрутов или апельсинов.
Питание при поносе у грудничков

Говоря о лечении, в первую очередь стоит обратить внимание, что применение сильнодействующих лекарств, крайне нежелательно, так как несформированный организм может от лечения пострадать сильнее, чем от самой болезни.
Прежде всего, запомните, что никаких медикаментозных средств давать ребенку без разрешения педиатра нельзя. Причем особенно опасными для детей могут быть такие препараты, как фуразолидон, бисептол, энтеросептол, а также биопрепараты и энтерофурил. Максимум, что вы можете дать своему ребенку – это жаропонижающее (если у него поднялась температура) или антигистаминный препарат (в случае, когда есть подозрение на аллергию).
Как определить это состояние у детей? Нужно следить за кожей и слизистыми оболочками (они сохнут, трескаются), глаза западают и обрамляются темными кругами, «втягивается» родничок на голове. Ребенок проявляет беспокойство, отказывается от еды, засыпает «на ходу».
Но самый верный признак – цвет и количество мочи: она становится концентрированной (темной), выделяется гораздо реже и в меньших объемах. Для подтверждения догадок родители могут провести тест «мокрых пеленок» — если количество мочеиспусканий меньше 10 в сутки, это косвенно может свидетельствовать об обезвоживании. Старшие детки при этом ходят в туалет реже 4-5 раз в течение дня.
 Потеря жидкости у грудных детей очень быстро достигает критических значений, поскольку их вес еще мал. Процесс ускоряют обильные срыгивания и рвота. Поэтому малышам показана госпитализация при первых же признаках обезвоживания.
Потеря жидкости у грудных детей очень быстро достигает критических значений, поскольку их вес еще мал. Процесс ускоряют обильные срыгивания и рвота. Поэтому малышам показана госпитализация при первых же признаках обезвоживания.
С поносом у ребенка происходит потеря солей. Дисбаланс солей в крови грозит нарушением электролитического обмена, а это уже риск грозных осложнений, вплоть до остановки сердцебиения.
Частые диареи также становятся причиной дефицита питательных веществ: ребенок худеет, плохо растет, вял и апатичен, у него развивается авитаминоз.
БИФИФОРМ БЕБИ выпускается в форме масляной суспензии, содержит активные лакто- и бифидобактерии, стрептококки ТН 4, витамины группы В, помогает кишечнику избавиться от условно-патогенных и патогенных бактерий. В результате этого нормализуется и восстанавливается работа желудка и кишечника. Показания к применению – диарея . в том числе после лечения антибиотиками, дисбактериоз кишечника.
БИФИФОРМ БЕБИ разрешен к применению с первых дней жизни малыша. Принимают препарат внутрь во время еды по 1 дозе 1 раз в день (отметка на пипетке соответствует 1 дозе) в течение 10 дней. Каждый раз перед применением флакон необходимо встряхнуть. Не рекомендуется прием препарата одновременно с антибиотиками, чтобы антибиотик не оказал губительное действие на полезные бактерии, содержащиеся в БИФИФОРМ БЕБИ.
Из побочных явлений редко встречаются аллергические реакции, тогда препарат отменяют. Противопоказан БИФИФОРМ БЕБИ только при индивидуальной непереносимости. Хранят препарат в сухом месте при температуре не выше 25°C, вскрытый флакон – не больше 14 дней. Во время хранения может появиться видимый осадок, но это не означает снижения полезных свойств лекарства.
Сходный по составу и действию препарат – БИФИФОРМ МАЛЫШ, отличие которого от предыдущего в том, что он не содержит термофильных стрептококков. Этот препарат разрешен с 1 года. Он выпускается в форме порошков и жевательных таблеток с апельсиново-малиновым вкусом. Принимают БИФИФОРМ МАЛЫШ внутрь независимо от еды. Порошок надо развести в прохладной воде температурой не выше 40°C. Детям с 1 года до 2 лет дают по 1–2 порошка 2–3 раза в день, с 2 лет – по 1–2 таблетки или 1–2 порошка 2–3 раза в день. В среднем достаточно курса 5 дней, но возможен и более длительный прием. Побочные эффекты и противопоказания такие же, как у препарата БИФИФОРМ БЕБИ.
БИФИДУМБАКТЕРИН в форме порошка содержит бифидобактерии, активированный уголь и лактозу. Его полезное действие обусловлено тем, что бифидобактерии восполняют дефицит микрофлоры кишечника, лактоза улучшает приживаемость их в кишечнике, а активированный уголь впитывает в себя токсины, газы и продукты распада.
Принимать БИФИДУМБАКТЕРИН можно с рождения во время лечения поноса (в том числе после антибиотиков), дисбактериоза, а также при заболеваниях кишечника, запорах, отравлениях. В зависимости от тяжести диареи используют обычные или повышенные дозы препарата. При нетяжелом поносе детям до 1 года дают по 1 пакетику 2–3 раза в день, старше 1 года по 1 пакетику 3–4 раза в день. Курс составляет 7–10 дней, при дисбактериозе до 14–21 дня. При более выраженных симптомах детям старше 1 года лучше повысить дозу – по 1 пакетику 5–6 раз в день, курсом до 3 дней, потом дозу снизить до обычной, принимать до 10–14 дней.
Препарат принимают внутрь за 20–30 минут до еды, грудным детям можно давать его сразу перед кормлением, размешав порошок в 30–40 мл прохладной воды, сцеженном молоке или смеси, не добиваясь полного растворения взвеси.
3 столовые ложки овсяной крупы отварить в 400 мл воды, настоять 1 час, пить по 100 мл 1-2 раза в день.
Чайную ложку недробленого риса залить 7 чашками холодной воды. Кипятить на медленном огне до полной готовности риса. Полученный отвар без риса давать ребенку при поносе в теплом виде по 1/3 чашки каждые 2 часа.
Плоды черемухи с давних пор применяются как вяжущее средство при поносе неинфекционной природы. Столовую ложку плодов заливают стаканом крутого кипятка и кипятят 20 минут, затем процеживают. Взрослым принимать по 1/4 стакана 2–3 раза в день.
Столовую ложку измельченных листьев и ветвей облепихи залить холодной водой, довести до кипения, кипятить 5 минут на слабом огне, настаивать 30 минут, процедить. Выпить за 1 прием, при необходимости повторить.
Подготовить составляющие в указанных количествах: листья ежевики – 2 части, соцветия календулы – 1 часть. Столовую ложку смеси заварить 1 стаканом кипятка, настоять, процедить. Принимать по 3 столовых ложки в день.
Столовую ложку зерен ячменя заварить 200 мл кипятка, настоять 5 часов, варить 10 минут, процедить. Отвар пить по 1 столовой ложке 4–5 раз в день.
2 чайные ложки листьев мяты перечной залить 200 мл кипятка, настоять, процедить. Настой выпить в течение дня в несколько приемов.
Рецепты Ванги от поноса
Заварить 2 столовые ложки ягод черники стаканом крутого кипятка. Пить в течение дня при поносе.
Смешать 20 граммов плодов черники и 30 граммов черемухи. Одну столовую ложку смеси залить одним стаканом кипящей воды, кипятить 20 минут на слабом огне, процедить. Принимать по полстакана три раза в день.
1 чайную ложку корня щавеля конского кипятить в пяти стаканах воды, затем процедить и остудить. Принимать по одной четверти стакана 2 – 3 раза в день.
Смешать 20 граммов корня алтея, 40 граммов плодов рябины. Одну столовую ложку этой смеси залить половиной литра кипятка. Настаивать один час, процедить. Пить по полстакана четыре раза в день.
Полстакана ягод калины залить половиной литра кипятка, варить 8 – 10 минут, процедить, добавить три столовые ложки меда, перемешать. Принимать по 100 миллилитров четыре раза в день до еды при поносе.
2 столовые ложки смеси листьев и ягод болотной клюквы залить двумя стаканами горячей воды, кипятить 10 минут на слабом огне, охладить, процедить. Пить отвар по полстакана четыре раза в день.
Стакан недробленого риса залить семью стаканами холодной воды. Кипятить на медленном огне до полной готовности риса. Полученный отвар без риса давать детям при поносе в теплом виде по одной трети стакана каждые два часа.
2 столовые ложки измельченных сушеных плодов груши залить одним стаканом кипящей воды, накрыть. Настаивать 4 – 6 часов. Принимать по одной четверти стакана за 15 – 20 минут до еды.
10 граммов измельченной коры калины залить одним стаканом кипятка. Настаивать в течение получаса, не остужая, процедить. Принимать по одной столовой ложке три раза в день до еды при поносе.
Несколько раз в день рекомендуется пить отвар мяты перечной.
Можно также использовать для лечения лекарство, приготовленное из ягод мирта и сыти, взятых в равных количествах. Лекарство развести в молоке и дать пить больному. Это средство хорошо подходит для лечения детей.
Заварить 2 столовые ложки ягод черники стаканом крутого кипятка. Пить в течение дня при поносе.
Если у вас остались вопросы, вы можете задать их на форуме Педиатрия . где можно получить бесплатную консультацию у доктора.
Надежда Нечаева
Специально для BlackPantera.ru
Лечение колита народными средствами
Лечение хронического поноса у взрослых и причины его возникновения
От расстройства кишечника, которое сопровождается поносом, могут страдать люди любого возраста и пола. Длительное состояние нарушения подвижной, всасывающей или рефлекторной функции с частыми опорожнениями является наиболее опасным видом заболевания. Недуг такого типа чаще появляется у взрослых людей, что объясняется определенным образом жизни и вредными привычками.

Причины возникновения расстройства
Если понос не прекращается на протяжении двух недель и более, происходит обезвоживание и нарушение кровообращения, что приводит к осложнениям и ухудшению состояния пациента. Подобное проявление у взрослых свидетельствует о самостоятельном заболевании или наличии более серьезной патологии. Причин хронической диареи может быть несколько:
1. Инфекционный тип:
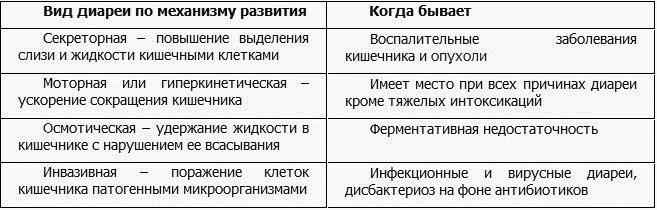
2. Неинфекционные причины частой диареи обусловлены следующими факторами:
3. Также к причинам поноса у взрослых относятся алкоголизм, СРК. Кроме этого, существует ряд факторов, которые связаны с патологиями толстого и тонкого кишечника:
При каких признаках следует обратиться к специалисту?
Первым симптомом заболевания у взрослых является частый жидкий стул, но при разных источниках он может сопровождаться другими симптомами:
1. При клинической картине – частый понос, постоянные позывы на дефекацию с метеоризмом, ощущением переливания, вздутия живота и болью.
2. Диарея экссудативного типа характеризуется дефекацией с кровью и гноем.
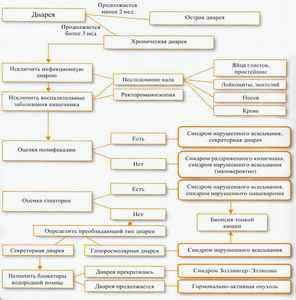
3. При осмотическом синдроме в стуле содержится большое количество непереваренной пищи.
4. В остальных случаях объем фекалий составляет до 500 мл/сутки.
5. Одновременно с такими признаками могут появляться тошнота и рвота, повышенная температура, озноб, ощущение слабости.
6. Судороги в мышцах.
7. Потеря веса и аппетита, сильная жажда, связанная с обезвоживанием.
В большинстве случаев полную картину обследования для лечения поноса у взрослого можно установить, исходя из результатов анализов крови, посева кала, биопсии. Получение конкретного диагноза обусловлено следующими видами проверки:
1. Анализ кала, который необходимо сдавать три раза. Для выявления паразитов, возбудителей и лейкоцитов, свидетельствующих о воспалительном процессе.
2. Кровь берут на исследование содержания железа, витамина В12, гормонов, электролитов, глюкозы. Для лечения важно выявить целиакию и концентрацию альбумина в печени.
3. Иногда требуется гистологическая диагностика кишечника, подразумевающая проведение сигмоидоскопии для зонального осмотра и колоноскопии для полного анализа органа.
4. Рентген делают с целью выяснить наличие копростаза, расширение петель.

Блог нашей читательницы Галины Савиной о лечении ЖКТ
Длительный эффект в домашних условиях!
Чтобы вылечить диарею, необходимо понимать, что частый жидкий стул – это скорее симптом, чем отдельное заболевание. Поэтому терапия проводится в зависимости от патогенеза. Некоторые подходы являются общими для всех причин, но существуют различные методики.
1. Препараты антибактериальной направленности.
Такое лечение хронической диареи у взрослых назначают с целью восстановления барьерных функций естественной микрофлоры кишечника. При бактериальной этиологии применяют противомикробные лекарства и антисептики, не нарушающие равновесие:
В данном обзоре вы можете ознакомиться с подробным описанием популярных препаратов от поноса.
2. Поносы различного типа у взрослых можно вылечить также при помощи бактериальных препаратов:
Наличие таких симптомов как:
1. горечь во рту, гнилостный запах
2. частые расстройства ЖКТ, чередование запоров с диареей
3. быстрая утомляемость, общая вялость
свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас. так как гельминты, обитающие в пищеварительном тракте или дыхательной системе.
3. В качестве вяжущих и обволакивающих адсорбентов для лечения поноса назначают следующие препараты:
Также врачи часто прописывают Гидрохлорид лоперамида, который содержит опиатные рецепторы, снижающие моторику кишечника и позволяющие эффективно лечить понос. Средство уменьшает секрецию и повышает всасывание, но противопоказано при язвенном колите и острой дизентерии. Гормон Соматостатина способствует быстрому поглощению жидкости и электролитов, снижает количество пептидов и сокращает частоту дефекаций и позывов.
Обязательное условие для успешного лечения поноса – соблюдение правил питания. Продукты должны тормозить дефекацию, уменьшать отторжение жидкостей и электролитов. Еда обязана соответствовать патологическим изменениям кишечника, поэтому разрешено употреблять только щадящую пищу. Блюда готовятся на пару и являются протертыми. Категорически запрещены:
Остальные продукты назначают в зависимости от особенностей возникновения заболевания и его генеза. Важным фактором будет восстановление водного баланса и микроэлементов, поэтому необходимо включать пектин, протеин, калий. Это яблочные и банановые пюре, отварное мясо, яйца вкрутую, картофель в мундире.
Когда пред врачами стоит задача, как лечить хроническую диарею, они обязательно выясняют причину появления болезни. Для многих типов патологий существует сложная диагностика, способная выявить даже скрытую этиологию. Дальнейшее лечение зависит от полной картины обследования. В некоторых случаях этот процесс занимает достаточно много времени, так как продолжительный понос является опасной патологией, требующей внимания специалистов.
Цель нашего сайта – это, в первую очередь, просветить читателей в области гастроэнтерологии. Мы хотим оградить вас от возможных ошибок, имеющих место при самостоятельном лечении, помочь распознать начало заболеваний. Это ни в коей мере не отменяет необходимости в консультации специалиста и установления точного диагноза. Лечить пациента с учетом его индивидуальных особенностей и контролировать течение болезни должен только врач!
gastroguru 2016
Хроническая диарея у детей
Причин, вызывающих, развитие детского поноса очень много. Самыми распространёнными являются:
Непосредственно хроническая диарея может быть следствием невозможности сменить рацион, но чаще всего она является симптомом ряда заболеваний, среди которых:
Клиническая картина хронической диареи у детей может проявляться различными признаками. В любом случае малыш будет жаловаться на дискомфорт и частые позывы к испражнению. При этом кал будет жидким с небольшим содержанием волокон. Его суточный объём будет превышать 200 гр. Продолжительность хронической диареи составляет почти месяц.
Родителей должны насторожить следующие симптомы:
Определить обезвоживание можно по следующим признакам:
При появлении данной клинической картины родители должны немедленно показать своё чадо специалисту:
Диагностика хроническойтдиареи у ребёнка
Врач определяет степень тяжести расстройства и его причины при помощи ряда диагностических процедур:
При своевременном лечении диареи и основного заболевания прогноз данной патологии желудочно-кишечного тракта вполне благоприятен.
Однако при слабом детском иммунитете понос может вызвать ряд осложнений:
Чем младше малыш, тем выше риск появления осложнений. Степень тяжести проблем также зависит от возраста ребёнка, крепости его иммунитета, тяжести диареи и наличия основного заболевания.
Что можете сделать вы
При поносе полностью пропадает аппетит. Однако во избежание обезвоживания и истощения организма важно кормить малыша небольшими порциями и обильно поить водой. В качестве питания хорошо подойдут слизистые блюда - кисели, разваренные каши, супы-пюре. Все блюда лучше делать однокомпонентными. Малышам до трёх лет следует вернуться к &ldquoбаночному питанию&rdquo.
Для лечения малыша в домашних условиях не стоит использовать бабушкины советы. Народные методы в лучшем случае не окажут никакого влияния на организм, но чаще они вызывают негативный эффект (усиление рвоты, проявление аллергической реакции и пр.).
Самостоятельно для устранения диареи можно:
Чаще всего хроническая диарея развивается на фоне серьёзных заболеваний органов пищеварения или других систем организма, поэтому при длительности поноса более 10 дней или проявлении опасной клинической картины важно обратиться к педиатру и другим специалистам.
Что делает врач
Врач проводит диагностику, определяет причины заболевания. На основе полученных данных разрабатывается курс лечения.
Для детского организма опасен не сам понос, сколько обезвоживание организма и наличие первичных заболеваний.
Для того, чтобы диарея у ребёнка не случалась и не получила затяжной характер, его следует научить основным правилам личной гигиены.
В профилактических целях родители также должны:
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением